妊娠晚期子宫浆膜血管自发性破裂出血一例及讨论
2020-09-23欧阳菱菱郭文
欧阳菱菱,郭文
(深圳市宝安区中心医院妇产科,广东 深圳 518100)
妊娠晚期合并子宫浆膜血管自发性破裂致腹腔内出血是妊娠晚期严重的并发症,较为罕见,往往起病隐匿、无明显诱因,症状不典型,需与卵巢囊肿蒂扭转、卵巢囊肿破裂、急性阑尾炎、肾绞痛、胎盘早剥、子宫破裂等相鉴别。在临床中,如误诊延误抢救时机,可威胁母婴生命,孕妇及围产儿死亡率高。故需引起妇产科、外科医师的高度重视,提高警惕。现将我院收治1例“孕34+ 6周,腹痛查因”的产妇,术后证实为子宫右侧宫角部浆膜血管自发破裂。经积极抢救,母子平安。现将病历汇报如下。
1 病历资料
经产妇,37岁,孕3产2,平素月经规律,末次月经不详,孕期未定期产检,2016年10月03日我院B超提示胎儿发育孕25周,推算预产期2017年1月13日。于2016年12月6日22:00排便后突感腹部疼痛,以右侧腹较甚,呈阵发性进行性加重,伴阴道少量血性分泌物流出,无伴阴道流液。2016年12月7日04:26急诊入院。门诊拟“孕34+6周先兆早产,腹痛查因”收住院。既往体健,无高血压、糖尿病史。无刮宫、子宫肌瘤等生殖系统病史。否认外伤史,否认发病前有性生活。入院后查体:T 37℃,P 80次/分,R 20 次/分,BP 105 /65 mmHg,精神可,神志清,痛苦貌,步行入院。产科检查:宫高32 cm,腹围96 cm,胎心音145次/分,头先露,有不规则宫缩,宫体无压痛,子宫张力不大,右侧腹压痛反跳痛阳性,以右中腹部最为明显;阴查:宫颈管未消,宫口容1指,先露为头,S-3,胎膜存,无阴道流液。急诊腹部B超:右侧输尿管上段扩张并右肾轻度积水,右肾结石。肝、胆、脾、胰未见异常。右上腹见非均质回声团块,性质待查,腹腔积液。胎儿B超:宫内单活胎,胎儿发育相当于孕36+周,胎盘II级,羊水量正常,胎盘未见异常征象。急诊血常规:RBC15.37×109,HGB 111g /L,CRP:6 mg/L,尿常规:尿潜血3+,白细胞2+,红细胞140.8/UL,凝血四项正常。初步诊断:1.腹痛查因:右肾绞痛? 2.孕3产2孕34+6周宫内单活胎。即予以静滴“间苯三酚”及肌注“黄体酮”解痉治疗。08:00查看患者,生命体征平稳,诉腹痛无明显缓解,同时出现平卧困难。立即予以复查腹部B超提示:右侧附件区混合性包块,腹腔中量积液(较入院是增多)。考虑诊断:腹痛查因:右侧卵巢囊肿破裂?腹腔内出血?与家属充分沟通后,即予以行急诊剖宫产+腹腔探查术。术中见:腹膜呈紫蓝色,腹腔大量暗红色积血,量约600 mL,其中积血块约200 g,子宫前壁颜色正常。术中娩出新生儿,Apgar评分 10’-10’-10’,因“早产儿”转入新生儿科。术中见胎盘、胎膜娩出完整,胎盘位置正常,无胎盘早剥征象。术中探查盆腹腔:子宫前壁血管无怒张,子宫右侧宫角部浆膜下有一血管破裂,破口约0.5 cm×0.5 cm大小,见活动性出血,以0 /1薇乔线“8”字缝扎止血,术中累计总出血量约800 mL。术后经预防感染治疗,术后第7天腹部切口拆线,产妇平安出院。
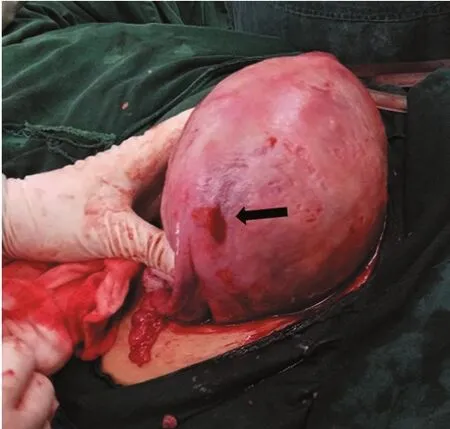
图1 擦拭表面血迹见血管破口
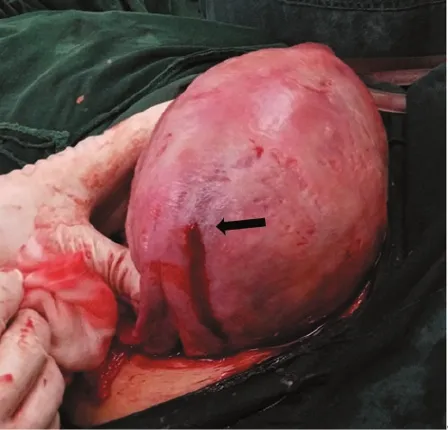
图2 观察1 min,见活动性出血
2 讨论
2.1 发病率
妊娠期自发性子宫血管破裂导致的腹腔内出血实属罕见,根据流行病学统计,大约为1/10000的发病率。最常见的血管破裂定位为子宫阔韧带血管,约占78.3%,其次为子宫后侧壁血管,约占18.3%,子宫前壁血管约占3.3%[1]。而孕晚期子宫血管破裂导致的腹腔内出血最常见的为子宫表面血管自发性破裂出血[2]。
2.2 病因
血管壁自发性破裂出血,一般出血量较多。可分为内因和外因两种。内因一般是由于血管腔内压力增加或者血管壁病变出现管壁变薄,导致自发性破裂。外因可见于机械性损伤,如外力作用导致的血管壁破裂。由于妊娠晚期子宫浆膜下血管破裂出血病历罕见,其病因至今尚无明确定论。有学者为是因为咳嗽、腹压增加而导致血管破裂[3]。亦有学者为是自发性血管破裂而导致出血[4]。目前较为普遍的看法是:①妊娠期血容量增多,子宫动静脉相应变得充盈、曲张;妊娠子宫又压迫下腔静脉,使血液回流受阻。子宫静脉血流缓慢,致局部血管淤血怒张。这些生理变化使妊娠时期的子宫血管内压力升高,增加腹压、外力冲击等因素,可导致血管出现破裂[5]。由于子宫血运丰富,破裂一旦发生将会出现严重的腹腔内大出血; ②发育不良或畸形子宫和血管也可能在上述病变基础上自发破裂; ③子宫内膜异位症或盆腔炎症,可导致子宫浆膜下血管脆性增加,壁变薄,血管表浅甚至裸露,静脉压的突然增高,受损静脉易破裂出血;④临产后,随着宫缩逐渐增强,宫壁张力增加,子宫血管内压力升高,血管自发破裂,出现腹腔内大出血。
2.3 鉴别诊断及治疗
妊娠晚期子宫浆膜下血管破裂出血属罕见的产科急腹症,容易误诊。多数报道称伴随胎动频繁或减少等胎儿窘迫征象。腹部查体可出现患侧腹部压痛反跳痛。临床上需与胎盘早剥、子宫破裂、卵巢囊肿蒂扭转、卵巢囊肿破裂出血等产科常见并发症及外科急腹症相鉴别。一旦发现,均应行急诊手术剖腹探查。剖腹探查或剖宫产控制出血,是目前唯一有效的治疗措施[7]。
2.4 经验教训
本例患者其发病前无外伤和冲击等诱因,为排便后自觉腹痛,并进行性加重。入院后急诊腹部B超:右侧输尿管上段扩张并右肾轻度积水,右肾结石。对本病例的初步诊断造成一定干扰,使其一度误诊为肾绞痛。但其进行性腹腔内积液增多及右侧非均质性包块被引起重视,经科内紧急讨论后:考虑不排除右侧卵巢囊肿破裂出血导致腹腔内出血可能,且胎儿孕周以超过34周,新生儿出生后存活率高,决定立即予以实施剖宫产术+剖腹探查术。本例病例与既往报道相比,腹腔内出血量较少,预后良好,并未出现孕妇失血性休克及胎儿宫内窘迫等现象,考虑与其血管裂口小,出血较缓慢,同时与我科处理及时,从发病到实施剖腹探查术间隔时间短相关。子宫静脉破裂虽然不能预测,但其引起的并发症仍然是可以预防的。①加强围产期保健,增强孕产妇健康和防范意识,使其充分认识产前检查的重要性。指导孕产妇孕期避免突发性的腹腔内压力增加,如剧烈咳嗽、用力排便等,在发生胎动频繁时及时就诊,在胎儿可能存活时采取必要的干预措施,可减少死胎的发生;②提高产科队伍技术水平并总结经验。临床上对妊娠晚期出现急性持续性腹痛,要认真鉴别,除外胎盘早剥、子宫破裂、卵巢肿瘤扭转等常见并发症及外科急腹症,伴有胎儿窘迫、进行性贫血、子宫张力增高的情况下,要考虑本病的可能,以免误诊,延误病情。
