垂体瘤误诊为缺血性视神经病变1 例
2020-09-18郭涵朱晓林刘玲陈美荣王慧敏
郭涵,朱晓林,刘玲,陈美荣,王慧敏
垂体瘤通常是颅内良性肿瘤,压迫视交叉可表现为垂直正中线样象限性视野缺损,易误诊为眼科疾病。缺血性视神经病变 (ischemic optic neuropathy,ION)常因睫状后短动脉狭窄、阻塞,导致视盘缺血缺氧,表现为象限性视野缺损、视盘水肿。两者均会出现骤然视力减退与象限性视野缺损,容易误诊。颅脑CT、MRI 有助于垂体瘤确诊。眼科医生应详询病史、仔细查体,以降低该病误诊率。现将1 例垂体瘤误诊为ION 病例报道如下。
1 临床资料
患者李某,男,44 岁。2019 年4 月2 日因“左眼视物模糊10 d”就诊于山东中医药大学附属医院。患者10 d 前出现左眼痛、左侧头部及肩部牵扯样疼痛,无眼红眼痒,无视物变形,7 d 前左眼视力下降,就诊于外院,视野检查示:左眼颞侧视敏度降低,与视盘相连的视野缺损(图1A),诊断为“左眼缺血性视神经病变”,予复方樟柳碱注射液颞侧注射,甲钴胺胶囊口服等治疗,治疗效果不佳。后至山东中医药大学附属医院就诊,查视力:右眼1.0(矫正),左眼0.8(矫正)。眼压:右眼16.0 mm Hg(1 mm Hg=0.133 kPa),左眼17.7 mm Hg。右眼前节及眼底大致正常;左眼前节无明显异常,眼底视盘色可边界清,上方盘沿变窄,C/D≈0.6,鼻上方动脉变细,粗细不均,黄斑色暗红,中心凹反光减弱,视网膜呈豹纹状。行荧光素眼底血管造影(fundus fluorescein angiography,FFA)、光学相干断层扫描(optical coherence tomography,OCT)检查未见明显异常。患者纳可,眠差,二便调。舌暗红,有瘀点,苔薄黄,脉涩。西医诊断:左眼缺血性视神经病变;中医诊断:左眼暴盲(气滞血瘀证)。收入院治疗。
入院第1 d(2019 年4 月2 日)。予吡拉西坦氯化钠注射液250 ml 静脉滴注以营养神经,血塞通注射液400 mg 以活血化瘀。因患者持续头疼,遂行颅脑MRI 检查,结果示:蝶鞍扩大,鞍区见一不规则形状等长T1 等长T2 异常信号灶,大小约1.6cm×1.5 cm×1.6 cm,可见束腰征,视神经左侧份受压略抬高,垂体柄右偏。符合垂体瘤MRI 表现(图1B)。更正诊断为,西医诊断:垂体瘤;中医诊断:内科癌病(气滞血瘀证)。建议手术治疗,患者拒绝。
入院第2 d(2019 年4 月3 日)。患者自行前往北京天坛医院就诊,内分泌6 项示:血清催乳素647 ng/ml,血清孕酮测定<0.2 ng/ml。予甲磺酸溴隐亭片口服。患者要求出院。
二诊(2019 年4 月15 日),查视力:左眼0.8(矫正),眼压17.0 mm Hg,左眼眼底视盘色可边界清,上方盘沿略窄,鼻上方动脉略细,黄斑色暗红,中心凹反光减弱,视网膜呈豹纹状。视野较前明显改善(图2A)。患者要求入院系统治疗。
入院第1 d(2019 年4 月15 日)。予血塞通注射液400 mg 静滴以活血化瘀,中医治以疏肝理气、活血开窍,方选逍遥散加减:白芍15 g、柴胡12 g、党参12 g、合欢皮12 g、茯神15 g、丹参30 g、醋香附12 g、夏枯草9 g、黄芩15 g、细辛6 g、全蝎6 g、白术15 g,7 剂,水煎服,每日1 剂,早晚温服。
入院第2 d (2019 年4 月16 日)。联合针刺治疗。主穴取左侧太阳、丝竹空、睛明、攒竹、四神聪;远端配穴取双侧风池、内关、合谷、足三里、三阴交、太冲。主穴均为头眼部用穴,行针易刺伤眼球,故不施手法。远端配穴平补平泻。留针30 min,7 d 为1 个疗程,针刺6 d,休息1 d。
入院第3 d(2019 年4 月17 日)。患者自述头痛减轻,但睡眠浅易惊醒,中药方加制远志12 g。经治23 d(2019 年5 月7 日),诸症好转,查视力:右眼1.2(矫正),左眼1.0(矫正)。视野基本正常(图2B)。垂体加强MRI 示:垂体形态欠规整,其内偏左份见类椭圆形等T1 等短长T2 信号影,低于正常垂体信号,大小约为1.0 cm×1.2 cm(图2C),好转出院。
2 讨论
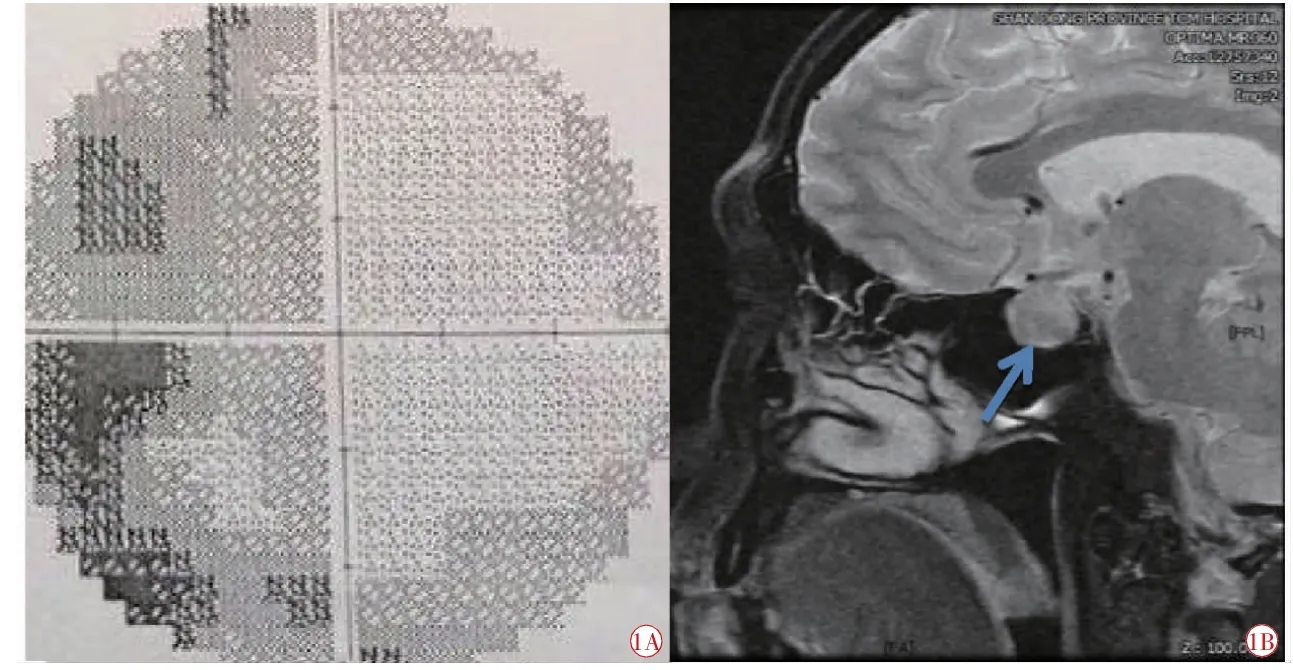
图1 李某治疗前视野图及头颅MRI 图像。1A 2019 年4 月1 日左眼视野图像(外院) 可见颞侧视敏度降低,与视盘相连的视野缺损;1B 4 月2 日头颅MRI 图像 可见蝶鞍扩大,鞍区见一不规则形状等长T1 等长T2 异常信号灶,大小约1.6×1.5×1.6 cm (蓝色箭头),视神经左侧份受压略抬高,垂体柄右偏

图2 李某治疗前视野图及头颅MRI 图像。2A 4 月15 日左眼视野图像(本院) 可见与视盘相连的视野缺损较前明显改善;2B 4 月17 日左眼视野图像(本院) 除生理盲点扩大外,基本恢复正常视野范围;2C 4 月17 日头颅MRI 图像 可见垂体形态欠规整,其内偏左份见类椭圆形等T1 等短长T2 信号影,低于正常垂体信号,大小约为1.0 cm×1.2 cm(红色箭头),较前明显减轻
垂体瘤位于蝶鞍部,占鞍区肿瘤的70%[1],最典型的表现为内分泌失常及视功能障碍。垂体瘤生长突破鞍膈可直接压迫其上方的视交叉,因多数视交叉正位于鞍膈上方,故肿瘤自下向上压迫视交叉正中部分,以双眼颞侧偏盲多见[2]。但不可拘泥的认为垂体瘤的视野改变只是双眼颞侧偏盲,否则易致误诊。垂体瘤所致视野异常主要包括颞侧暗点、颞上象限缺损、颞侧偏盲、颞侧偏盲扩展至鼻下象限及鼻上方视岛,尤以颞侧偏盲最为常见,约占24.17%[3]。当垂体微腺瘤大小不足以压迫视交叉,但却出现双颞视野缺损,是因肿瘤从交叉处穿过漏斗周围丛“分流”(偷血)导致视交叉供血障碍所致[4]。ION 典型眼底表现为轻度视盘水肿、边界较模糊,视盘可见局限性颜色变淡区域、盘周点状出血,视野为与生理盲点相连的弧形、象限性缺损,有特征性。FFA 造影早期,视盘某一部分呈弱荧光,造影晚期病变区可有荧光渗漏而呈强荧光,晚期患者视神经萎缩则为低荧光[5]。利用OCT 测量ION 患者的视网膜神经纤维层厚度(retinal nerve fiber layer,RNFL)可有效监测疾病的发展。早期视盘下方象限水肿最严重,RNFL 薄变以鼻侧、颞侧象限最早[6]。大多伴有高血压、动脉硬化等全身性疾病。本例患者因垂体瘤偏向一侧而仅见左眼颞侧视野缺损,易与ION 相混淆,两者视野检查鉴别点在于视野缺损是否以垂直正中线为界。两者视野、眼底、FFA、OCT 表现均不同,可予鉴别。张曦文等[7]曾报道因忽视对患者初始视野和变化后视野研判而误诊为青光眼病案。患者杯盘比偏大,测24 h 动态眼压未见异常,排除青光眼。因此,与颅脑相关的眼底病要常规行CT 或MRI 检查以排除颅脑病变。
误诊原因分析:(1)诊断思路局限。本患者因视力骤降就诊于眼科,仅考虑到眼部疾病,忽略了全身疾病,未做系统检查,造成误诊。(2)对垂体瘤认识不足。垂体瘤早期常见头痛等不适,常伴内分泌紊乱表现:如泌乳素升高;男性性功能障碍,毛发稀少;女性月经不调、闭经等。但垂体瘤生长缓慢,早期内分泌体征未必典型,易造成误诊。(3)忽视病因查找,仅对眼部症状进行诊断,未综合分析,探求疾病发生的根本病因,患者有头痛病史,但未引起医者的警觉,因此造成误诊。
患者2019 年4 月2 日入院时,在治疗上因误诊按照ION 进行常规治疗,效果不明显。2019 年4 月15 日入院正确诊断,系统治疗。因患者平素工作压力大,急躁易怒,胁肋胀痛,肝气不舒,血行不畅,经络郁滞,目窍郁闭神光不得发越,辨证为气滞血瘀型。方用逍遥散:柴胡、香附疏肝解郁,当归、芍药养血柔肝,白术、茯苓健脾祛湿,合欢皮、茯神、远志解郁安神,细辛祛风止痛,缓解头疼,全蝎通络止痛,党参补气养血,丹参活血祛瘀、通经止痛,夏枯草散结消肿,黄芩清热燥湿、泻火解毒。诸药合用可行气解郁,散结消瘀。
针刺可疏通经络,使气血运行通畅。主穴取头面部及眼周腧穴,太阳、丝竹空、睛明、攒竹、四神聪行气活血,营养神经,有效缓解患者头疼;配合内关、合谷、足三里等远端穴位,使脏腑经络气血调和从而治疗眼部疾病,体现了中医的整体观。
误诊预防:除眼科知识外,应掌握相关系统疾病知识,提高对垂体瘤的认识,减少误诊。(1)重视视野结果研判: 视野检查具有重要的诊断及定位价值,因此,疑似视野改变也需排除垂体病变,垂体瘤典型的视野改变为双眼颞侧偏盲,不论是单眼或双眼,只要视野缺损以垂直正中线为界即提示视交叉病变。(2)结合CT 或MRI 确诊。垂体瘤CT 检查表现为:垂体出现异常密度区,且密度不均匀;垂体上缘突起,其高度异常;垂体柄呈偏移状态;鞍底骨质变薄或下凹或侵蚀。MRI 检查:垂体局限性信号异常,T1 加权信号与正常垂体相比较低,T2 加权信号分界不明显[8]。(3)内分泌指标与MRI 联合诊断:郭丽等[9]研究发现将内分泌指标与MRI 联合诊断时,准确率达100%。本患者即为颅脑MRI、血清内分泌指标等临床资料联合确诊。
综上所述,临证时,若遇不明原因视力下降患者时,应仔细询问病史,及早进行眼科全方位检查,并通过CT、MRI 检查排除颅内占位,以及早确诊,并及时进行手术或保守治疗,否则,误诊人群常因严重的并发症而影响寿命及生活质量[10]。本例患者因视野表现不典型而造成误诊,早期按照ION 进行治疗,后及时确诊,并以垂体瘤治疗为主配合中药针灸辅助,垂体瘤缩小、视野明显改善而取得较好疗效。
