早期颅骨修补及脑室腹腔分流在脑外伤治疗中的效果观察
2020-08-11赵岳峰
赵岳峰
(商洛市中心医院神经外科,陕西 商洛 726000)
脑外伤是临床常见的突发急症,病情复杂严重,临床主要表现为神昏、瞳孔放大、面色苍白,在短时间内快速有效的治疗是挽救患者生命的重要方式,目前手术是脑外伤的主要治疗手段[1]。常见的手术方案包括颅骨修补术、脑室腹腔分流术,以前者使用率最高。但传统观念认为,因脑外伤患者常伴发脑积水,需先行脑室腹腔分流待数月脑膜脑膨出消失后,再行颅骨修补术[2]。但此方法容易错过患者最佳恢复期,最终发展为不可逆性损伤,严重影响患者生活质量[3]。近年来有学者[4]提出,对于脑外伤患者同时行早期颅骨修补及脑室腹腔分流术,但这一结论尚未得到统一认可。鉴于此,本文旨在探讨早期颅骨修补及脑室腹腔分流在脑外伤治疗中的效果。
1 资料与方法
1.1一般资料 选取2018年1-12月于我院接受治疗的脑外伤患者40例,随机分为对照组与研究组,各20例。对照组男12例,女8例;年龄19~65岁,平均(42.11±6.85)岁;致伤原因:车祸伤6例,摔伤5例,打击伤3例,重物砸伤2例,坠落伤2例,其他2例;GCS评分3~5分9例,6~8分11例。研究组男13例,女7例;年龄21~66岁,平均(42.78±6.94)岁;致伤原因:车祸伤7例,摔伤4例,打击伤3例,重物砸伤2例,坠落伤2例,其他1例;GCS昏迷评分3~5分8例,6~8分12例。纳入标准:伤后24 h内入院,头部外伤确切,手术指征明确;入院后24 h内予以开颅手术,术后复查颅脑CT基底池清晰,无弥漫性脑肿胀和迟发性颅内血肿;家属对本次研究均知晓同意。排除标准:家属放弃治疗;伴有心肝肾严重病变;休克状态;出现循环、呼吸衰竭等脑疝征象者。两组患者的一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法 对照组采用传统治疗方案,即对患者进行初步抢救,送入手术室先行脑室腹腔引流术,术后观察3~6个月,待患者基本情况稳定后再行颅骨修补治疗。研究组采用早期颅骨修补及脑室腹腔分流术治疗,具体步骤如下:患者入室后行全身麻醉,同期完成脑室腹腔分流术与颅骨修补术;首先进行脑室腹腔分流,在患者枕骨结节上方6 cm处为入口点,切开头皮,显露颅骨外板,于骨瓣中央进行钻孔,期间注意电凝止血,并切开脑膜,取合适引流管置于患者脑室,放置深度为7~9 cm;另外于剑突下做一切口,长度约为5~6 cm,逐层切开至显露深筋膜层,在其表面做皮下隧道,取合适通条置入,留置深度约为20~30 cm,并在锁骨上窝做小切口,将通条引出与脑室引流管相连接,并进行调试,将分流泵置于患者枕部,进行脑脊液引流,待颅内压下降以及已膨出部分的脑组织恢复正常后,行颅骨修补术;颅骨修补术主要采用钛板螺钉系统,术前行头颅CT以及三维重建检查,充分显露骨窗边缘进行适当调整和修剪后,覆于骨窗表面,用配套自攻钛钉妥善固定。
1.3观察指标 评估两组不同时间段的GCS评分,比较两组术后并发症发生率,比较两组GOS评级情况。GCS评分:包括肢体运动、语言反应、睁眼反应[5]。GOS预后评级标准:死亡(1级);植物生存(2级);重度残疾,需料理日常生活(3级);轻度残疾,能独立生活或监护下工作(4级);仅轻度缺陷,正常生活,恢复良好(5级)[6]。

2 结 果
2.1两组不同时间点GCS评分比较 研究组治疗后4 d、治疗后9 d的GCS评分显著高于对照组(P<0.05)。见表1。
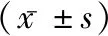
表1 两组不同时间点GCS评分比较
2.2两组术后并发症发生率比较 研究组术后出现脑积水1例、引流管阻塞1例,并发症发生率为10.00%;对照组术后出现颅内感染1例、颅内大出血1例、脑积水4例,并发症发生率为30.00%。研究组术后并发症发生率明显低于对照组(χ2=15.381,P<0.05)。
2.3两组预后GOS评级情况比较 研究组植物生存1例(5.00%)、重残1例(5.00%)、轻残5例(25.00%)、良好13例(65.00%),研究组植物生存2例(10.00%)、重残5例(25.00%)、轻残9例(25.00%)、良好4例(20.00%)。GOS预后生存状态良好优于与对照组,重残、轻残低于对照组(χ2=22.054、19.156、12.354,P<0.05)。
3 讨 论
脑组织中含有大量神经细胞、重要血管与脑脊液,是维持人体生理活动的关键所在[7]。一旦出现颅脑外伤临床可表现为神昏、瞳孔放大、面色苍白,易引发脑水肿、失血性休克、意识障碍等,残疾和死亡率高,患者普遍预后不良,在短时间内快速有效的治疗是挽救患者生命的重要方式[8]。目前手术是治疗脑外伤的首选方案,以脑室腹腔分流与颅骨修补术使用率最高,但其中关于颅骨修补术的手术时机至今仍存争议[9]。临床普遍认为,脑外伤的患者最佳恢复期是受到外伤后的3个月,并认为需要先行治疗措施待脑膜膨出消失后再行颅骨修补术,两个治疗环节一般相隔3~6个月,但这一方法将会错过患者大脑的最佳恢复期,预后恢复不佳,残疾率较高[10]。
本文结果显示,研究组治疗后4 d、治疗后9 d的GCS评分显著高于对照组;研究组术后并发症发生率明显低于对照组,且研究组GOS预后生存状态优于对照组。考虑其原因可能是两种手术同时进行增加了手术协同效应,先行分流术让膨出的脑组织回落至骨窗平面后,再行颅腔形态修复术,不仅能够避免分流术后脑组织移位,同时也有利于颅内压以及脑生理功能的恢复,缩短了手术暴露时间,并且减少了因反复的手术以及麻醉药物对患者造成的手术风险,有效降低了并发症及后遗症发生率,促进患者的预后恢复[11]。
综上所述,同期行脑室腹腔分流及颅骨修补术治疗脑外伤效果显著,降低术后并发症少,避免脑部神经不可逆损伤的出现,进而提高患者生存质量,预后尚可。
