评估阻塞性睡眠呼吸暂停患者上气道阻力的新方法
2020-08-03张宁云燕罗远明杨礼腾黄志敬毛玲
张宁 云燕 罗远明 杨礼腾 黄志敬 毛玲
阻塞性睡眠呼吸暂停(obstructive sleep apnea, OSA)是由于睡眠后咽部扩张肌肌张力下降引起咽部部分或完全塌陷,导致上气道阻力增加,呼吸气流减少(低通气)或完全中断(呼吸暂停),随后通过短暂觉醒恢复通气[1]。目前尚无动态评估睡眠状态下OSA患者气道阻力、咽部塌陷程度、咽部最窄横截面积的金标准。因此寻找一种可靠的方法动态监测咽部气道阻力的改变及探索OSA发病机制很有意义。
气道阻力是流速的函数,与流动方式、气道管径大小、气体成分密切相关。气道阻力(RAW)与气道两端压力差(△P)成正比,与流量(V)成反比,即:RAW=△P/V[2]。吸气时,吸气肌收缩引起胸腔负压增大,胸腔负压牵拉肺组织,肺泡内压减小,产生压力差,气体从肺外进入肺内。呼吸系统总阻力也可表示为:Rtotal=(Pthora-PATM)/V,其中Pthora为胸腔压,PATM为大气压,假设大气压为0,呼吸系统总阻力为:Rtotal=Pthora/V。食道位于胸腔,其压力变化可反映胸腔压,所以呼吸系统总阻力也可表示成Rtotal=Poes/V[3]。
膈肌是吸气肌之一,膈肌肌电是由呼吸中枢发放的冲动产生的,膈肌肌电可反应呼吸中枢驱动。一定的呼吸中枢驱动,通过电-机械偶联,引起膈肌收缩,使胸腔压负值增大,牵拉肺组织,肺泡内压减小,气道内产生一定的压力差,从而产生流速[4-7]。因此气道内流量的产生依赖于由膈肌肌电(EMGdi)所体现的呼吸中枢驱动所产生的压力差。当吸气肌的收缩能力不受影响时(比如排除肌无力等疾病),可通过吸气肌的电活动来反映吸气肌的收缩强度。一定潮气量由一定呼吸中枢驱动克服总的呼吸阻力(包括肺的弹性阻力、下气道阻力和上气道阻力)而产生。所以呼吸系统总阻力也可表示成Rtotal=EMGdi/V[8-9]。
因为OSA患者从清醒期,到睡眠后打鼾,再到低通气期,咽部在解剖上逐渐狭窄,上气道阻力逐渐增高[10-12],假设受试者从清醒到整个睡眠状态下肺和胸廓的弹性阻力及肺的下气道阻力保持不变,可用EMGdi/V来评估上气道阻力。因此OSA患者是利用EMGdi/V与流速的比值来评估上气道阻力的理想模型。本研究目的是评估能否建立一种方法学,通过 EMGdi/V评估上气道阻力。另外最近研究报道,OSA的发生与呼吸中枢的异常调控有关,我们采用EMGdi/V评估上气道阻力同时,也能监测呼吸中枢驱动,这对进一步探讨OSA发病机制有一定意义。
一、实验方法
(1)受试者:OSA病人共24人,21名男性,3名女性。其中8例为轻度OSA,3例中度,13例重度,平均AHI为67.4±20.5次/h (AHI:39次/h-100次/h)。平均年龄为41.0±10.4 岁,平均体质指数(BMI)为24.9±3.8kg/m2。OSA患者均来自广州医科大学第一附属医院睡眠中心。所有受试者均被告知详情,取得其知情同意,并签署知情同意书。本实验已取得广州医科大学附属第一医院伦理委员会的批准。受试者的一般情况(见表1)。
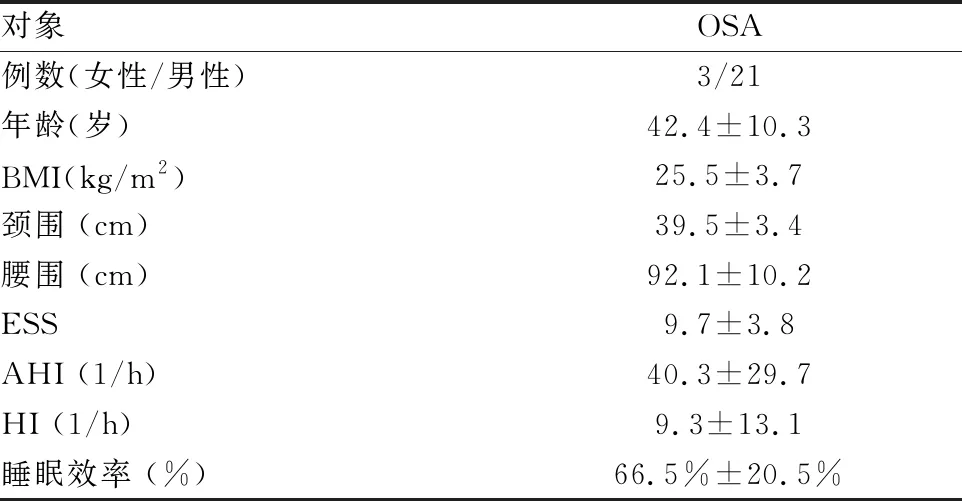
表1 OSA病人的一般资料
(2)实验步骤:食道压和膈肌肌电通过多功能食道电极导管(广州英辉医疗器械公司)来测量,多导食道电极由鼻腔插入、经会厌进入食道,食道囊通过连接压力传感器记录食道压。膈肌肌电通过放大器增益1000倍,高低通滤波分别设置为20Hz和1kHz。
所有受试者行整夜睡眠多导监测,其中包括脑电图(C3A2和C4A1)、眼电图(EOG)、下颌肌电图(EMGchin)、流速、鼾声、血氧饱和度。流速通过流量计测量,鼾声通过床旁麦克风监测,血氧饱和度通过指间血氧仪测量。通过TLC(total lung capacity)和MIP(maximum inspiratory pressure)这两个动作采集最大自主膈肌肌电,并将膈肌肌电(EMGdi)进行标化为EMGdi%max。
所有信号由数据采集系统记录。根据美国睡眠医学会指南将脑电图进行睡眠分期。
二、实验分析方法
本研究用Poes/V,EMGdi%max/V来评估上气道阻力。分母用潮气量(VT)和平均吸气流速(VT/Ti)(Vmean)(Ti为吸气时间)来表示。分别利用Poes/VT、 Poes/Vmean、 EMGdi%max/VT、EMGdi%max/Vmean这4个公式计算上气道阻力。计算受试者清醒期(W)、稳定的非快速眼动2期(N2)、稳定的非快速眼动2期伴打鼾期(SNORING)、低通气期(HYPOPNEA)、暂停事件前低通气(PREAPNEA)期的上气道阻力。
选取时避开体动、食道蠕动、微觉醒等干扰,且气流信号保持相对平稳。
三、统计学分析
结 果
受试者从W,到N2,到SNORING,到HYPOPNEA,到PREAPNEA,上气道阻力依次增高。从W到N2,从SNORING到HYPOPNEA,上气道阻力增高有统计学意义(P<0.05)。我们的研究结果发现上气道阻力在HYPOPNEA期高于SNORING期,但是膈肌肌电和食道压在SNORING期高于HYPOPNEA。其中N2与HYPOPNEA比较,W与SNORING比较,W与HYPOPNEA比较,W与PREAPNEA比较,N2与PREAPNEA比较,SNORING与PREAPNEA比较,上气道阻力增高差异均有统计学意义(P<0.05)。从N2到SNORING,从HYPOPNEA与PREAPNEA,上气道阻力增高但差异没有统计学意义(P>0.05)(见表2,图1~5)。

表2 OSA病人的上气道阻力

图1 用Poes/VT评估受试者的上气道阻力 *P<0.05
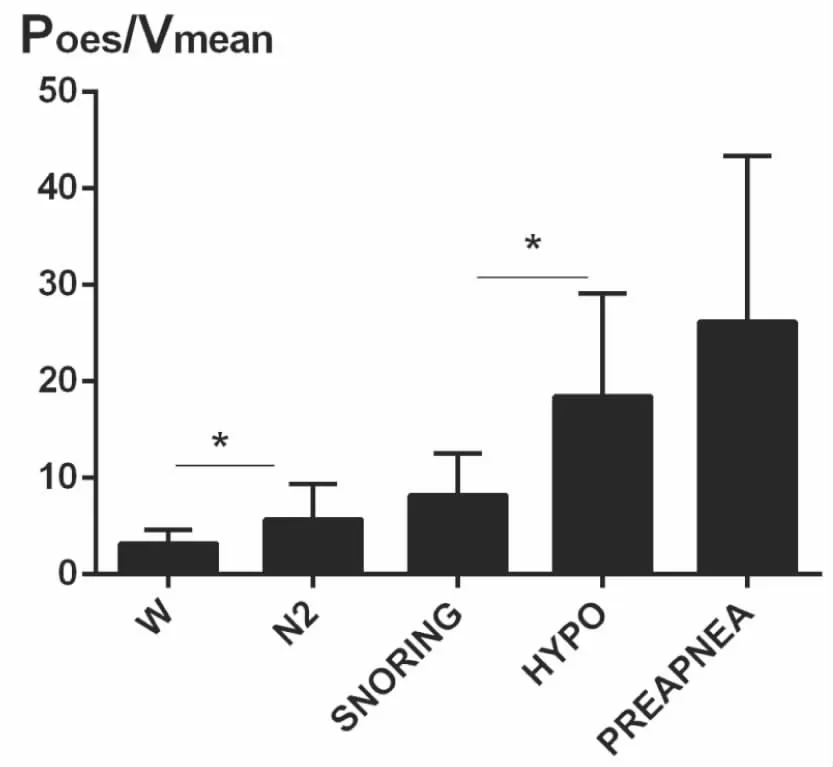
图2 用Poes/Vmean评估受试者的上气道阻力 *P<0.05
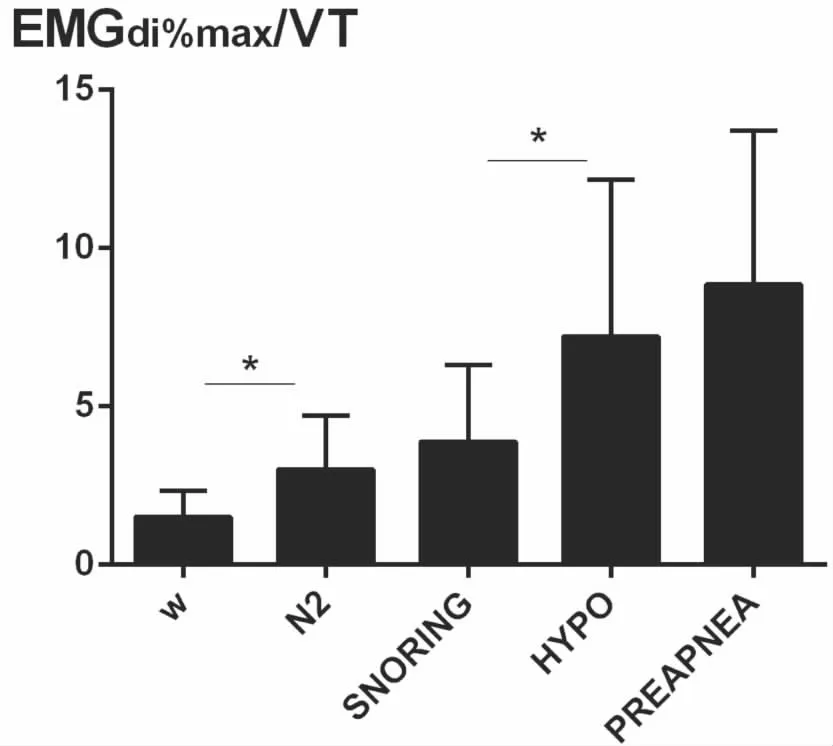
图3 用EMGdi%max/VT评估受试者上气道阻力 *P<0.05
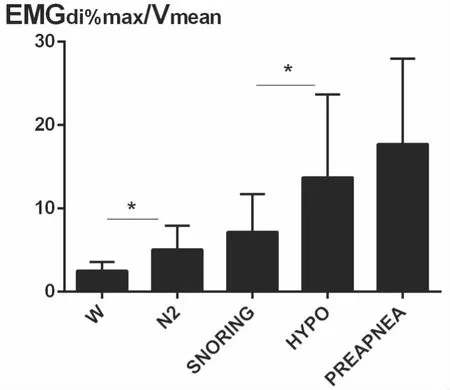
图4 用EMGdi%max/Vmean评估受试者上气道阻力 *P<0.05

图5 用EMGdi%max和Poes在不同睡眠期的变化
讨 论
本研究从新的角度出发,用EMGdi%max/V、Poes/V评估了OSA患者睡眠状态下的上气道阻力。OSA患者进入睡眠后咽部扩张肌肌张力下降(比如颏舌肌功能失调等)引起咽部塌陷,上气道阻力从清醒期到打鼾,再到低通气期逐渐增高。依据泊肃叶公式,Raw=(8ηl)/πr4(η为流体的粘滞性,l为管的长度,r为管的内径),流体阻力与管的长度成正比,与r成反比[2]。但是对于湍流,压力流速关系并非线性的。而人体气道复杂多变,同时有层流和湍流两种气流[2]。因此利用RAW=△P/V评估人体气道阻力也存在一定的不足。目前无动态评估睡眠状态下OSA患者气道阻力、咽部塌陷程度、咽部最窄横截面积的统一标准。本文首次通过EMGdi%max/V、Poes/V评估了OSA患者睡眠状态下的气道阻力。我们的结果显示上气道阻力从W,到N2,到SNORING,到HYPOPNEA,到PREAPNEA明显增加。因此通过EMGdi%max/V、Poes/V评估OSA患者睡眠状态下的上气道阻力是可行的。我们的结果显示从W到N2,从SNORING到HYPOPNEA,上气道阻力明显增高,差异有统计意义。上气道阻力在HYPOPNEA期高于SNORING期,但是膈肌肌电和食道压在SNORING期高于HYPOPNEA。
最近研究表明[13],上气道塌陷的可能机制有:咽部扩张肌神经控制失调,呼吸中枢控制不稳定(高的环路增益),咽部扩张肌活性降低。睡眠开始后,咽部扩张肌活性迅速降低,由于呼吸刺激比如二氧化碳增高、咽部压力波动等,咽部扩张肌活性随后在稳定的非REM期迅速增加。我们的结果显示,OSA患者在N2期,上气道阻力及呼吸中枢驱动增加。在N2期,位于上气道的压力感受器、化学感受器受呼吸刺激影响,咽部扩张肌反射性激活,以及神经驱动上调,咽部扩张肌(比如颏舌肌等)紧张性增加,可对抗一定塌陷阻力,维持气流。在SNORING期,气道阻力及呼吸中枢驱动进一步增加,咽部扩张肌进一步激活对抗增加的塌陷阻力(比如增加的呼吸中枢驱动使气道压力减小对咽部的影响),维持气道开放。在HYPOPNEA期,咽部扩张肌对于呼吸刺激及神经中枢的反应性降低及收缩有效性下降(比如出现肌疲劳等),不能对抗塌陷阻力,咽部出现塌陷,气流受到限制,上气道阻力增高,并且中枢驱动包括呼吸中枢驱动,有一定的下调。我们的结果显示,上气道阻力在HYPOPNEA期明显增加,与SNORING期相比,差异有统计学意义,而呼吸中枢驱动在SNORING期高于低通气期。其次研究报道[13],一个不稳定或者过度敏感的通气控制系统(环路增益)能引起明显的呼吸震荡,这种现象通常出现在呼吸暂停事件中。重度OSA比轻度OSA有更高的环路增益,即轻度增高的CO2引起过度通气,较大的吸气负压能使咽部更易塌陷。在PREAPNEA期,我们所选取的呼吸周期为暂停事件前的一至两个低通气,是过度通气后逐渐降低的低通气。我们的结果表明,气道阻力及呼吸中枢驱动明显增高。
本文利用Poes/VT、 Poes/Vmean、 EMGdi%max/VT、EMGdi%max/Vmean这4个公式计算上气道阻力,因为Poes容易受到肺容量影响[14],EMGdi%max/VT、EMGdi%max/Vmean可能会更准确一些。本研究方法也可以应用于临床,在临床上我们可用此法来评估呼吸衰竭的发病原因,是呼吸中枢驱动降低所致,还是上气道阻力增加引起,来进一步指导通气。近来研究表明,OSA是一种异质性疾病[13]。在以后的研究中,我们可以对不用OSA表型进行呼吸中枢驱动及上气道阻力的评估,比如轻中重度OSA患者的上气道阻力变化。因为正常人入睡后咽部扩张肌的活性下降[15],上气道阻力增高,随后咽部扩张肌受呼吸刺激及中枢调控影响,又迅速恢复活性。在以后的研究中,我们可进一步评估正常人睡眠后的气道阻力。
