慢性阻塞性肺疾病急性加重患者住院死亡结局预测模型研究
2020-08-03林泽辉许银姬
林泽辉 许银姬
慢性阻塞性肺疾病(简称慢阻肺)是一种常见的、可预防和可治疗的疾病,其特征是呼吸道症状和持续的气流受限。最常见的呼吸系统症状包括呼吸困难、咳嗽和咳痰[1]。2017年疾病负担研究显示,2017年因慢阻肺导致死亡的人数约有319万人[2],慢阻肺的急性加重事件是指慢阻肺患者呼吸系统症状的急性恶化,通常需要额外的治疗,与气道炎症、粘液分泌增加及显著的气道阻塞有关。急性加重是慢阻肺患者健康状况与死亡的重要决定因素。因此急性加重事件是慢阻肺患者疾病病程中一个重要的事件,是慢阻肺患者高住院率、死亡率和健康恶化的主要原因[3-4]。慢阻肺急性加重患者的短期预后研究中有报道院内死亡率为7%~10%,特别是入住ICU的患者中,研究显示预后更差,院内死亡率约为24%,90 d的死亡率为42%[5-8]。急性加重事件对患者的生活质量以及社会经济负担产生严重的不良影响,因此,如何早期识别急危重症慢阻肺急性加重患者成为影响治疗决策的重要议题,近年来许多研究关注于慢阻肺急性加重患者预后预测因子的选择和临床风险模型的建立,一方面,多以预测稳定期患者的远期预后为目的,很少以短期预后院内死亡结局为终点的预测模型,另一方面,既往研究认为1秒用力呼气量(FEV1)和体重指数(BMI)是公认的慢阻肺严重程度评估和长期预后的两项指标,是临床模型中预测慢阻肺稳定期患者长期生存结局的常见危险因素[9-10]。然而,FEV1并不能准确地揭示慢阻肺急性加重患者的严重程度,因此在评估慢阻肺急性加重患者的严重程度和预测短期结局方面存在局限性[11]。目前,越来越多的证据表明,乳酸、 尿素氮等实验室检查指标可以很好地作为慢阻肺急性加重患者的短期预后的危险因素[12-13]。因此,本研究的目的是结合目前关于实验室检查指标,对慢阻肺急性加重患者的短期预后价值研究,构建慢阻肺急性加重患者的短期预后的临床预测模型,评估该模型的预测区分度和校准度,为临床上预测慢阻肺急性加重患者短期预后结局提供可靠工具。
资料与方法
一、 研究对象
回顾性纳入2016年1月1日至2019年6月30日于广东省中医院呼吸科与重症监护室收治的1767例慢阻肺急性加重患者,纳入标准:①诊断符合慢阻肺诊断、治疗和预防的全球策略(2019 报告)以及慢阻肺急性加重诊治中国专家共识(2017年更新版)中慢阻肺和慢阻肺急性加重的诊断标准,即明确诊断慢阻肺的患者出现呼吸困难加重、咳嗽加剧、咳痰增多和或痰液呈脓性。排除标准如下:(1)急性肺栓塞;(2)急性缺血性心脏病;(3)病情恶化的病人转院或者根据病人家属要求转院的;(4)急性脑出血或急性缺血性脑卒中。本研究已经通过广东省中医院伦理委员会审查,伦理批件号为YE2019-180。
二、 收集数据
收集包括以下变量:年龄、性别、体重指数(BMI)、合并症、家庭氧疗史、既往急性加重次数、病程、生命体征和实验室检测结果。合并症包括以下病种:是否合并中风史、冠心病、高血压、糖尿病、房颤、慢性心力衰竭、肺心病、慢性肾病、肺癌、住院期间是否合并肺炎。其次,收集入院后首次记录的生命体征包括呼吸次数、心率、血压。收集入院第一次采集的实验室检查指标,包括动脉氧气分压、动脉二氧化碳分压、动脉pH值、血乳酸水平、白细胞、红细胞、血小板、血清白蛋白水平、氨基末端脑钠肽前体(NT-proBNP)、降钙素原(PCT)、C-反应蛋白(CRP)、 尿素氮、肌酐和D-二聚体。
三、 结局变量
记录患者住院期间是否发生死亡结局。
四、 数据缺失值处理和统计分析
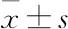
结 果
一、 缺失值处理
1767例患者中,有133例死亡,1634例存活,生存组平均年龄为75.57±8.90,死亡组平均年龄为81.27±8.51。经过缺失值分析,结果显示全部数据齐全的病例有826例。缺失值超过10%的变量有乳酸(17%)、NT-proBNP(29%)、体重指数(16%)、PCT(20%),为避免造成偏倚,我们使用马尔可夫链蒙特卡罗方法(Markov Chain Monte Carlo,MCMC) MCMC 填补模型对整个数据集中的缺失数据进行多重插补。经过多重插补后,导出插补数据集中的第3个数据集,将其按7:3的数量随机分为训练数据集和验证数据集,训练集含1234例患者,验证集含533例,其临床特征(见表1)。

表1 训练集、验证集的临床基本特征
二、 变量筛选和模型构建
利用训练数据集进行变量筛选和模型构建,经过基于调整的R平方为统计量的多因素全子集回归方法筛选之后,结果显示含有PaCO2、血乳酸水平、白细胞、红细胞、血清白蛋白、NT-proBNP、D-二聚体和尿素氮这8个变量的模型具有最佳调整R平方,以住院死亡结局为因变量,上述8个变量为自变量,采用多因素二分类 Logistic 回归构建模型,模型参数(见表1)。慢阻肺急性加重院内死亡结局的概率方程为:死亡结局概率P=ex/(1+ex),X=0.7356+0.0822×D-二聚体+0.853×尿素氮+0.5627×乳酸+0.1271×白细胞-1.3835×红细胞+0.0002×NT-proBNP -0.1765×白蛋白+0.0622×PaCO2(注:以上公式运算可以直接代入各指标的数值,但要注意其单位需与(表2)中的单位一致。其中e 为自然对数)。为方便临床使用,我们将上述模型进行可视化呈现,绘制诺模图(见图1)。

图1 AECOPD院内死亡结局临床预测模型的诺模图
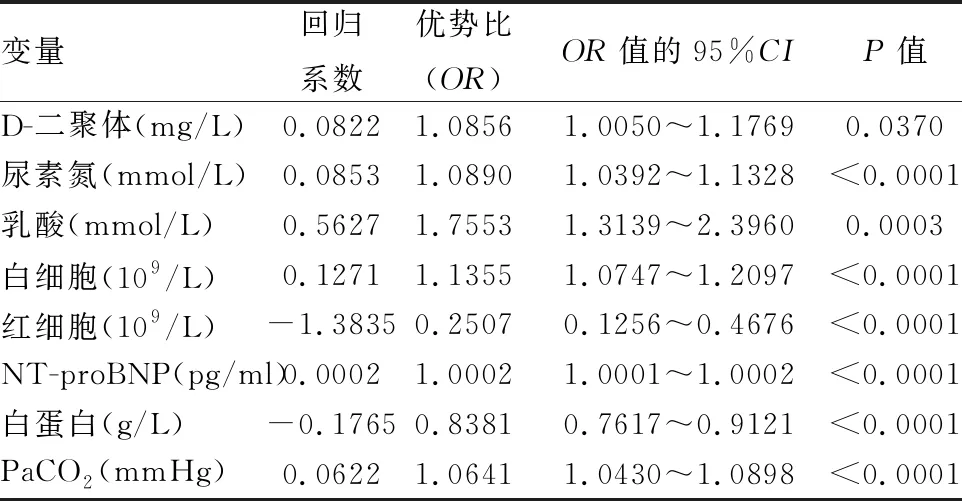
表2 模型中变量的基本特征
三、 模型的验证
以模型所计算的预测概率为自变量,住院结局为分类结局变量,在验证数据集上检验模型的区分度和校准度,绘制ROC图并计算AUC,结果提示其在验证集(AUC=0.9847)具有较好的区分度(图2A),对模型进行校准度的验证,医院死亡预测概率的校准曲线与实际概率吻合较好,结果提示该模型在验证集上的R平方为0.794, Brier指数0.019,具体见(图2B)。
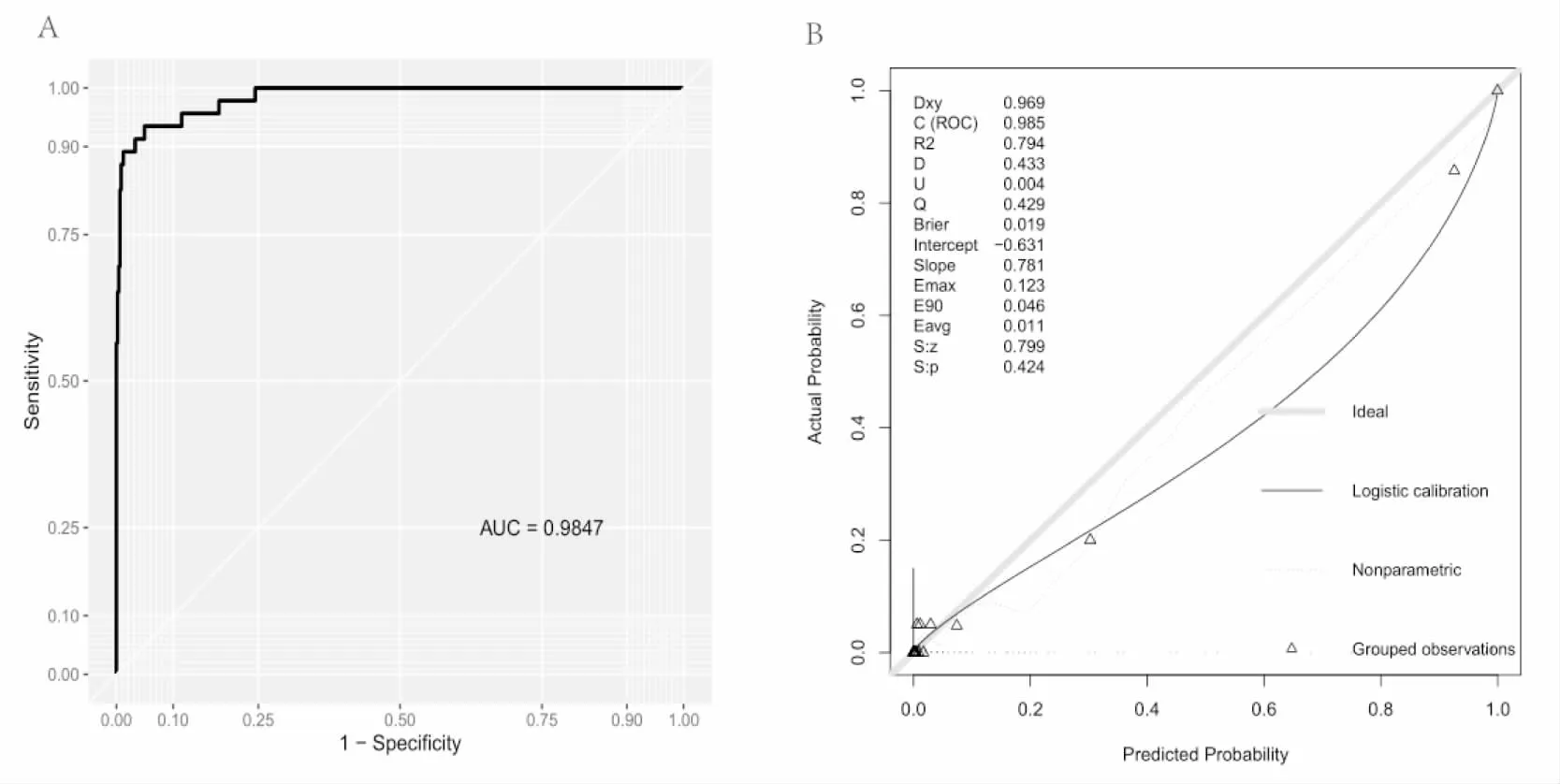
图2 A:模型在验证集的区分度验证ROC图。B:模型校准曲线分析图。
四、 模型的临床运用
利用训练集计算最大约登指数,计算得概率P=0.11 作为截断点可以获得最大约登指数, 该点所对应的灵敏度(sensitivity)=94.25%,特异度(specificity)=97.21 %。
讨 论
如何早期识别慢阻肺急性加重患者预后不良的高危患者,并积极改善治疗决策,改善慢阻肺急性加重患者短期预后是治疗过程中的重要任务。国外基于慢阻肺稳定期人群开发的临床预后模型较多,如DECAF评分模型、CAPS、BODE指数与ADO指数等,多用于预测稳定期患者的再入院风险和远期死亡风险,然而上述的临床预后模型多以预测稳定期患者的远期预后为目的,鲜以短期预后院内死亡结局为终点的预测模型。
本研究结果表明,经过多因素全子集回归筛选变量之后,最终有8个变量是慢阻肺急性加重患者短期预后院内死亡结局预测模型的中的重要变量,包括PaCO2、血乳酸、白细胞、红细胞、NT-proBNP、D-二聚体、白蛋白和尿素氮,尽管以往的研究主要关注慢阻肺的临床病史和肺功能检查等指标的预后信息,但我们的研究结果表明,临床上常用的实验室参数能为慢阻肺急性加重住院患者的短期预后提供更关键客观的信息。
本研究将上述8个临床上常用的实验室检查指标利用逻辑回归方法构建预测AECOPD患者院内死亡结局的临床预后模型,用于计算慢阻肺急性加重患者短期预后院内死亡结局的风险概率。从(表2)可以看出,在8个变量中,随着PaCO2、血乳酸、白细胞、NT-proBNP、D-二聚体和尿素氮这6个变量单位升高,患者的短期预后死亡风险是升高的,比如PaCO2每升高20个mmHg,患者发生院内死亡的概率将增加2.4645倍,乳酸水平每增加1 mmol/L,院内死亡概率将增加0.7553倍,这两项指标反映慢阻肺急性加重患者是否存在肺通气不足和严重的二氧化碳潴留。为进一步优化模型工具的可视化,我们进一步绘制了模型的诺模图。
在模型的区分度和准确度验证中,从受试者特征曲线下面积 (AUC=0.9847)和校准曲线(Brier score=0.019)可以看出,该模型具有良好的区分度和准确度。在临床实践中,院内死亡概率的临界值为0.11,利用本研究的模型所计算患者个体的预测死亡概率如果大于0.11,倾向于认为该患者短期预后不良,发生院内死亡结局可能性高。该临界截点具有很高的灵敏度和特异度,分别达到了94.25%和97.21%,表明该截断值能有效地识别预后不良的慢阻肺急性加重患者。
因为本研究系回顾性研究,不可避免存在缺失值,我们分析缺失值的缺失模式并进行了多重插补。另一方面因为无法获得多数患者具体的肺功能指标,本研究不包括慢阻肺的1秒用力呼气量,所以我们无法评估慢阻肺肺功能严重程度和院内死亡结局之间的关系,这是本研究的不足之处。
综上所述,根据与慢阻肺急性加重患者住院结局相关的预测指标,我们构建了一个临床预后模型,可以帮助临床医生预测慢阻肺急性加重患者个体的住院死亡概率,早期识别院内预后不良的高危患者,从而更好地进行高质量的临床管理。
