右美托咪定和丙泊酚静脉镇静对心脏瓣膜置换患者血流动力学和术后谵妄影响的比较△
2020-07-08曾庆玲唐培佳陈敬祥
曾庆玲,唐培佳,陈敬祥
(玉林市第一人民医院麻醉科,广西玉林 537000)
心脏瓣膜置换手术常在体外循环支持下进行,其术中血流动力学的稳定、术后镇静以及拔管时间对手术成功及术后康复具有重要作用。右美托咪定(dexmedetomidine,Dex)为新型高选择性α 2 肾上腺素能受体激动剂,具有良好的镇痛、镇静、抗焦虑和交感神经阻滞作用[1-2]。它可以减轻心脏手术患者对气管内插管的高血压反应[2-3],还可能有助于在皮肤切开和胸骨切开时保持稳定的血流动力学,减少对其他静脉麻醉药物的需求[2]。有学者认为在围术期使用Dex 可以提供心脏保护;然而,Tosun 等[4]进行的研究并没有证实该观点。一项荟萃分析表明:使用Dex 可降低心脏手术患者的谵妄、室性心动过速发生率以及机械通气时间[5]。但可能增加心动过缓和低血压的风险[6]。丙泊酚是目前临床常用的传统静脉麻醉药物,用于诱导和维持麻醉。丙泊酚可用于心脏手术的麻醉诱导,但多个研究表明,丙泊酚的使用可能与低血压显著相关[7-8]。Dex 与丙泊酚在心脏瓣膜外科手术中的应用的获益,尚有待随机对照临床研究的评价。本研究旨在比较Dex 和丙泊酚在心脏手术过程中提供足够的镇静水平的情况下,它们对于血流动力学的影响,以及其术中使用对术后使用呼吸机时间、重症监护病房(intensive care unit,ICU)停留时间、谵妄和急性肾功能衰竭等围术期情况的影响。
1 资料和方法
1.1 一般资料
这项前瞻性随机研究于2016 年3 月至2017 年5月在玉林市第一人民医院进行。在获得机构伦理委员会的批准后,连续入组70例年龄在15~60岁的计划进行择期心脏外科手术的患者。所有患者均签署知情同意书。排除标准:年龄超过60 岁;患有神经或心理疾病的患者;严重的全身性疾病(肾或肝功能障碍和严重的呼吸系统疾病)的患者;提示对研究药物有过敏病史的患者;左心室射血分数<40%的患者;输注儿茶酚胺或血管扩张剂的患者。
1.2 方 法
该研究采用前瞻性,随机双盲方式设计。患者随机分为两组:Dex组(n=35)和丙泊酚组(n=35)进行全程靶控输注,使用计算机生成的随机数放置在密封的信封中。用药方案:两组均予以0.5 最低肺泡有效浓度七氟醚补充吸入,并持续静脉注射瑞芬太尼0.2~0.3 μg/(kg·min)、阿曲库铵3 μg/(kg·min)。Dex组:Dex 先予以1 μg/kg 总量并且使用时间超过10 min 的负荷剂量用药,随后以0.2~0.6 μg/(kg·h)进行持续泵入。丙泊酚组:丙泊酚以0.25~1.00 mg/(kg·h)的速率持续泵入。两组靶控目标双频指数保持在50±10。
所有患者在手术前30 min 给予患者肌内注射咪达唑仑0.05 mg/kg 的预先给药。到达手术室后,开始进行常规监测,包括心电图、指脉血氧饱和度、无创血压、体温和尿量监测。记录所有患者的基线收缩动脉压,舒张动脉压和基线心率。所有血流动力学测量和记录均由另一名对分组情况不知情的麻醉师进行。使用双频指数监测器评估麻醉深度。患者用丙泊酚(1~2.5 mg/kg)、吗啡(0.1~0.2 mg/kg)和异氟醚(最小肺泡浓度1.2)诱导。在失去眼睑反射后,静脉内施用维库溴铵(0.1~0.2 mg/kg)进行肌松并行气管插管。
呼吸机使用间歇正压通气模式进行通气,潮气量为6~8 mL/kg,吸入氧气(FIO2)的浓度为100%。通过调节潮气量和呼吸速率将呼气末二氧化碳通气量控 制 在35~45 mmHg(1 mmHg=0.133 kPa)。监测侵入性动脉血压和中心静脉压。在体外循环开始和结束时及皮肤切开和胸骨切开术之前用异氟醚和0.05 mg/kg 吗啡维持麻醉。用维库溴铵(0.01~0.02 mg/kg)进行肌肉松弛。低血压(收缩压<90 mmHg)且心率>50 次/min 的时候,予以5 mg 麻黄碱静脉给药。低血压且心率≥50 次/min 的时候,通过静脉内使用去氧肾上腺素来调节血压。在心动过缓(心率<40 次/min)的情况下,使用0.6 mg 阿托品。用硝酸甘油控制原发性高血压(高血压)(收缩压>160 mmHg),并用艾司洛尔治疗心动过速(心率>100 次/min)。在体外循环终止后,每100 U肝素予以1 mg 硫酸鱼精蛋白拮抗。在体外循环回路中使用膜式氧合器。在两组中,体外循环的方案包括中度低温(温度在28℃和30℃之间),流量保持在2.0 和2.4 L/(min·m2)之间,平均动脉压(mean arterial pressure,MAP)为50~80 mmHg。一般通过减少泵流量或使用硝酸甘油来治疗高血压,通过增加的泵流量或使用去氧肾上腺素校正低血压。用冷血心脏停搏液实现心肌保护。在体外循环期间,继续输注丙泊酚或Dex。皮肤闭合后,研究药物输注停止,患者转入心胸ICU 进行进一步监护治疗。
到达ICU 后,所有患者均采用标准化的术后护理方案。呼吸机的脱机标准:血流动力学稳定(不使用或减少使用心脏活性药物);没有明显出血(<100 mL/h);无明显心律失常;尿量充足[>1 mL/(kg·h)];血氧饱和度>95%、吸入氧浓度<0.5 时;患者需要充分清醒以响应命令。
1.3 数据收集
记录患者在麻醉诱导后15、30、45 和60 min及、体外循环开始后5、30、60 和90 min、体外循环结束后5、30、60 min 以及手术结束时的心率和MAP。观察所有患者的机械通气时间和ICU 停留时间以及并发症。并发症包括心肌梗死、脑卒中、昏迷、心脏传导阻滞、肾功能衰竭和谵妄。并发症定义参考目前诊断标准,定义如下[8-10]。术后脑卒中[8]:任何突然发作并证实由脑血供紊乱引起的神经功能缺损,其在24 h 内未消退;昏迷[9]:术后昏迷采用格位斯哥昏迷评分,低于14 分(含14 分)即断定为昏迷;谵妄[9]:根据文献,采用中文修订版谵妄评定方法(confusion assessment method-Chinese reversion,CAM-CR),依据患者的起病状态、精神状态、注意力、思维以及意识变化程度等评估标准于手术结束后24 h 评估术后谵妄的发生情况。手术后24 h 内围术期心肌梗死[10]:肌酸磷酸激酶-MB≥正常上限的5 倍,在2 个或更多连续心电图导联中存在或不存在新的Q 波。对于术后心肌梗死(手术后>24 h),需至少满足以下一个标准[10]:在12 导联心电图上发生ST 段抬高;在≥2 个连续心电图导联中发展新的Q 波;新的左束支传导阻滞模式心电图或肌酸磷酸激酶-MB≥正常上限的3 倍。心脏传导阻滞:需要植入永久起搏器的新发病阻滞。术后肾功能衰竭的定义为急性或恶化的肾功能衰竭,导致以下任何一项或多项:血清肌酐升高>2.0 mg/dL 或最近术前血清肌酐升高一倍或新的透析要求。
1.4 统计学分析
样本量计算以α=0.05,统计效力为1-β=0.8,使用两独立样本均数比较的样本量估算进行计算。发现每组至少入选32例患者,以10%可能失访率计算,每组需入组35例患者。所有计量数据均以()表示,通过Student's t-test检验对比两组间符合正态分布的计量资料。使用重复测量的方差分析来分析随时间的变化的计量资料。计数数据以[n(%)]表示,采用卡方(χ2)检验分析组间差异。以P<0.05 表示为差异有统计学意义。
2 结果
2.1 两组患者的基线资料比较
两组患者年龄、性别[54.3%(19/35)vs.45.7%(16/35),P=0.473]、并发高血压[57.1%(20/35)vs.54.3%(19/35),P=0.810]、基线心率和血压、左心室射血分数、体外循环时间比较,差异无统计学意义(P>0.05),详见表1。手术开始后5 min,患者的平均心率高于术前基线值,差异有统计学意义(P<0.05);在术后约30 min,患者心率下降至术前水平。在手术期间,Dex组患者各时间段的平均心率显著低于丙泊酚组,差异有统计学意义(P<0.05),详见表2。
表1 两组患者基线资料比较 [n=35,±s]
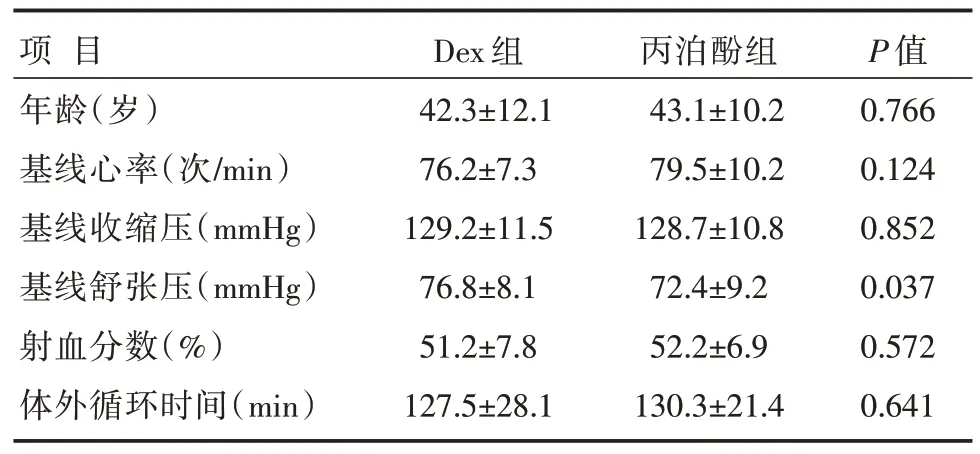
表1 两组患者基线资料比较 [n=35,±s]
表2 两组患者术中各时间点心率比较[n=35,±s,次/min]
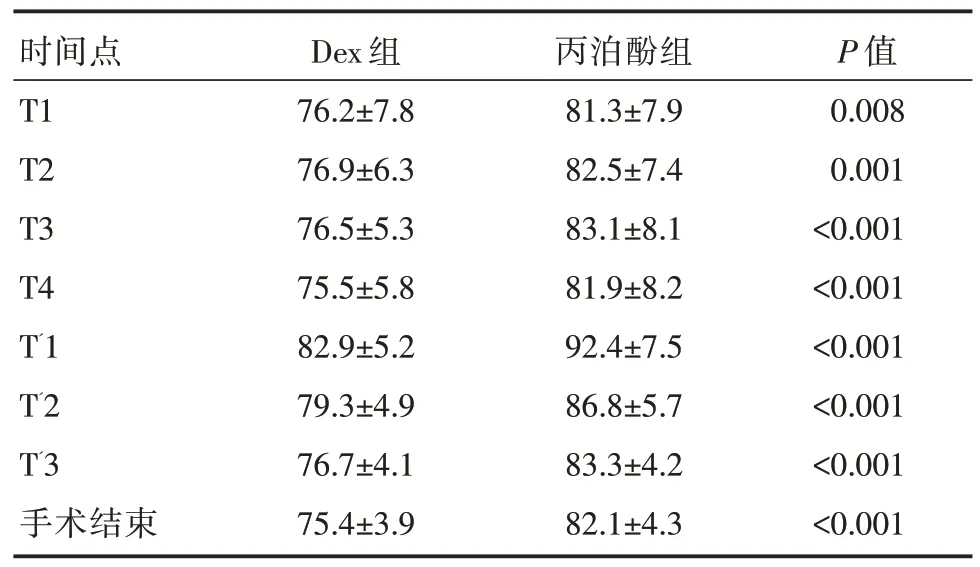
表2 两组患者术中各时间点心率比较[n=35,±s,次/min]
注:T1~T4 分别表示诱导麻醉后15、30、45、60 min;T'1~T'3 分别表示体外循环结束后的5、30、60 min
2.2 两组患者血管活性药物和静脉强心药物使用情况比较
在丙泊酚组的35例患者中,28例患者需要静脉升压药物或增加心率药物的血流动力学支持,而Dex组27例患者需要使用升压药物,两组比较差异无统计学意义(80%vs.77.1%,P=0.771)。
2.3 两组患者各个时间点平均动脉压比较
在体外循环期和术后期间,丙泊酚组各个时间点MAP 均高于Dex组,差异有统计学意义(P<0.001);体外循环开始时MAP 显著下降(P=0.018),体外循环终止时MAP 上升(P<0.001),详见表3。
表3 两组患者不同时间点MAP 比较[n=35,±s,mmHg]
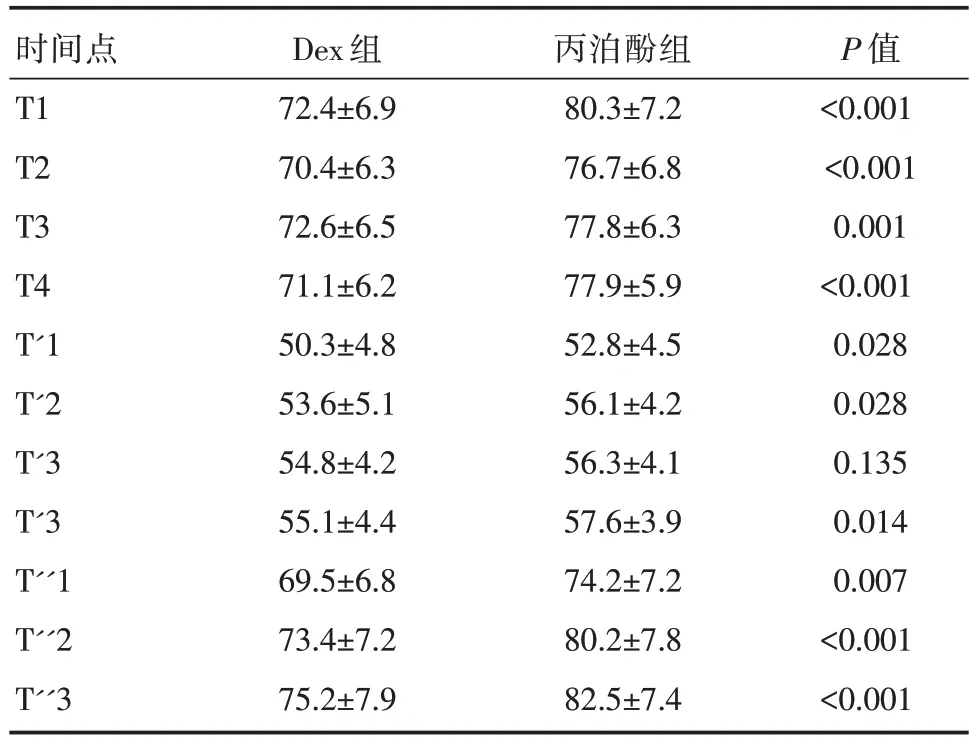
表3 两组患者不同时间点MAP 比较[n=35,±s,mmHg]
注:T1~T4 分别表示诱导麻醉后15、30、45 和60 min;T′1~T′3分别表示体外循环开始后的5、30、60 和90 min;T′′1~T′′3 表示手术结束后的5、30 和60 min
2.4 两组患者术后观察指标比较
Dex组患者术后通气时间[(6.4±4.3)hvs.(8.9±4.5)h,P=0.020]及ICU 停留时间[(115.0±24.6)hvs.(142.0±26.9)h,P=0.020]均明显短于丙泊酚组,差异有统计学意义。两组患者术后并发症如心肌梗死、脑卒中、昏迷、心脏传导阻滞和肾功能衰竭患者比例比较,差异无统计学意义(P>0.05);Dex组谵妄患者比例明显低于丙泊酚组,差异有统计学意义(P=0.040),详见表4。由于血流动力学改变,没有患者被排除在研究之外。所有参与的受试者在整个研究期间继续进行,并且没有发生死亡。
3 讨论
本研究发现,Dex 麻醉显著减弱了患者收缩动脉压和心率对插管和皮肤切口的反应,降低了手术期间患者心动过速和高血压的发病率。既往研究发现,收缩压和心率的增加与心血管疾病患者围术期缺血事件有关[10]。在本研究中,与丙泊酚组患者相比,Dex组患者对插管的升压反应减弱,并且心率增加较少。本研究结果与Kunisawa 等[11]的一项研究相似,其研究结果表明,Dex组患者皮肤切口或胸骨切开时所有血流动力学参数的百分比增加率较低。裘学[12]和庞希友[13]的研究同样发现,Dex组患者术中不同时刻血压水平更为稳定,且心率稳定,应激性反应抑制于适宜程度。有研究显示,Dex组患者皮质醇浓度均较为稳定[14]。Dex 能够减轻心脏外科手术中的应激反应,还能减少体外循环引起的肠黏膜屏障功能损伤[15-16]。因此,Dex 的治疗可以获得相对稳定、可控的血流动力学改变,没有显著增加心动过缓的发生率,也没有增加强心药物或起搏的使用。
本研究结果表明,Dex 减少了机械通气的时间,与国外研究结果类似。Afanador 等[17]报道,术中应用右旋美托咪啶作为芬太尼-异氟醚辅助麻醉用于成人择期心脏手术,可促进术后早期气管拔管[(197±118)min],与对照组[(314±265)min]比较,差异有统计学意义(P=0.002)。Abdel-Meguid[18]报道在非体外循环冠状动脉旁路移植术中,术中给予Dex 会缩短患者的拔管时间。这些研究的结果与我们的研究结果一致。与丙泊酚相比,Dex 对实现早期拔管的益处可能是由于Dex 对抑制呼吸驱动的影响较小。
本研究结果还显示Dex 与丙泊酚相比可以显著降低术后谵妄的风险。心脏瓣膜置换术麻醉过程可导致脑血管损伤,使患者术后神经心理并发症发生率增高,其主要机制可能为体外循环降温复温的过程中患者脑氧供需失衡,引起血脑屏障通透性上升并导致缺血再灌注损伤[19]。心脏手术后谵妄具有较高的发生率,其给医护、患者本人及其家庭带来了沉重的负担。术后谵妄还与长期认知功能下降、医疗费用支出增高、病死率上升相关。根据一项包含1 134例心脏手术患者的回顾性队列研究,围术期使用Dex 与谵妄风险降低有关(调整后的OR=0.53;95%CI:0.37~0.75)[20]。薛国剑等[21]研究显示,Dex组患者在瓣膜置换手术中,颈静脉血氧饱和度高于对照组,动脉-颈内静脉血氧含量差、脑氧摄取率低于对照组,且血浆S-100 蛋白及神经元特异性烯醇化酶浓度均低于对照组,说明Dex 应用于体外循环心脏瓣膜置换时,可能通过抑制炎症反应改善脑损伤状况。一些学者认为Dex 减少谵妄的益处与γ-氨基丁酸受体活性的保留、最小的呼吸抑制、正常的睡眠模拟效应、较少的抗胆碱能活性和减少阿片类药物作用有关[22]。本研究结果显示,与丙泊酚组患者相比,Dex组患者的ICU 停留时间明显缩短。一些观察性研究同样表明,Dex 有助于心脏手术后ICU 患者的早期出院[23-24]。我们推测这可能与术者更平稳的血流动力学状态、更早的拔管时间、更少的谵妄发生率相关。
本研究存在一些局限性。由于入选的患者数有限,未能比较各种心脏外科手术方式的临床效果。研究未测量Dex 和丙泊酚的血清浓度。还需要进一步大样本研究以更好地确定Dex 对术中血流动力学、术后并发症的优缺点以及其对减少心脏手术患者ICU 时间的影响。
综上所述,本研究评估了Dex 与丙泊酚用于体外循环心脏手术患者的镇静作用,发现接受心脏手术的患者围术期输注Dex 可能优于丙泊酚,因为Dex 可以产生更好的血流动力学稳定性、降低术后谵妄的风险并取得更短的ICU 停留时间的效果。
