左甲状腺素片对PCOS合并亚临床甲减患者促排卵的影响
2020-06-22成海英成小燕谭小军彭婀娜黄向红
成海英,成小燕,罗 辰,谭小军,彭婀娜,许 慧,黄向红
(湘潭市中心医院,湖南 湘潭 411100)
多囊卵巢综合征(polycystic ovary syndrome,PCOS)与甲状腺疾病均是育龄期女性常见的内分泌代谢疾病。近年有研究报道,PCOS患者亚临床甲状腺功能减退(subclinical hypothyroidism,SCH,简称亚临床甲减)、自身免疫性甲状腺炎(autoimmune thyroiditis,AIT)的患病率均明显高于正常对照人群[1]。PCOS是无排卵性不孕的常见原因,促排卵是主要的治疗手段,而临床上有部分患者促排卵效果欠佳。有研究显示,使用左甲状腺素片治疗亚临床甲减的不孕患者,对其妊娠及结局均有较好的效果[2-3]。然而目前尚无研究探讨关于PCOS患者合并亚临床甲减时,使用左甲状腺素片对促排卵治疗的影响。本研究将对上述问题进一步探讨,有助于PCOS不孕患者的治疗。
1研究对象与方法
1.1研究对象
选取2016年1月至2018年12月就诊于湘潭市中心医院的PCOS不孕患者共146例。纳入标准:年龄20~40岁,FT3、FT4水平均正常,输卵管造影显示双侧输卵管通畅的PCOS患者。排除标准:体质量指数(BMI)≥28kg/m2;子宫畸形、宫腔粘连、子宫内膜异位症者;男方中度及以上少弱畸精症;近3个月内使用过来曲唑(letrozole,LE)、克罗米芬(clomiphene citrate,CC)、尿促性素(urinary gonadotropin,HMG)等促排卵药物及其他影响甲状腺功能的药物。
根据促甲状腺激素(thyroid stimulating hormone,TSH)水平是否升高将患者分为3组:TSH升高干预组、TSH升高未干预组和TSH正常对照组。其中TSH升高干预组共42例,为TSH≥4.20~<10.00μIU/mL,给予左甲状腺素片(优甲乐,50μg/片,国药准字号J20160065)50~100μg,半个月后复查甲状腺功能,根据复查结果调整左甲状腺素片的用量,直到TSH水平控制在0.42~2.50μIU/mL之间才开始促排卵。TSH升高未干预组共41例,TSH≥4.20~<10.00μIU/mL,暂不给予左甲状腺素片治疗,若患者促排卵后妊娠则立即加用左甲状腺素片,根据TSH水平调整剂量。TSH正常对照组共63例,TSH>0.27~<4.20μIU/mL。本研究内容已通过湘潭市中心医院医学伦理委员会审查,且所有患者自愿签署知情同意书。
1.2方法
1.2.1 PCOS的诊断标准
①稀发性排卵或无排卵;②高雄激素的临床表现和(或)高雄激素血症;③卵巢多囊性改变,即一侧或双侧卵巢直径2~9mm,卵泡数目≥12个,和(或)卵巢体积≥10mL。上述3项中符合任意两项,并排除先天性肾上腺皮质增生、Cushing综合征及其他分泌雄激素的肿瘤等其他引起高雄激素的病因。
1.2.2基础激素水平和甲状腺抗体水平测定
所有研究对象于月经(闭经患者用黄体酮撤血后)第2~4天清晨空腹采集肘静脉血测定基础激素水平,黄体生成素(LH)、卵泡刺激素(FSH)、雌二醇(E2)、睾酮(T)、催乳素(PRL)使用化学发光分析仪测定,购自美国雅培公司。胰岛素(INS)水平、甲状腺功能测定:清晨空腹采集肘静脉血,血清游离三碘甲状腺原氨酸(FT3)、血清游离甲状腺素(FT4)、TSH使用化学发光分析仪测定,购自美国雅培公司。甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TgAb)采用全自动免疫分析仪检测,购自德国罗氏公司。正常参考值:FT3 1.80~4.60pg/mL,FT4 0.93~1.70ng/dL,TSH 0.27~4.20μIU/mL,TPOAb 0~34IU/mL,TgAb 0~115IU/mL。
1.2.3促排前预处理
BMI水平≥24kg/m2的患者建议减轻体重10%~20%后再进入促排卵周期。高胰岛素血症患者使用二甲双胍片(格华止,0.5g/片,国药准字号H20023370)治疗辅助低糖低脂饮食控制胰岛素水平至正常范围。高泌乳素血症患者使用溴隐亭(佰莫亭,2.5mg/片,国药准字号H20110116)治疗泌乳素水平降至23.80pg/mL内方可进行促排卵。月经周期的第3~5天抽血测定性激素,若LH/FSH>2则使用炔雌醇环丙孕酮片(达英-35,拜耳,德国)治疗,当月经第3~5天复查的LH/FSH≤2时开始促排卵。
1.2.4促排卵方法
使用来曲唑(夫瑞,2.5mg/片,国药准字号H20093059)2.5mg/日,连服5天。根据卵泡的生长速度决定是否联合使用HMG(75U/支,国药准字号H10940097)。至少有1个卵泡直径达到18~20mm时,结合当日血激素水平,给予肌注人绒毛膜促性腺激素(hCG,2 000IU/支,国药准字号H34023587) 10 000IU诱导排卵。如有3个以上直径≥14mm的卵泡则取消本周期。如果使用促排卵药20天后卵泡仍无反应者则建议放弃本促排周期。
1.2.5阴道超声监测排卵
用开立S40超声检查仪,于月经周期的第3~5天B超观察基础窦卵泡的数目及大小,若卵泡直径≥12mm则每两天B超监测1次,每天留晨尿测LH试纸;卵泡直径≥14mm时,每日B超监测,早、中、晚3次测尿LH试纸;卵泡直径≥16mm时,每日B超监测并测定血LH、E2、P。
1.2.6妊娠判定
排卵后14天查血hCG确定是否妊娠,排卵后28天行阴道超声检查,有孕囊者诊断为临床妊娠。
1.3统计学方法

2结果
2.1一般资料比较
促排卵治疗PCOS患者共146例,其中血清TSH>2.5μIU/mL共83例,TSH升高干预组共42例,年龄22~38岁;TSH升高未干预组共41例,年龄22~40岁。血TSH≤2.5μIU/mL(TSH正常对照组)共63例,年龄21~39岁。3组患者年龄、BMI、不孕年限、平均窦卵泡数、基础性激素水平、空腹胰岛素水平、FT3水平、FT4水平组间比较差异均无统计学意义(均P>0.05),见表1。TSH升高干预组和TSH升高未干预组的TSH水平明显高于TSH正常对照组(F=154.51,P<0.05),见表2。

表1 各组一般资料比较Table 1 Comparison of general information for each
注:*平均窦卵泡数=(左侧窦卵泡数+右侧窦卵泡数)/2。

表2 各组甲状腺功能比较Table 2 Comparison of thyroid function for each
2.2促排卵治疗后促排效果和妊娠结局
TSH升高干预组共促排卵治疗54个周期,TSH升高未干预组共治疗50个周期,TSH正常对照组共治疗78个周期;3组的优势卵泡个数、多卵泡发育取消率、排卵率、优势卵泡平均E2值、hCG日子宫内膜厚度、黄体中期P值、临床妊娠率、早期流产率比较差异均无统计学意义(均P>0.05);TSH升高未干预组的总Gn用量明显高于TSH升高干预组、TSH正常对照组,3组比较差异有统计学意义(F=8.09,P<0.05),见表3。
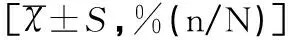
表3 促排卵治疗后的各项指标比较Table3 Comparison of indicators after ovulation induction
注:①TSH升高干预组(n=42);②TSH升高未干预组(n=41);③TSH正常对照组(n=63)。
3讨论
亚临床甲减是甲状腺疾病中的一种类型,患者没有明显的甲减症状和体征,诊断主要依靠血清学的检查,即TSH高于正常,但血清FT4在正常范围。甲状腺功能异常可引起一系列生殖系统疾病,包括月经紊乱、不孕与妊娠并发症等[4]。
3.1 PCOS合并亚临床甲减患者促排卵治疗的分析
对于PCOS患者的排卵性障碍性不孕,目前来曲唑(LE)是临床常用的促排卵药物。它是第三代芳香化酶抑制剂,可通过降低雌激素水平,解除雌激素对下丘脑的负反馈作用,增加内源性的促性腺激素的分泌,促进卵泡的发育;同时可避免部分患者出现克罗米芬(CC)抵抗,可有效提高排卵率[5]。然而在实际临床工作中,仍有小部分患者对LE的促排卵治疗无反应,尽管可以在治疗周期的后期加用HMG,但这部分患者可能对小剂量的HMG无反应,而加大剂量的HMG可能增加卵巢过度刺激和多胎妊娠等风险。对于这类PCOS患者,临床上常常期望通过控制患者的BMI、改善胰岛素抵抗等预处理来提高前期促排的反应性,避免后期加用大剂量HMG导致的卵巢过度反应。而对于合并亚临床甲减的患者,及时加用甲状腺素片治疗是否能提高患者促排治疗的反应性和成功率呢?
我们的研究中,3组PCOS患者的基础BMI、泌乳素、雄激素及胰岛素水平均无统计学差异,本研究排除BMI≥28kg/m2患者,且高雄激素、高泌乳素、高胰岛素水平患者均使用药物先预处理后再进入促排,避免因PCOS患者常伴有的肥胖、高泌乳素、高雄激素及高胰岛素水平对研究结果造成的干扰。我们的研究结果显示,经过左甲状腺素片治疗后,TSH升高干预组患者促排卵时使用Gn总量明显少于TSH升高未干预组,提示左甲状腺素片的干预可能在一定程度上对促进亚临床甲减患者卵泡的生长,减少PCOS合并甲减患者促排卵时所需要的药物剂量有作用。
早期已有研究对PCOS与甲状腺功能减退的关系进行探讨。一些研究发现,肥胖、胰岛素抵抗增加、瘦素升高及自身免疫紊乱似乎在连接这两种疾病相互影响的复杂机制中起作用[6-7]。而近期有研究更深入地从分子生物学水平对PCOS与自身免疫性甲状腺炎(AIT)的关系进行分析,Kowalczyk等[8]的研究发现,PCOS患者AIT发病率是年龄匹配的TSH正常对照组的3倍,推测可能是由于PCOS和AIT的某些共同的免疫因素及遗传因素相互作用的原因。在PCOS和AIT患者中检测到共同的3个多态基因,分别是调节转化生长因子b(TGF-b)活性和调节T细胞水平的纤维蛋白3(FBN-3)基因、促性腺激素释放激素受体(GnRHR)基因和代表雌二醇羟基化的CYP1B1基因。
3.2 PCOS合并亚临床甲减患者促排卵的妊娠结局分析
有一些研究报道显示,亚临床甲减患者经过治疗后能明显改善妊娠结局。如Priya等[9]研究报道,95例亚临床甲减不孕患者(TSH>4.6μIU/mL)接受甲状腺素治疗后(25~150μg),33.3%的亚临床甲减妇女在治疗后6周至2年内成功怀孕,平均受孕时间为(14.56±4.83)个月。Rao等[10]研究发现,行体外授精-胚胎移植(IVF-ET)的亚临床甲减不孕患者经左甲状腺素片治疗后,流产率明显低于TSH升高未干预组。另外Maraka等[11]研究报道,妊娠期亚临床甲减患者使用左甲状腺片治疗后,可明显减少不良妊娠结局,流产率、低出生体重儿率及5分钟Apgar评分≤7分的新生儿发生率均明显下降。
本研究结果中TSH升高干预组的临床妊娠率高于TSH升高未干预组,早期流产率低于TSH升高未干预组,但差异无统计学意义,这与一些文献报道不相符[10-11]。考虑是由于本研究所收集的样本量偏小,亚临床甲减患者的血清TSH水平绝大部分集中在4.2~6.0mIU/L之间,可能研究对象的亚临床甲减的程度较轻,影响观察左甲状腺素片干预治疗后对临床结局的影响。因此还需要更多大样本的试验对此结果加以验证。
