血小板输注疗效影响因素探究及其与预后的关系
2020-06-17张敏敏肖翡李娟童秀珍周振海郑冬
张敏敏, 肖翡, 李娟, 童秀珍, 周振海, 郑冬*
(1.中山大学 附属第一医院 血液内科,广东 广州 510080;2.暨南大学 附属第一医院 急诊科,广东 广州 510315)
由于自身疾病及放、化疗等治疗手段对骨髓的抑制作用,大部分急性白血病患者经常需要输注外源性血小板以达到止血或预防出血的目的.自20世纪70年代以来,对于接受了放、化学治疗的急性白血病患者来说,预防性的血小板输注逐渐成了标准的治疗方式,据统计,目前高达67%的血液病患者接受过预防性血小板输注[1-2].英国血液学会发布的《血小板输注应用指南》推荐对血小板低下的患者进行预防性血小板输注[3-4],然而临床上许多预防性接受血小板输注的患者并不能达到理想的疗效.对于血小板输注无效(platelet transfusion refractoriness,PTR),目前我国多采用配型血小板输注和大剂量丙种球蛋白(丙球)封闭抗体的方式改善血小板输注疗效,但疗效十分有限.PTR导致的各种出血风险增加、住院时间延长以及更高昂的治疗费用等后果,对于长期需要血小板输注的急性白血病患者而言,是一件非常痛苦的事情[5].本研究收集了2014-2017年于中山大学附属第一医院初诊的113名急性白血病患者血小板输注的情况,对影响输注疗效的危险因素进行探究,并就输注疗效与病人预后做进一步探讨分析,以期为急性白血病患者化疗后血小板输注及疾病的危险分层提供一定的参考.
1 资料与方法
1.1 研究对象
选取2014年1月至2017年10月在中山大学附属第一医院血液内科病房住院的急性白血病患者113例,其中急性髓系白血病(acute myeloid leukemia,AML)患者72例,急性淋巴细胞白血病(acute lymphocytic leukemia,ALL)患者41例,男性63例,女性50例,中位年龄36岁(15~71岁).对所有纳入研究的病例进行随访,中位随访时间为14个月.
1.2 纳入及排除标准
1.2.1 纳入标准
根据世界卫生组织2016年修订的《髓系肿瘤和急性白血病分类》[6]明确诊断分型的初诊、初治的急性白血病患者,诊断标准包括细胞形态学、免疫表型、细胞遗传学和基因诊断4个方面.
1.2.2 排除标准
明确诊断前已接受血小板输注的患者、骨髓增生异常综合征转化而来的急性髓系白血病患者、急性早幼粒细胞白血病患者、慢性白血病急性变患者、未规律化疗的患者、出血(鼻腔出血、牙龈出血、脑出血、内脏出血等)需治疗性输注患者、资料缺失患者.
1.3 诊断标准
1.3.1 血小板输注标准
国家卫生部2000年颁布的《临床输血技术规范》[7]规定,血小板计数<50×109/L可根据临床出血情况考虑输注,结合我国严峻的医疗关系国情,国内大多数医院以血小板计数<20×109/L为输注阈值进行预防性血小板输注,故本研究输注标准为因化疗或原发病所致血小板计数低于20×109/L的患者.
1.3.2 单次血小板输注无效的判定标准
血小板输注疗效由血小板计数增加指数(corrected count of increment,CCI)判定.CCI=[(输注后血小板计数-输注前血小板计数)(109/L)×体表面积(m2)]/[输入的血小板总数(1011/L)],输注后24 h CCI值低于4.5×109/L提示该次血小板输注无效[8].
1.4 研究方法
1.4.1 分组方法
本研究依据输注疗效将预防性输注血小板的患者分为有效组和无效组.由于在临床实际中,对于随机供者来源的ABO同型机采血小板输注,出现2次或2次以上的无效输注是判定患者是否存在无效输注的更好指标[9],故本研究将出现2次或2次以上无效输注的患者纳入输注无效组.
1.4.2 血小板来源及单次输注量
本研究中患者所输注的血小板均为广州市血液中心统一采集机采血小板,单次输注量为1袋血小板,即平均血小板数为 2.5×1011/U.血小板采集后于血浆中悬浮,(22±2)℃ 振荡保存,保存期为5 d.
1.5 统计学方法
所有数据均采用SPSS 22.0 软件进行统计学分析.计数资料用例数和百分比表示,组间率的比较采用2检验.对于连续型变量的比较,若服从正态分布,则采用独立样本t检验,否则采用秩和检验.生存曲线分析采用Kaplan-Meier法和log-rank检验.所有统计检验均采用双侧检验,P<0.05 为有统计学差异,多组间比较进一步采用Bonferroni校正法.
2 结果
2.1 总体输注疗效统计
纳入分析的113例急性白血病患者共输注血小板次数1 921次,其中无效次数362次,无效率18.84%.113例患者血小板输注无效人数为37人,比例约为32.74%.输注无效组和有效组的临床资料见表1.患者的性别、年龄、血型、急性白血病类型及是否伴随乙型肝炎感染对输注疗效影响无明显差异,脾大[10](脾脏长度>12 cm,宽度>7 cm,厚度>4 cm)患者的无效率较正常者高,但无统计学差异.总体输注疗效分析,白细胞计数高于50×109/L组患者的无效率明显高于(10~50)×109/L组,且有统计学差异(P<0.05),随着血红蛋白的下降,患者血小板输注的无效率逐渐增高,血小板计数低于20×109/L的患者无效率高于血小板计数高于20×109/L的患者.
表1 不同血小板输注疗效组的急性白血病患者临床特征比较
Table 1 Comparison of clinical characteristics of acute leukemia patients in different platelet transfusion efficacy groups
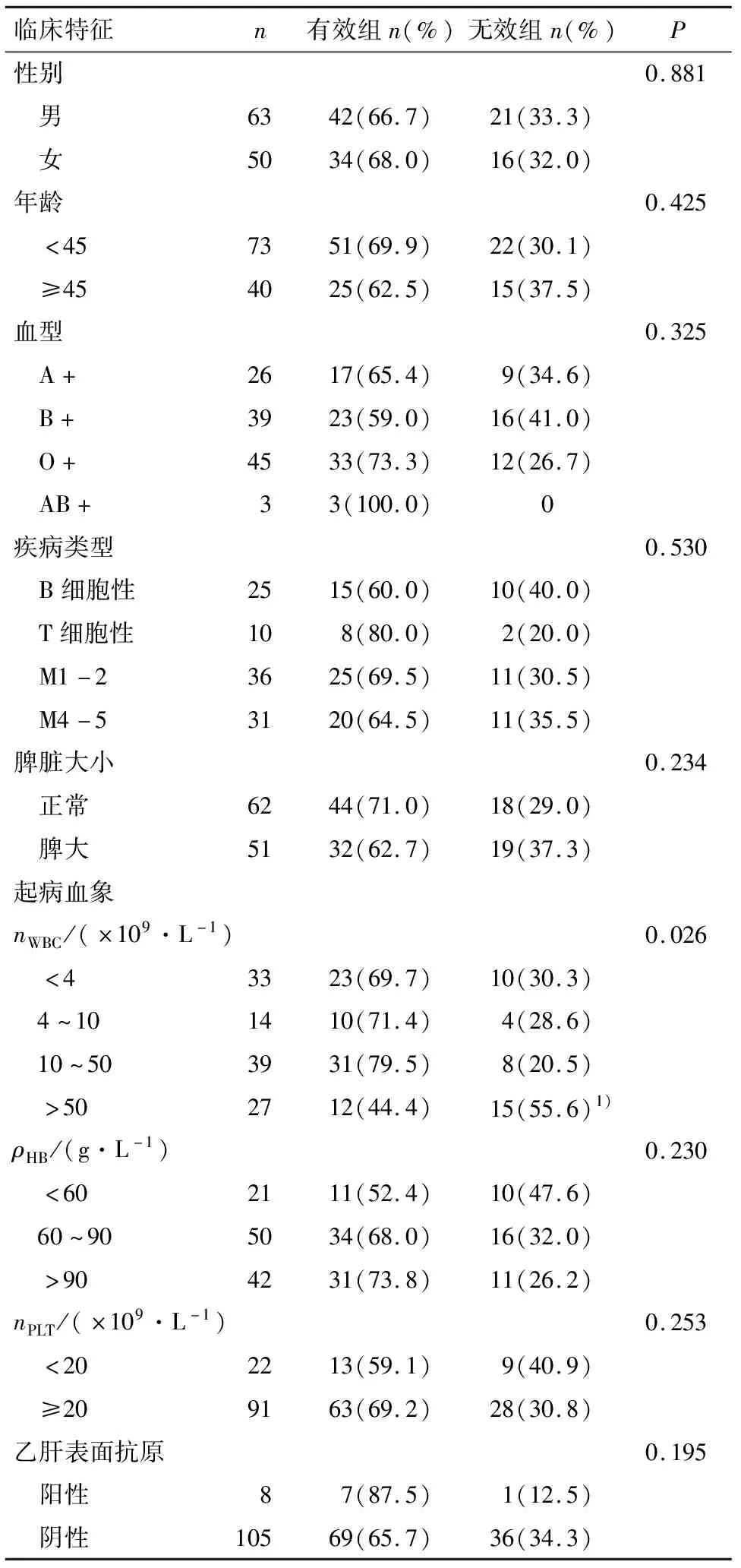
临床特征n有效组n(%)无效组n(%)P性别0.881 男6342(66.7)21(33.3) 女5034(68.0)16(32.0)年龄0.425 <457351(69.9)22(30.1) ≥454025(62.5)15(37.5)血型0.325 A+2617(65.4)9(34.6) B+3923(59.0)16(41.0) O+4533(73.3)12(26.7) AB+33(100.0)0疾病类型0.530 B细胞性2515(60.0)10(40.0) T细胞性108(80.0)2(20.0) M1-23625(69.5)11(30.5) M4-53120(64.5)11(35.5)脾脏大小0.234 正常6244(71.0)18(29.0) 脾大5132(62.7)19(37.3)起病血象nWBC/(×109·L-1)0.026 <43323(69.7)10(30.3) 4^101410(71.4)4(28.6) 10^503931(79.5)8(20.5) >502712(44.4)15(55.6)1)ρHB/(g·L-1)0.230 <602111(52.4)10(47.6) 60^905034(68.0)16(32.0) >904231(73.8)11(26.2)nPLT/(×109·L-1)0.253 <202213(59.1)9(40.9) ≥209163(69.2)28(30.8)乙肝表面抗原0.195 阳性87(87.5)1(12.5) 阴性10569(65.7)36(34.3)
1)与10~50组比较,Padj<0.05.
1)Compared with 10~50 group,Padj<0.05.
2.2 血小板输注次数与输注疗效的关系
37名无效组患者共输注血小板983次,平均每个患者输注血小板26.6次,76名有效组患者共输注血小板938次,平均每个患者输注血小板12.3次.无效组患者输注次数明显高于有效组,且有统计学差异(Z=-3.065,P<0.01).无效组37例患者中,89.17%的患者在10次内发生无效输注,在输注3次内发生PTR的患者达43.2%,值得注意的是,有11例(29.7%)患者在第1次输注血小板时即出现无效输注,随着输血次数的增多发生无效输注的可能性逐渐降低(表2).
表2 血小板输注次数与患者输注疗效的关系
Table.2 The relationship between the number of platelet transfusion and infusion efficacy in patients
1)与1~3组比较,Padj<0.001.
1)Compared with 1~3 group,Padj<0.001.
2.3 单位血小板输注疗效及丙球冲击封闭抗体和配型血小板输注的有效率
在患者血小板计数低于20×109/L进行预防性输注时,41例ALL患者共输注血小板472次,其中有效组219次,无效组253次,两组间输注每单位机采血小板增长血小板均值有统计学差异(26.31 vs.12.87,P<0.001);72例AML患者共输注血小板1 227次,其中有效组604次,无效组623次,两组间输注每单位机采血小板增长血小板均值有统计学差异(30.75 vs.15.46,P<0.001)(表3).我院对无效输注患者采用了丙球冲击封闭抗体或配型血小板输注两种方式改善输注疗效,根据CCI指数判定血小板输注疗效,配型血小板输注有效率(70.4%)优于大剂量丙球冲击封闭抗体(40.6%),详见表4.
2.4 影响血小板无效输注的非免疫因素分析
362次无效输注事件中,有150次(41.4%)输注时患者正在使用抗生素,70次(19.3%)患者合并有脾大病史,102次(28.2%)有2个或2个以上包括抗生素的使用、发热、感染、败血症、休克以及脾大等非免疫性因素,仅有40次(11.1%)未发现特殊非免疫因素.
表3 急性白血病患者的每单位血小板输注疗效
Table.3 Efficacy of platelet transfusion per unit of acute leukemia patients

组别总次数血小板计数总增值血小板计数增长均值ZPALL-4.2450.000 有效组219532826.31 无效组253344912.87AML-5.6260.000 有效组6041743430.75 无效组623932415.46
表4 丙球冲击封闭抗体及配型血小板输注对血小板输注疗效的影响
Table.4 Effect of immunoglobulin antibody-blocking therapy and matched platelet transfusion on the efficacy of platelet transfusion

组别丙球冲击封闭抗体(0.4^1g/kg)配型血小板输注总次数有效n(%)总次数有效n(%)ALL278(29.6)2117(90.0)AML7433(44.6)7752(67.5)合计10141(40.6)9869(70.4)1)
1)与丙球冲击封闭抗体组比较,P<0.05.
1)Compared with immunoglobulin therapy group,P<0.05.
2.5 血小板输注无效患者预后统计
113例患者中共有97例患者纳入预后分析(16例失访),其中有效组患者66人,死亡17人(25.8%),无效组患者31人,死亡14人(45.2%)(P<0.05).31例死亡患者中,复发或原发病未控制所致者14例,重症感染所致者10例,移植后移植物抗宿主病(graft versus-host disease,GVHD)所致者4例,肺栓塞、脑出血以及心律失常所致者各1例.97例患者中ALL患者34例,含11例PTR患者(32.4%),AML患者63例,含20例PTR患者(31.7%).在ALL和AML患者中,虽然有效组和无效组1疗程的完全缓解(complete remission,CR)率无明显差异,但有效组的复发率、死亡率均低于无效组.而ALL患者有效组的中位生存期(17.2个月)远高于无效组(10.4个月),且有统计学差异(P<0.05),AML患者两组的中位生存期均未达到,无明显统计学差异(表6、图1).
表5 不同血小板输注疗效组的急性白血病患者预后对比
Table 5 Comparison of prognosis of acute leukemia patients in different platelet transfusion groups

组别n1疗程CR率/%复发率/%死亡率/%有效组6686.426.325.8无效组3183.938.545.2P0.0330.048
表6 ALL及AML患者不同血小板输注疗效组预后情况对比
Table 6 Comparison of prognosis of different platelet transfusion efficacy groups in ALL and AML patients
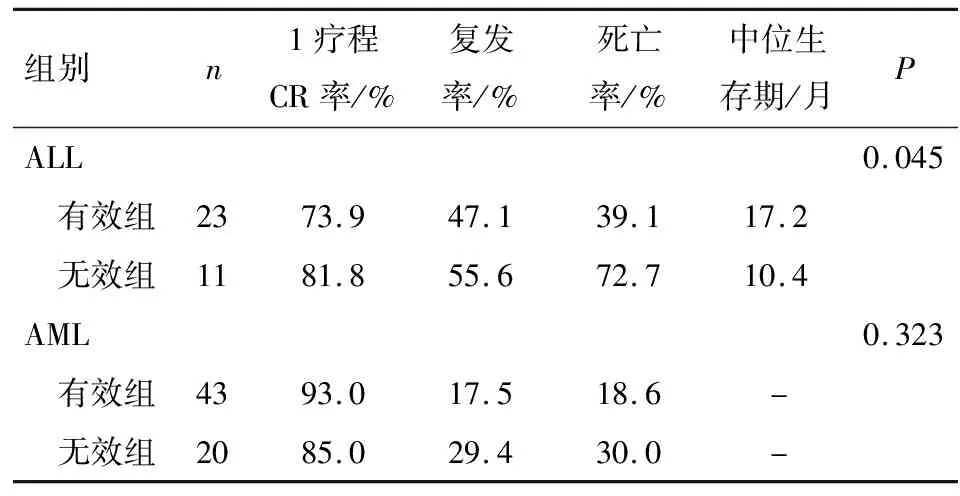
组别n1疗程CR率/%复发率/%死亡率/%中位生存期/月PALL0.045 有效组2373.947.139.117.2 无效组1181.855.672.710.4AML0.323 有效组4393.017.518.6- 无效组2085.029.430.0-
AML有效组及无效组中位生存期均未到达
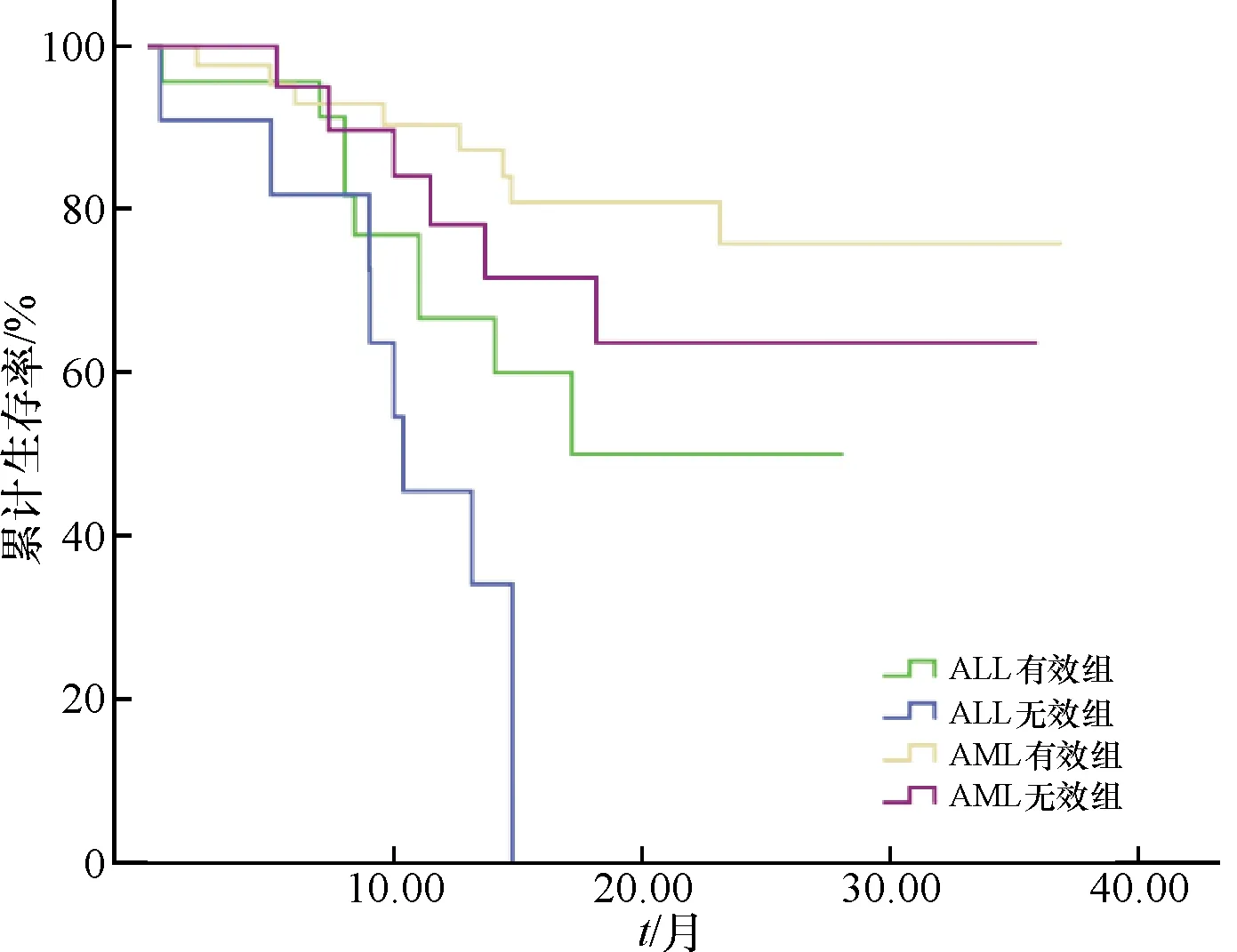
图1 急性淋巴细胞白血病(ALL)与急性髓系白血病(AML)患者血小板输注有效组和无效组的总生存率比较
Fig.1 Comparison of overall survival rate between effective and ineffective groups of patients with acute lymphoblastic leukemia and acute myeloid leukemia
3 讨论
血小板输注是大多数血液病患者疾病发生、发展及治疗中一项非常重要的支持治疗,血小板输注无效的发生使患者及其家属承受了更多经济及心理上的压力,使医疗工作者面临着更加艰巨的治疗任务.在临床工作中,输注无效的发生往往伴随着感染、弥散性血管内凝血(disseminated intravascular coagulation,DIC)、休克等急危重症,并导致着更不乐观的预后.但目前国内外文献尚未对输注疗效对急性白血病预后的影响做相关分析,故本研究旨在寻求可能与输注疗效相关的因素及探究血小板输注疗效与预后的关系.
既往国内多个医疗中心就患者性别、年龄、急性白血病的类型等可能影响血小板输注疗效的因素做了相关分析.华山医院CAO等[11]认为由于妊娠的影响,女性发生PTR的概率要高于男性(2=3.6,P< 0.05),但LUO等[12]就132例血液病患者进行抗体筛查,不同性别间并无明显统计学差异(2=0.000 2,P>0.05).LUO等的统计还发现21~40岁组患者的血小板抗体阳性率要高于其他年龄组,且有统计学差异(2=10.717 8,P<0.01),但该研究未就患者PTR的发生率进行比较,而另外两个国内医疗中心的研究则未发现PTR的发生与年龄有统计学差异[13-14].尽管有医疗中心[13]表示ALL的PTR发生率(46.3%)较急性非淋巴细胞白血病(acute non-lymphocytic leukemia,ANLL)(15.8%)高(2=36.955,P=0.000),但考虑该中心纳入统计样本仅为61例,可能存在样本量不足统计学误差所致情况,相较而言,CHEN[14]依据26 045次血小板输注情况统计得出PTR的发生与AL的类型无统计学差异的结论,更具有说服力.本研究未发现患者的年龄、性别及白血病的类型与PTR之间具有相关性,与大部分中心研究结果[11-14]相一致,对患者发生PTR的影响因素的判断具有临床意义.此外,本研究还就血型、脾脏大小、起病血象以及是否伴随乙肝感染作了进一步统计分析,未发现血型以及乙肝病毒感染对输注疗效的影响,脾大患者的无效输注率高于正常患者,但无统计学差异,而起病血象异常患者的无效输注率明显高于正常患者.白细胞计数高于50×109/L患者中无效输注率高达55.56%,随着贫血程度的加重,患者的无效输注发生率也逐渐增高,达到预防性输注指标的血小板低下患者也更易发生血小板无效输注.而起病时伴有贫血、血小板计数降低、白细胞计数升高等血象异常患者的无效输注率明显高于正常患者.
本研究结果显示,无效组患者输注次数高于有效组患者,单位血小板输注疗效无效组明显低于有效组,且有统计学差异(P<0.01).既往国内多医疗中心普遍认为血小板的输注次数是影响输注疗效的一个重要因素,本研究分析了入组37例无效输注患者的临床资料后,发现近70%的患者首次无效输注发生在前5次输注时(其中第1次输注血小板时即发生无效输注者占11例),鲜有患者输注10次血小板之后才发生PTR的情况.就362次无效的血小板输注事件进行了非免疫因素分析,发现90%的无效输注事件具有1个及1个以上的非免疫因素.对于无效输注的患者,我院配型血小板输注有效率(70.41%)优于大剂量丙球冲击封闭抗体(40.59%).既往国内多中心统计输血次数越多的患者的输注无效率越高,认为随着输血次数的增多,易产生更多的血小板抗体导致无效输注发生,但本研究认为在急性白血病患者中,多次输注导致血小板抗体的产生并不是无效输注发生的主要原因.发生PTR的原因主要可分为免疫因素和非免疫因素,非免疫因素有感染、发热、DIC、脾肿大、败血症、传染病、药物(抗血小板药、抗生素等)、移植物抗宿主疾病等[8, 15-16].本研究认为体内有免疫因素基础的患者,在感染、抗生素的使用、脾大、发热等因素下,更容易发生PTR,而患者间血小板输注无效率的差异,可能是PTR发生的过程中,每个患者免疫和非免疫因素所占比例的不同所致.目前国内外大部分采用大剂量丙球冲击封闭抗体及配型血小板输注两种方式提高血小板输注疗效,但在指导及预防无效输注方面缺乏权威的指南.2015年美国血库协会(American association of blood banks,AABB)指南指出为降低出血风险,应对血小板计数低于10×109/L的患者进行预防性血小板输注,国内外多个研究也提示,对于预防性血小板输注,10×109/L作为血小板输注的阈值和20×109/L作为血小板输注阈值相比并没有导致更高的出血率[17-18].综上所述,本研究认为在制定血液病患者输注方案时,应对需长期输血的患者建立输血档案,具体分析患者输注无效的原因,对不同患者的输血阈值进行分层,对长期无效输注者予预防性申请血小板配型,并减少及避免患者在感染、发热、使用抗生素的情况下输注血制品,从源头上减少血小板无效输注的发生.
对不同疗效组的患者进行预后分析,结果发现发生PTR的患者总体死亡率要高于未发生PTR的患者,且具有统计学差异,而死亡的31例患者中,仅有1例患者的死亡原因与出血相关(脑出血).AML及ALL无效组患者复发率均高于有效组患者,死亡率接近是有效组的2倍.就ALL患者而言,输注无效组患者的中位生存期远低于有效组患者(P<0.05).本研究认为起病血象的异常、基础免疫因素以及多种非免疫因素导致的PTR,是使PTR患者预后较差的主要原因.尽管预防性血小板输注的历史已久,但目前对于无效输注的原因探究却依旧缺乏深度,输注疗效不同的患者预后差异的具体原因也值得我们进一步分析.血小板输注无效的发生与进展和患者的生存质量息息相关,不可忽视,在预防、治疗以及机制探究方面都需临床及科研工作者进一步为之努力.
