支架扩张联合腹腔镜手术在梗阻性结直肠癌中的应用
2020-06-17李政委邓磊磊姚学清刘颖剧永乐伍锦浩廖天佑欧阳满照
李政委, 邓磊磊, 姚学清, 刘颖, 剧永乐, 伍锦浩, 廖天佑, 欧阳满照*
(1.广东医科大学 研究生院,广东 湛江 524000;2.南方医科大学 顺德医院 胃肠外科,广东 佛山 528000;3.广东省人民医院 普通外科,广东 广州 510080)
梗阻性结直肠癌(obstructive colorectal cancer,OCRC)的外科治疗正在发生改变,从传统的三期手术(肠造口术、二期肠切除术、三期造口关闭术)到目前的I期手术-肠切除肠吻合术[1].而支架扩张作为手术的“过渡”阶段,已成为近年来关注的热点.随着内镜技术的发展及肠道支架置入技术在临床中的应用,梗阻性结直肠癌的治疗模式发生了重要转变.支架扩张联合腹腔镜限期肿瘤切除成为较好的手术方案.然而,对于支架扩张联合腹腔镜限期肿瘤切除的研究较少.本研究回顾性分析120例OCRC患者的治疗,对支架扩张联合腹腔镜限期肿瘤切除OCRC进行可行性研究,以期提高对这种手术方式的合理应用.
1 资料与方法
1.1 临床资料
回顾性分析2009年9月至2019年11月南方医科大学顺德医院(佛山市顺德区第一人民医院)梗阻性结直肠癌患者120例,按知情同意原则分为支架扩张联合腹腔镜限期手术组(SL)21例和急诊I期手术组(ES)99例.比较两组手术前一天电解质紊乱的缓解、手术时间、术中出血量、淋巴结活检数、术后肛门排气时间、术后住院时间、切口感染率及吻合口瘘情况.入组标准:(1)有腹痛、腹胀不同程度的梗阻症状,同时伴完全肛门停止排便排气等完全性肠梗阻临床表现;(2)CT和立卧位腹部平片提示结直肠梗阻;(3)术中探查结果确认结肠或高位直肠肿瘤并肠梗阻,术后病理确诊为结直肠腺癌,TNM分期:T1-4、N0-2、M0;(4)中低位直肠癌影响的因素较多,部分还需要联合会阴切除术,予以排除.
1.2 治疗方法
梗阻性结直肠癌患者入院经保守治疗后梗阻完全缓解的患者行腔镜手术,不纳入本研究.SL组:详细的病情告知并签署知情同意书后行肠镜下支架放置术,具体方法为结肠镜到达肿瘤梗阻部位后,将导丝放置于狭窄近端,扩张狭窄处肠管,根据狭窄情况及长度选择支架,在内镜直视下将自膨胀式金属支架(self expanding metallic stent,SEMS)释放于狭窄部位,两端超过病变2 cm左右(图1c、d).支架置入后,患者梗阻症状缓解(图1a、b),同时做术前准备,7~14 d后在腹腔镜下行限期肿瘤切除、肠管吻合术(图1e、f).ES组:剖腹探查,Ⅰ期肿瘤切除,近端回肠造瘘,二次手术还纳.
1.3 统计学分析

2 结果
2.1 临床资料比较
按纳入和排除标准SL组共纳入21例,ES组纳入99例.两组在性别、年龄、肿瘤位置、临床分期、电解质等方面无统计学差异(P<0.05,表1),两组临床资料具有可比性.
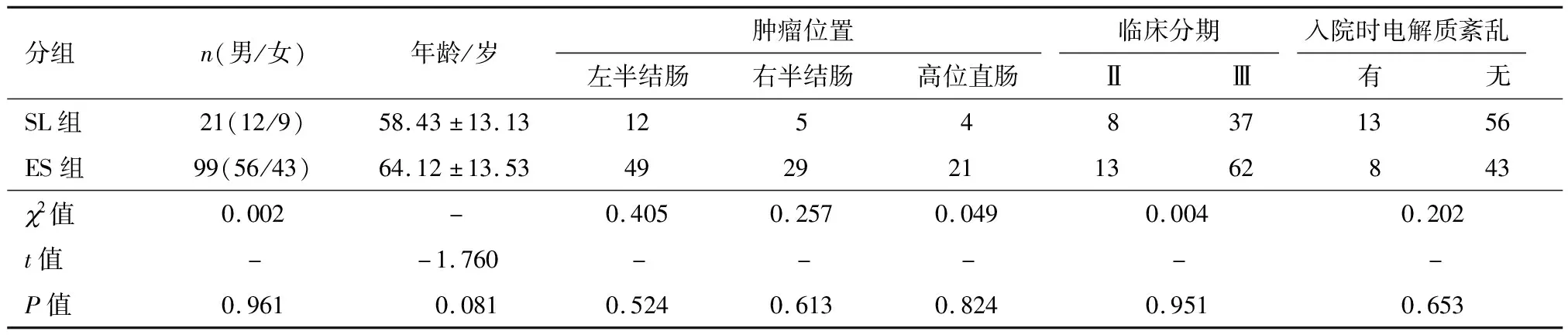
表1 21例SL组患者与99例ES组患者的一般资料比较
2.2 支架放置前后腹部CT、支架及腹腔镜手术情况
支架放置前后CT表现、支架放置及腹腔镜术中情况,见图1:图a支架放置前肠管扩张明显;图b支架放置后梗阻缓解肠管无明显扩张;图c导丝穿过梗阻部位,两端超过病变2 cm左右;图d 支架放置成功,肠腔扩大,梗阻缓解;图e 箭头所示部位为腹腔镜术中探查所见支架放置的位置;图f箭头所示为术后肿物及支架.
2.3 两组临床指标的对比情况
两组临床指标的术前、术中、术后情况对比见表2.其中1例支架在置入过程中出现肠穿孔,遂改急诊开腹手术(此例未进入对比研究).1例支架置入成功后第5天因肠管水肿消退而移位脱落,也考虑支架置入成功并限期行腹腔镜手术,支架置入成功率(95.45%).置入后肛门恢复排气、排便,1.5 d后梗阻明显缓解,2~3 d后进流食,7~14 d后行腹腔镜手术.SL组手术前1天电解质改善率明显高于ES组(2=7.370,P=0.007).SL组手术时间(209.05±38.30)min少于ES组(247.42±17.75)min(t=-4.491,P=0.000).SL组术中出血量(138.10±98.81)mL少于ES组(246.21±69.07)mL(t=-4.773,P=0.000).SL组术后住院时间(12.86±5.63)d少于ES组(17.74±9.59)d(t=-3.124,P=0.003).SL组切口感染1例,ES组30例(2=5.899,P=0.015).SL组吻合口瘘0例,ES组9例(2=2.064,P=0.151).SL与ES组术后肛门排气无统计学差异(t=-1.729,P=0.086).SL组淋巴结检出数与ES组无明显统计学差异(t=1.251,P=0.213).ES组中30例切口感染患者经换药及抗感染治疗后伤口愈合,发生切口感染的患者中最后有11例发生切口疝.截至统计时间的随访中,SL组有3例复发、转移,ES组有29例复发、转移.
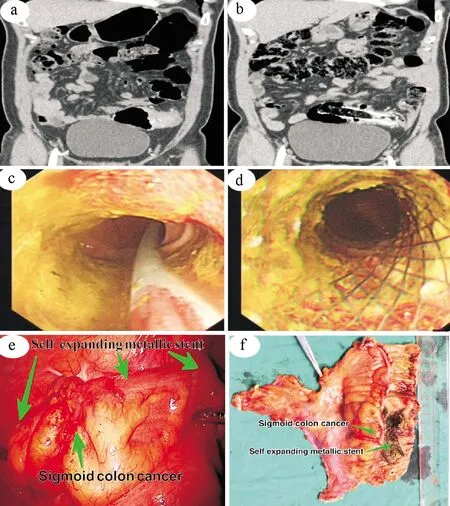
图1 支架放置前后CT表现、支架放置及腹腔镜术中情况
Fig.1 CT appearance before and after stent placement, stent placement and laparoscopic intraoperative situation
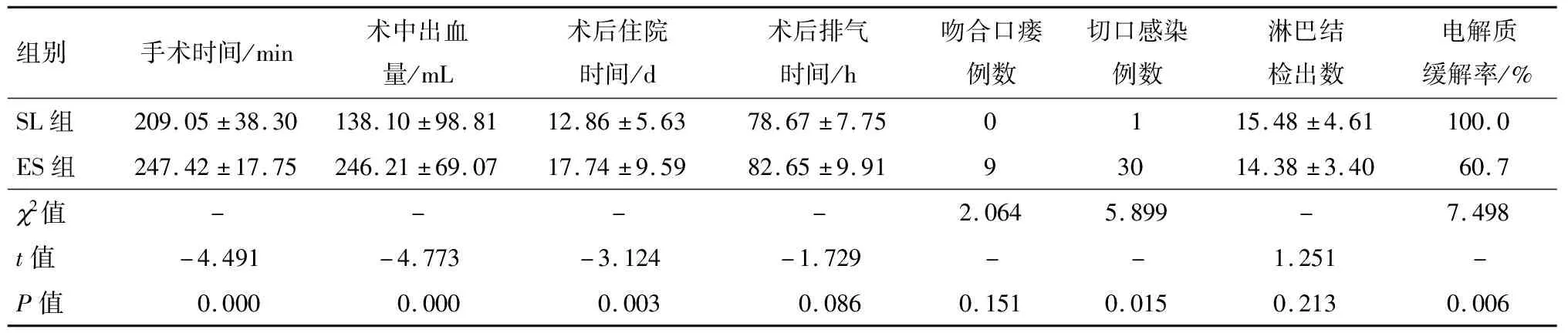
表2 21例SL组患者与99例ES组患者术前、术中、术后的比较
3 讨论
结直肠癌已成全球发病率第3位、死亡率第2位的恶性肿瘤[2],约8%~33.9% 的患者因肠梗阻发现[3],部分患者己为Ⅳ期,病死率为15%~25%,各种并发症高达40%~50%[4].20世纪80年代以来,对于梗阻性结直癌,多数的学者主张Ⅰ期切除吻合[5],但因肠管血运较差,加上近端肠管大量粪便堆积,导致手术的失败或吻合口瘘的增加.不论癌变部位能否切除,梗阻上方肠管能及时得到减压是阻止病情进展及梗阻性结直肠癌处理的基本要求[6].1991年Dohmoto等[7]等首先报道用内支架治疗不能手术的直肠癌并肠梗阻.随后,经内镜内支架置入治疗梗阻性结直肠癌也渐有报道[8].与传统手术相比,腹腔镜具有创伤小,肠道功能恢复快的优势,而且能达到同样的肿瘤根治效果[9-10].而通过支架扩张联合腹腔镜限期手术,避免不必要的分期手术,降低手术风险及减少术后并发症,符合现代医学的微创理念[11].
3.1 支架扩张联合腹腔镜手术的安全性
本研究22例支架植入过程中有1例出现肠穿孔,分析此例患者行肠镜操作时发现肠管完全闭袢性梗阻,且梗阻时间较长,肠道壁水肿严重,支架植入过程中导丝或输送器损伤肠管,引起肠穿孔,遂行急诊手术,治愈出院.1例患者5 d后出现支架脱落考虑是支架的型号不当,梗阻缓解后肠管水肿消退,肠功能恢复后肠蠕动所致.支架置入的总体成功率可达95.45%,是相对安全的,但支架置入对术者的技术娴熟度及经验要求较高[12].国外尚有支架断裂病例报道[13],断裂考虑SEMS被插入到结肠的弯曲处(如乙状结肠),在弯曲处会产生更强的剪切应力致金属疲劳或与呼吸运动及结肠蠕动有关.结肠支架的置入应该考虑结肠狭窄的部位、长度及程度等方面的问题[14].建议在利用支架置入的优势的同时,充分评估患者的肠梗阻情况,完全闭袢的肠梗阻避免行支架扩张,术前需充分告知并征得患者及家属同意,在行肠镜放置支架的同时,做好置入失败而转急诊探查的准备.支架置入和扩张,会对肿瘤挤压导致肿瘤扩散可能,但目前缺乏足够的临床证据.虽然腹腔镜有创伤少,恢复快等优点,然而对于完全性肠梗阻的病人,由于腹腔空间小,勉强行腹腔镜手术容易导致肠管损伤,因此,一般来说完全性肠梗阻的病人不适宜选择腹腔镜手术,采用支架扩张等肠梗阻缓解后,反而创造行腹腔镜手术机会且提高其安全性.
3.2 支架扩张联合腹腔镜手术的有效性
有研究发现利用金属支架联合腹腔镜手术治疗结直肠癌伴急性肠梗阻临床疗效较好,包括术后恢复时间、术中出血量、术后并发症等多方面的益处[15],与本研究结果一致.本研究显示,SL组与ES组比较,SL手术可减少手术时间及术中出血量,可降低切口感染率风险,减少患者术后住院时间,更有利于促进肠道功能的恢复.支架置入后经过7~14 d充分的肠道准备,纠正水电解质紊乱,还可以予肠内外营养,纠正低蛋白血症,改善肠管壁肿胀,使腹腔镜可操作空间增大,有利于腹腔镜操作.目前两组淋巴结检出数差异虽无统计学意义,但SL组的淋巴结检出数均值高于ES手术组,有待增加样本量以进一步研究.本研究两组吻合口瘘的发生率差异虽无统计学意义,相比于SL组,ES组虽然常规做回肠末端预防性造瘘,仍有9例吻合口瘘的发生.本研究仍存在局限性,本组病例相对较少,为单中心回顾性研究,可能信息存在一定的偏倚,仍需进一步的扩大研究数量做前瞻性多中心的临床研究.
综上,支架扩张联合腹腔镜限期梗阻性结直肠癌切除手术的安全性,有效性,可行性得到初步的确认,但是支架扩张仍有一定的风险,需要多学科协作诊疗评估及实施.
