高危型HPV阴性宫颈癌前病变的临床特点及预后情况
2020-06-03马艳傅佳卢朝霞
马艳,傅佳,卢朝霞
(江西省妇幼保健院阴道镜室,南昌 330006)
子宫颈癌是最常见的妇科恶性肿瘤,宫颈癌前病变是宫颈癌的过渡时期,它具有可逆性,可自然转归,但也具有进展性,甚至癌变。众所周知,HPV(Human Papilloma Virus,人类乳头状瘤病毒)感染特别是高危型HPV 的持续性感染是宫颈癌的重要致病因素,但并不是导致癌变的充分条件。已有研究表明,宫颈癌的组织细胞中,HPV 检出率高达 99.8%,这一水平虽然很高,但仍不完全绝对,有相当一部分宫颈癌前病变及癌变患者HPV 检测结果为阴性[1]。本研究选择江西省妇幼保健院 2016年 10 月至2018 年12 月收治的 HPV 阴性的宫颈癌前病变患者为观察对象,探讨其临床特点及预后情况。
1 资料与方法
1.1 研究对象 收集 2016 年 10 月-2018 年 12 月在江西省妇幼保健院诊治,有HPV 检测结果、首次发现宫颈癌前病变并且行宫颈锥切、资料完整的宫颈癌前病变患者共 1499 例,其中HPV 阴性(观察组)65 例,HPV 阳性(对照组)1434 例。
1.2 方法
1.2.1 高危型HPV-DNA 的检测 将取材器插入子宫颈颈口转动2-3 圈,以取得足量的分泌物,然后将宫颈刷放入DNA 提取液中。检测使用深圳凯杰公司的高危型人乳头瘤病毒(HPV)核酸检测试剂盒,包括13 种型别,以测定值在1.0 及以上为高危型HPV-DNA 检测阳性,反之为阴性。
1.2.2 所有患者均经病理检查诊断为宫颈癌前病变 宫颈的癌前病变按2014 版的WHO 妇科肿瘤分类[2]指 HSIL(High-grade Squamous Intraepithelial Lesion,高度鳞状上皮内病变),包括既往3 级分类法的P16 阳性CIN(Cervical Intraepithelial Neoplasia,宫颈上皮内瘤变) 2 和 CIN3。
1.2.3 宫颈锥切包括冷刀锥切术(Cold Knife Conization,CKC )和超频电刀锥切术(Loop electrosurgical excision procedure,LEEP )两种手术方式。
1.2.4 术后随访 术后6 个月、12 个月进行宫颈细胞学和/或 HPV 检测,任一项阳性均建议行阴道镜检查,必要时行阴道镜下宫颈多点活检和/或宫颈管搔刮术。经阴道镜下宫颈多点活检和/或宫颈管搔刮病理证实的任何程度的CIN 均判定为复发或残留。
1.3 统计学处理 采用SPSS20.0 软件进行资料输入及统计分析,计数资料用频数及百分数表示,各组率比较采用卡方检验。
2 结果
2.1 一般情况 共1499 例患者入组,其中HPV 阴性(观察组)65 例,HPV 阴性率为 4.53 %。既往研究报道,子宫颈癌患者中HPV 阴性率为4%-52%,各家报道不一,且相差甚远[3,4]。观察组年龄最小24岁,最大 57 岁,平均年龄(40.09±8.70)岁,平均孕次(3.31±1.59)次,平均产次(1.97±0.95)次;对照组年龄最小 18 岁,最大 76 岁,平均年龄(40.28±9.14)岁,平均孕次(3.35±1.75)次,平均产次(1.89±1.10)次;两组无显著性差异。
2.2 两组患者阴道镜下宫颈病变累及范围比较对照组病变累及单一象限的比率高于观察组,但没有显著性差异,见表1。
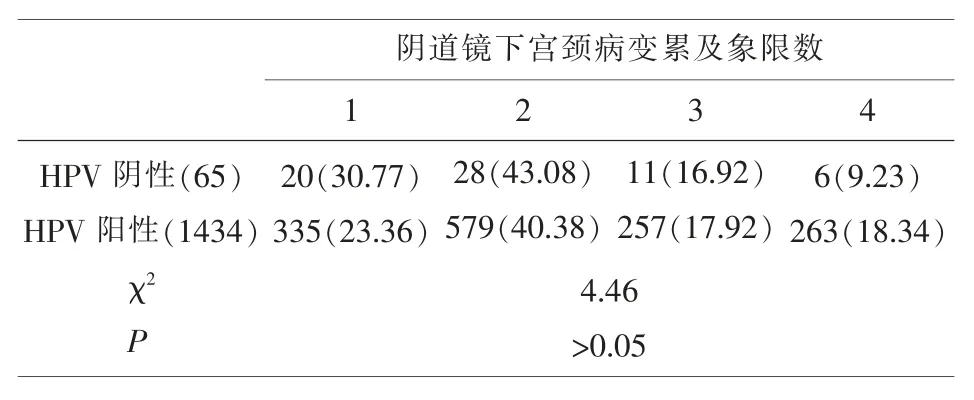
表1 两组患者阴道镜下宫颈病变累及范围比较n(%)
2.3 两组患者阴道镜拟诊与病理结果符合率的比较 对照组HSIL 的诊断符合率高于观察组,但没有显著性差异,见表2。
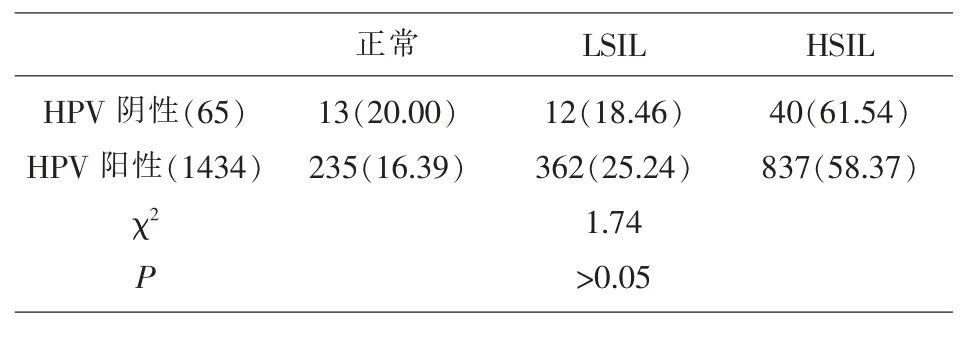
表2 两组患者阴道镜拟诊与病理结果符合率的比较n(%)
2.4 两组患者宫颈锥切术后切缘状况比较 对照组切缘阳性和不明的比率高于观察组,但没有显著性差异,见表3。
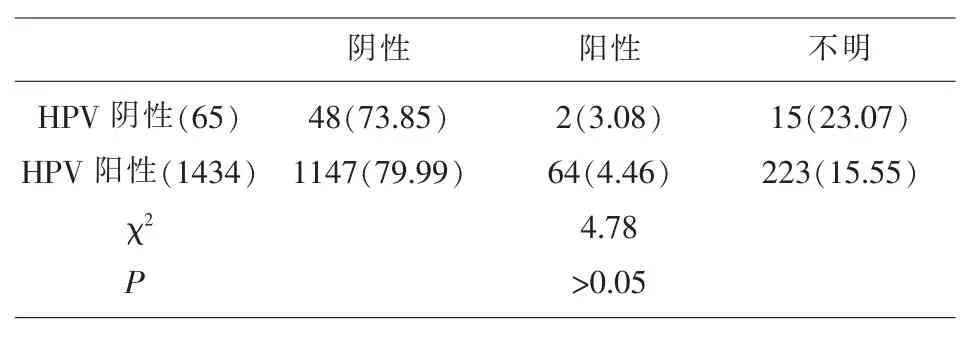
表3 两组患者宫颈锥切术后切缘状况比较n(%)
2.5 两组患者锥切术后随访情况比较 对照组术后残留或复发比率高于观察组,但没有显著性差异,见表4。

表4 两组患者锥切术后随访情况比较n(%)
3 讨论
HPV 阴性宫颈癌前病变的原因分析: ⑴目前确定的HPV 型别约有110 余种,其中约 20 种与肿瘤相关[5],而我们所用的检测方法只查13 种,因此有可能是这13 种以外的其他型别感染,只是没有被检测出来。⑵有可能之前有HPV 感染,已经被人体的免疫系统清除了,但是已经发生了宫颈病变。⑶其他原因非HPV 感染导致的宫颈病变,但这部分发病机制还不明确。
按CSCCP(中国优生科学协会阴道镜和宫颈病理学分会)的要求,宫颈HSIL 及以上的阴道镜拟诊与病理结果的符合率要>65%,但本研究只包括宫颈HSIL,不涉及宫颈癌,因此符合率略低于65%。观察组略高于对照组,但没有显著性差异。
虽然宫颈锥切术被认为非常有效,但仍有5%-25%的患者出现术后疾病复发或持续[6]。有研究显示术前高危型HPV 感染可能导致术后复发风险增加[7],亦有学者认为宫颈癌前病变的进展与高危HP V 无关[8]。本研究显示对照组较观察组复发率略高,但无显著性差异。
已有相关研究证实,HPV 阴性的宫颈癌患者对放疗、化疗的治疗效果不敏感,预后也不理想[9,10],但我们的研究表明,不同于HPV 阴性的宫颈癌,HPV 阴性的宫颈癌前病变相对于HPV 阳性的宫颈癌前病变,不论是在阴道镜下病变累及范围、阴道镜拟诊与病理结果的符合程度,还是宫颈锥切切缘状况、术后随访情况均没有显著性差异。
研究证实,从HPV 感染到宫颈癌的发生大约需要7-10 年的时间,且病变过程是可逆的,提示在发展为宫颈癌之前及早筛查发现宫颈癌前病变有巨大的临床意义[11]。宫颈癌前病变相对于宫颈癌治疗效果好,治疗成本低。因此,我们应该加强宫颈癌的筛查,使宫颈病变还没有发展到宫颈癌,而还在宫颈癌前病变的时候就能够早发现、早治疗,最大程度的减轻患者的疾病负担,改善预后。
综上所述,HPV 阴性宫颈癌前病变患者在临床上并不少见,临床特点和预后并没有优于HPV阳性患者,不容我们忽视。至今为止,针对HPV 阴性宫颈癌前病变的研究较少,我们今后要多进行这方面的研究,期望能为不同类型宫颈病变的个体化、差异化治疗提供理论依据和新的思路。本研究的不足之处在于,观察组样本量较少,随访时间较短,且为回顾性研究,期待有更大样本的、更长随访时间的多中心的前瞻性研究。
