扩展高频测听对2型糖尿病及耳鸣患者早期听力损伤的诊断意义
2020-05-11杜俊尧
杜俊尧 刘 华
华北理工大学 河北唐山 063210;①唐山工人医院
人类听觉系统可感受到频率为20~20000Hz的声音,常规纯音测听的范围仅为125~8000Hz,而扩展高频测听可以测出人类听觉系统10~20kHz的听阈,可以反映耳蜗早期的损伤。近年来研究发现,内耳的损伤最早使10~20kHz的听力受损[1,2],但国内外对扩展高频应用于糖尿病及耳鸣患者早期听力检测的相关报道较少。因此,笔者以扩展高频测听测试2型糖尿病(T2DM)及耳鸣患者,以纯音测听正常者为对照,比较三组的各频率检出率及平均阈值,结果报告如下。
1 资料与方法
1.1研究对象 选取2018年10月~2019年6月就诊于唐山工人医院的耳鸣患者85例、T2DM患者90例,另选取80例纯音测听正常且无耳鸣的志愿者。T2DM患者入选标准:①纯音听阈测定正常;②符合T2DM的诊断;③无耳鸣症状;④年龄35~55岁;⑤常规外耳道及鼓膜检查正常、鼓室导抗图为“A”型,⑥自愿受试。耳鸣患者入选标准:①纯音听阈测定正常;②持续性耳鸣(持续6个月);③无T2DM病史;④年龄35~55岁;⑤常规外耳道及鼓膜检查正常、鼓室导抗图为“A”型;⑥自愿受试。排除标准:①有其他明确导致内耳损伤的病因,如噪声损害、耳毒性药物的使用、梅尼埃病、良性阵发性位置性眩晕、前庭神经炎等;②严重的肝、肾、心脏疾病以及其他全身疾病;③耳科检查存在外、中耳疾患者;④排除血管搏动性耳鸣;⑤耳部外伤手术史。均签署知情同意书。
1.2实验方法 扩张高频测试应用丹麦Madsen ORBITER922-2听力计,频率0.125~16kHz,经解放军总医院声学计量研究所校准。扩展高频测听(10~16kHz)耳机为HDA200气导耳机,在频率为8、10、12、16kHz时其最大输出分别为100、80、80、50dB HL。所有受试者的听阈测试均在本院<20dB (A)的隔声室内进行,听阈测试方法均按照GB7583-87的方法。以耳为单位,统计10~20kHz引出耳的平均听阈。

2 结果
随着频率的增加,耳鸣组及T2DM组听阈的检出率逐渐降低;16kHz以上的检出率差异越来越大,具有统计学意义(P<0.01/<0.05),见表1。耳鸣组及T2DM组10~20kHz平均听阈值随频率的增加而升高,与对照组相比差异具有统计学意义(P<0.01/0.05),见表2。
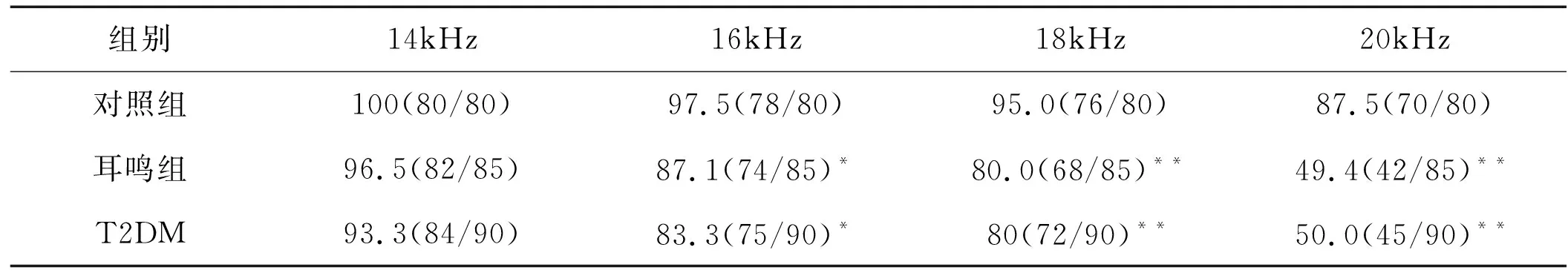
表1 三组患者14~20kHz听阈检出率 (%)
注:与对照组比较 *P<0.05,**P<0.01

表2 三组患者10~20kHz平均听阈 (SPL)
注:对照组比较*P<0.01,**P<0.05
3 讨论
听力损伤早期多发生于高频,这是由耳蜗结构决定的,耳蜗结构类似蜗牛呈螺旋结构,约2.5~2.75圈。声波在基底膜上的传播方式是按物理学中的行波原理进行的,亦即行波学说(travelling wave theory)。当外界产生声音时,外耳就会收集声波,中耳传声到耳蜗引起基底膜振动。振动开始于蜗底,然后逐渐向蜗顶波动,振动的幅度从蜗底到蜗顶逐渐加大,当到达基底膜中间的某个位置时,振幅达到最大,随着能量的消耗,振幅越来越小,直到振动停止前进而消失。由此可知,频率低的声波,振幅最大的位置就会越靠近蜗顶;反之,频率高的声波,振幅最大的位置就会越靠近蜗底。因此,无论是高频还是低频的声音都会引起耳蜗底部基底膜的振动,即高频段的基底膜相对容易疲劳,而患者常无自觉症状。因此探索一种能够发现早期听力功能损伤的适宜方法是做好患者听力保健的关键。
糖尿病是一种慢性代谢性疾病,可由多种病因引起,以慢性高血糖、脂肪及蛋白质异常为特征,主要由胰岛素分泌和作用异常而引起。随着疾病的进展,长期血糖升高,蛋白质和脂肪代谢异常,可引起机体组织广泛的微血管病变和周围神经病变,导致多种并发症,其中就包括听觉系统的损伤。听觉系统的大部分损害是双侧对称性神经性耳聋,可以是耳蜗聋、耳蜗后聋或两者兼而有之,以高频听力下降为主。Kazmierczak等[3]发现,糖尿病患者发生内耳疾病的几率为正常人的2倍多,可引起听力下降、眩晕等症状。有学者于1857年通过1例糖尿病伴听力损害的病例,首次报道了糖尿病和听力下降之间的关系。之后关于糖尿病引起听力损害的报道增多[4-6],越来越多的学者对糖尿病患者的听力学特点进行了深入的研究与探讨。Lasisi等[7]把T2DM患者和正常对照组进行对比研究发现T2DM组的耳聋发生率明显高于正常对照组,且多为双耳发病,渐进性发展。纯音听阈测定作为一种常规的测试方法,对听力损伤的可重复性测试较差,且不够及时,需要与其他方法如扩展高频等方法相结合,可以在早期发现患者的听力受损情况。
耳鸣是耳科疾病中的常见症状,测试耳鸣患者的纯音测听听阈大部分在正常范围内 (≤25dBHL) 。研究发现,外周听觉系统和中枢神经系统均参与了耳鸣的发生。此外,经典的听觉通路外和非经典听觉通路也参与了耳鸣的形成过程。也有学者发现,相邻的神经元同时兴奋以及大量的阳离子向细胞内流入也可能是耳鸣的产生机制。另有研究发现,耳鸣的产生和自主神经系统和边缘系统有一定的联系,睡眠差、情绪低落等因素可通过边缘系统加强自主神经系统对耳鸣的敏感性,通过正反馈而加重耳鸣[8]。除了以上几方面可能引起耳鸣外,有些全身疾病也可能引起耳鸣,机制可能是:①全身性疾病如高血压导致的动脉硬化、高血脂,糖尿病的小血管并发症如微小血栓等使听觉系统微循环血供发生障碍;②内分泌失调如各种激素代谢异常使得耳蜗淋巴液循环以及离子浓度发生变化从而引起耳鸣;③神经退行性变、听神经瘤、药物中毒等影响听神经的正常功能,使听神经的绝缘性能下降而产生耳鸣;④植物神经功能紊乱、精神紧张、抑郁等神经精神疾病可以通过边缘、情感系统影响听觉中枢;⑤变态反应:Slater 和 Terry(1987)通过研究发现食物过敏也可能引起耳鸣,变态反应可直接或间接对外耳、中耳、内耳、中枢产生影响而引起耳鸣。⑥其他:Goodey (1981)指出咖啡、茶、红酒、奶酪、巧克力及一些酒精饮料可能引起耳鸣。耳鸣的机制目前尚不完全清楚,但是可以肯定上述因素都直接或间接影响到了耳蜗,因此耳蜗功能障碍与耳鸣之间存在联系[9]。
本研究中,T2DM组及耳鸣组的高频听阈检出率明显比正常对照组低,高频听阈阈值明显比正常对照组高,差异均有统计学意义。大部分糖尿病及耳鸣患者常规的纯音测听各频率听阈在正常范围内,高频听力却已经受损,这是常规纯音测听检查所不能发现的,而扩展高频检查可以弥补这一不足,使得扩展高频成为听力学检查的常规手段。由此,扩展高频测听可以早期发现糖尿病及耳鸣患者的听力受损情况,在一定程度上对预防或延缓糖尿病性耳聋及耳鸣性耳聋的发生具有重要的指导意义。
综上所述,扩展高频测听对T2DM及耳鸣患者的早期听力损伤具有临床诊断价值,值得推广 。
