醋酸泼尼松龙联合α-糜蛋白酶注入应用于分泌性中耳炎术后患者的效果观察
2020-04-29王允
王 允
河南省鹤壁市人民医院耳鼻喉科 458030
分泌性中耳炎又称为渗出性中耳炎、鼓室积液,是耳鼻喉科常见疾病,该病各年龄段均可发病,尤以儿童最为常见,患者临床以听力减退、耳闷胀感为主要表现,对患者的生活质量及工作学习均造成严重影响。分泌性中耳炎的治疗手段包括保守治疗及手术治疗两种,保守治疗疗程较长,且治疗后复发率高,治疗效果并不理想。手术能够快速而有效地消除病因,是目前临床上治疗分泌性中耳炎的首选方案,而术后药物的干预对于治疗结局有着重要的意义。本文旨在观察醋酸泼尼松龙联合α-糜蛋白酶注入应用于分泌性中耳炎术后患者的疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月—2018年6月我院收治的91例分泌性中耳炎患者,经鼓气耳镜、声导抗测试、鼓膜穿刺等检查确诊符合分泌性中耳炎诊断标准[1],患者签署知情同意书,经医院伦理委员会批准。排除手术禁忌证、药物禁忌证,依从性差者,合并全身感染者。采用随机数字表法进行分组:对照组45例,男31例,女14例;平均年龄(31.31±3.65)岁;平均病程(11.02±0.88)个月。观察组46例,男33例,女13例;平均年龄(31.43±3.71)岁;平均病程(10.96±0.91)个月。两组患者资料对比,差异无统计学意义(P>0.05),有可比性。
1.2 方法 两组患者均给予耳内窥镜下鼓膜穿刺术治疗,表面麻醉后进行消毒处理,于耳内窥镜下,将连接7号穿刺针头的1ml注射器,沿鼓膜紧张部前下方刺入中耳腔,回抽吸出气泡液体,之后拔出针头,术后对照组给予氨溴索(Boehringer Ingelheim Espana, S.A.生产,批准文号:H20080296)注入冲洗中耳腔;观察组应用醋酸泼尼松龙(浙江仙琚制药股份有限公司生产,国药准字H33020824)联合α-糜蛋白酶(上海第一生化药业有限公司生产,国药准字H31022005)混合液注入,两组术后均给予抗生素口服治疗,7d为1个疗程,2个疗程后对比疗效。
1.3 观察指标 (1)临床疗效。显效:症状体征基本消失,纯音听阈气骨导差缩小>15dB,鼓室导抗图显示A型;有效:症状体征明显改善,纯音听阈气骨导差缩小10~15dB;无效:未达有效标准[2]。(2)对比两组患者听力恢复时间,检测两组患者治疗前后听阈水平,并进行对比。(3)对比两组患者术后并发症发生率。
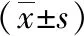
2 结果
2.1 临床疗效 对照组显效23例,有效13例,无效9例,总有效率80.00%(36/45);观察组显效29例,有效15例,无效2例,总有效率95.65%(44/46);两组比较差异具有统计学意义(χ2=5.244 2,P=0.022 0<0.05)。
2.2 听力恢复时间及听阈水平改善效果 观察组患者治疗后听阈水平及听力恢复时间均低于对照组患者,差异具有统计学意义(P<0.05),见表1。

表1 两组听阈水平及听力恢复时间对比
注:与治疗前比较,△P<0.05;与对照组比较,▲P<0.05。
2.3 并发症 观察组并发症发生率6.52%显著低于对照组的22.22%,差异具有统计学意义(P<0.05),见表2。

表2 两组术后并发症发生率对比[n(%)]
注:与对照组比较,χ2=4.579 3,*P=0.032 4<0.05。
3 讨论
临床研究表明[3],分泌性中耳炎发生的主要原因是由于咽鼓管阻塞,外界环境与中耳连接的唯一通道即为咽鼓管,生理情况下,中耳内外气压相等,在咽鼓管发生通气功能障碍时,由于黏膜将中耳内气体吸收,产生负压,引起黏膜静脉扩张,提升局部通透性,导致中耳积液的形成。而咽鼓管通气功能的发生又可分为功能性障碍及机械性障碍两种,功能性通气功能障碍多发生于小儿患者,小儿患者因生理解剖关系的影响,咽鼓管咽肌、腭帆张肌等肌群薄弱,收缩能力较弱,同时由于咽鼓管软骨发育不完全,影响其弹性,出现负压时,软骨段管壁更易出现塌陷等情况,或因感染纤毛运动障碍等因素影响,导致咽鼓管表面活性物质减少,提升咽鼓管开放阻力,也易引起分泌性中耳炎的发生。机械性阻塞主要是由于腺样体肥大、慢性鼻窦炎、甲状腺功能减退等鼻咽部占位性病变、鼻腔疾病、代谢障碍性疾病而引起。临床上对于分泌性中耳炎的治疗原则为消除病因,调节咽鼓管通气功能,改善耳鼓室内负压状态,促进鼓室内积液的有效引流,避免鼓室粘连的发生[4]。
手术治疗能够直接清除耳积液,促进耳闷胀感、听力的快速改善,是目前临床上治疗分泌性中耳炎的首选方案。传统手术虽有一定治疗效果,但由于主要在肉眼下进行,对于术中进针角度及深度把握不足,极易造成中耳结构损伤。随着医学技术的快速发展,耳内窥镜在临床应用率逐渐提升,术中联合耳内窥镜能够在直视下进行操作,视野更为清晰,能够直观地了解鼓膜情况及耳鼓室内积液变化,有效提升术中穿刺准确性,避免鼓膜损伤。术后联合药液灌洗在明确咽鼓管通畅效果的同时,又能够消除黏液,抑制渗出,恢复中耳压力平衡。本文结果显示,两组患者治疗后听阈水平均显著改善,证实耳内窥镜下鼓膜穿刺术联合药物冲洗治疗分泌性中耳炎的有效性。而观察组患者术后听阈水平、听力恢复时间改善效果更优于对照组,且并发症发生率低于对照组,证实在分泌性中耳炎患者行耳内窥镜下鼓膜穿刺术治疗后,应用醋酸泼尼松龙联合α-糜蛋白酶注入能够更为有效地改善患者听力。临床分析认为,α-糜蛋白酶能够有效促进肽链分解,应用于机体后通过加速耳鼓室内黏稠分泌物的分解速度,促进其变薄,避免粘连的发生,更易引流,促进耳积液的清除及听力恢复,同时联合激素应用,通过提升血管张力,抑制血管通透性,改善局部渗出及充血,发挥抑制水肿、消炎的效用,有效降低术后并发症的发生[5]。王省[6]学者对30例分泌性中耳炎患者应用耳内窥镜下鼓膜穿刺术联合药物注射治疗后显示,有效促进患者听力的恢复,其治疗效果与本文一致。
综上所述,醋酸泼尼松龙联合α-糜蛋白酶注入治疗分泌性中耳炎术后患者效果显著,能有效促进患者听力恢复,降低术后并发症,值得临床推广应用。
