深度水解蛋白过渡期喂养极早/非常早产儿应用的临床观察
2020-04-07荣道香方姗姗尹淮祥徐家丽
荣道香,方姗姗,陈 信,尹淮祥,徐家丽
(蚌埠医学院 第一附属医院 儿科,安徽 蚌埠 233004)
【关键字】深度水解蛋白;过渡期喂养;极早/非常早产儿;临床观察
近年来我国早产儿出生率逐年上升,2005年是8.1%,2019年已达9.9%[1],2016年国家二孩政策的放开,极早/非常早产儿的出生率较前明显提高,我科收治极早/非常早产儿2016年~2018年240例,较2013年~2015年220例增加9%。早产儿出生后肠内外营养、静脉营养、并发症、喂养不耐受(feed intolerant,FI)、宫外发育迟缓(extrauterine growth retardation,EUGR)等临床问题越来越受到医师重视。母乳喂养是目前解决上述问题普遍共识,其次是母乳库。本研究拟观察极早/非常早产儿应用深度水解蛋白(extensive hydrolyzed formula,eHF)过渡期喂养的临床价值。
1 资料与方法
1.1 研究对象 收集2018年6月1日~2019年6月30日蚌埠医学院第一附属医院产科转入NICU住院的60例极早/非常早产儿。将研究对象采用随机数字分组的方法,分为观察组(喂养eHF,n=30)和对照组(喂养早产儿标准配方奶,preterm infants feeding standard formula,sPF,n=30)。本研究通过蚌埠医学院第一附属医院临床研究伦理委员会审查,均征得早产儿监护人同意并签署书面知情同意书。
1.2 纳入标准 ①胎龄≤32周;②年龄<12 h;③出生后12 h内开始肠内喂养,严重窒息、NRDS、消化道出血者推迟至24 h。
1.3 排除标准 ①消化道畸形、遗传代谢性疾病、染色体异常疾病等其他严重先天性异常疾病;②自动出院或提前出院。
1.4 研究方法
1.4.1 喂养方法 生后24 h内微量喂养[2],给予经口或者胃管间歇喂养,每2~3 h喂养1次,每次喂奶前回抽胃内容物,了解胃残留物、残留量及性质;对于30周以上的先经口喂养,再胃管注入剩余奶量,观察组给予eHF喂养,等10 mL/次时改为sPF,对照组从微量喂养至营养喂养一直喂sPF。
1.4.2 初始喂养量及加奶速度 ①出生胎龄<28周,初始喂养量15 mL/(kg·d),加奶速度15 mL/(kg·d),②28周≤出生胎龄<32周,初始喂养量20 mL/(kg·d),加奶速度20 mL/(kg·d),达到全肠道喂养150~180 mL/(kg·d)[3]。
1.4.3 肠外营养 根据体质量、日龄、肠内营养量计算肠外营养所需液体量、热卡及各种成分,经外周静脉或者中心静脉输液泵泵入,达到全肠道喂养,停止肠外营养。
1.4.4 出院标准 出院时在室温环境下,体质量稳定增长达2000 g,基础疾病已治愈或恢复期,已停用药及吸氧等条件,全部经口喂养且能满足生理需求[4]。
1.5 观察指标
1.5.1 比较 两组的FI、自主排便次数(d)、胎粪排尽时间(d)、恢复出生体质量时间(d)、达全肠道喂养的时间(d)、EUGR;生长指标测量:分别测量入院时及28 d时的头围(cm)、身长(cm)、体质量(kg);以及住院时间(d)、白蛋白(g/L)、前白蛋白(g/L)、总胆红素(μmol/L)等。
1.5.2 FI诊断标准[5]符合以下6项中的任何1项即可诊断:①胃残留液>前次喂养量的50%;②呕吐≥3次/d;③胃残留液或呕吐液为胆汁样或咖啡渣样物;④腹胀(24 h腹围增加≥1.5cm,伴肠型),排除因nCPAP使用导致的腹胀;⑤需要禁食>2次;⑥便血或大便隐血阳性,根据患儿全身情况、血液指标及腹部X线检查排除新生儿坏死性小肠结肠炎(neonatal necrotizing enterocolitis,NEC)。
1.5.3 生长指标测量 头围、身长1周测量1次,测量时使用硬质软尺、测量床测量工具,精确至0.1 cm;体质量:1天测量1次,使用婴儿电子秤称量体质量,精确至1.0 g。
1.6 NEC 诊断标准参照《实用新生儿学》中NEC修正BELL分期标准[6]。
1.7 宫内生长 宫内发育迟缓(intrauterine growth retardation,IUGR)、EUGR:参照于中国不同胎龄新生儿出生体质量百分位参考值[7]。

2 研究结果
2.1 两组患儿基本情况比较 两组患儿一般情况比较差异均无统计学意义(P>0.05),具有可比性。见表1。


组别n性别(男/女)出生体质量/kg胎龄/周出生头围/cm出生身长/cm观察组3016/141.17±0.1429.47±1.6325.53±1.2940.32±1.86对照组3015/151.21±0.1229.70±1.4925.82±1.1239.90±1.18x2/t0.0671.1580.5780.9251.038P0.7960.2520.5650.3590.304
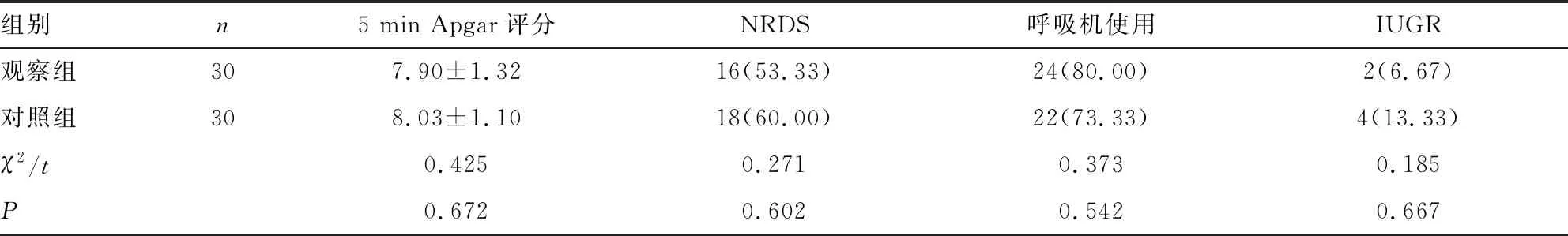
组别n5 min Apgar评分NRDS呼吸机使用IUGR观察组307.90±1.3216(53.33)24(80.00)2(6.67)对照组308.03±1.1018(60.00)22(73.33)4(13.33)χ2/t0.4250.2710.3730.185P0.6720.6020.5420.667
2.2 两组患儿临床资料比较 观察组喂养不耐受发生率低于对照组(P<0.05),观察组自主排便次数、胎便排尽时间、达全肠道喂养时间、恢复出生体质量时间、平均住院时间短于对照组(P<0.05),观察组28 d时头围、身长、体质量优于对照组(P<0.05);观察组与对照组NEC、EUGR指标对比差异无统计学意义(P>0.05)。见表2。


组别nFI胎便排完时间/d恢复出生体质量时间/d达全肠喂养时间/d自主排便次数/(次/d)住院天数/d观察组303(10.00)4.47±1.2011.50±2.4313.83±2.552.83±1.0938.43±7.24对照组3010(33.33)5.60±1.2813.97±1.9417.00±2.704.17±1.0244.23±9.85χ2/t4.8123.5504.3444.6694.9032.599P0.0280.0010.0000.0000.0000.012

组别n28 d头围/cm28 d身长/cm28 d体质量/kgEUGRNEC观察组3033.13±2.1444.11±1.651.86±96.433(10.00)2(6.67)对照组3030.63±1.3941.82±1.711.67±297.517(23.33)5(16.67)χ2/t5.3275.2913.2531.0800.647P0.0000.0000.0020.2990.421
2.3 两组患儿出生后第1天和第14天部分生化指标比较 两组患儿生后第1天各指标水平差异无统计学意义(P>0.05),生后第14天前白蛋白、白蛋白、总胆红素水平均高于第1天(P<0.05),而生后第14天血红蛋白水平低于第1天(P<0.05);观察组生后第14 d前白蛋白变化幅度高于对照组(P<0.05),而总胆红素、血红蛋白水平变化幅度均低于对照组(P<0.05)。其他见表3。
表3 两组患儿出生后第1 d部分生化指标
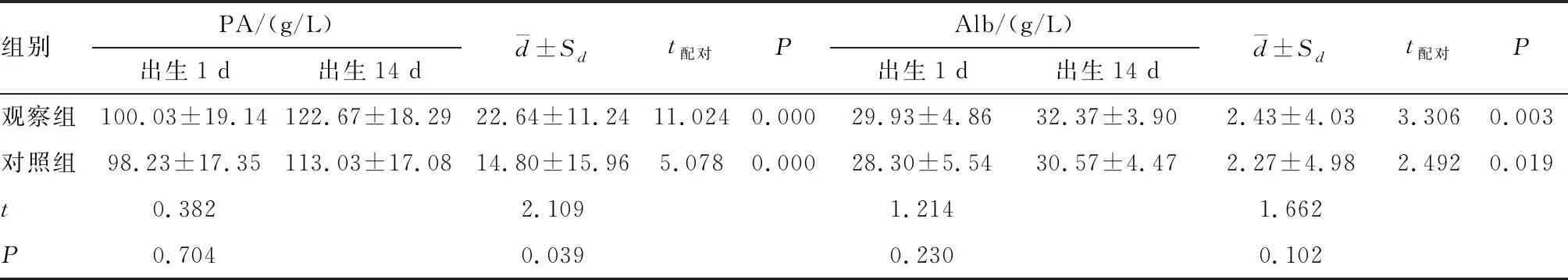
组别PA/(g/L)出生1 d出生14 dd±Sdt配对PAlb/(g/L)出生1 d出生14 dd±Sdt配对P观察组100.03±19.14122.67±18.2922.64±11.2411.0240.00029.93±4.8632.37±3.902.43±4.033.3060.003对照组98.23±17.35113.03±17.0814.80±15.965.0780.00028.30±5.5430.57±4.472.27±4.982.4920.019t0.3822.1091.2141.662P0.7040.0390.2300.102

组别TBIL/(μmol/L)出生1 d出生14 dd±Sdt配对PHb/(g/L)出生1 d出生14 dd±Sdt配对P观察组63.27±10.70115.13±21.4451.86±22.0812.8660.000164.60±14.60136.03±8.8528.57±10.4814.9250.000对照组67.27±10.84131.07±27.1463.80±31.4611.1090.000162.07±12.75130.50±9.9031.57±10.4016.6280.000t1.4382.5240.7162.284P0.1560.0140.4770.026
3 讨论
随着辅助生殖技术、经济水平等综合因素的影响下,极早/非常早产儿出生率逐渐升高,其胃肠道发育的不成熟、易患严重的疾病、营养的高需求,使得早期喂养尤为重要。为促进这部分早产儿体格生长发育,减少并发症和病死率,改善远期预后的结局,选择合适的奶粉喂养,成为研究热点。这部分早产儿胃肠道发育极不成熟,胃泌素、胃动素等激素水平低,易出现FI[8],严重者出现NEC,病情危重,引起EUGR;进而影响神经系统发育和远期代谢综合征。在母乳喂养、母乳库建立困难的情况下,以往采用sPF喂养,sPF有较高的热量和蛋白质,可以在短时间内实现追赶性生长,但由于sPF中的蛋白质分子量较大,易致FI,特别是小于32周的早产儿。Mihatsch等的研究表明eHF能加速早产儿胃肠道蠕动,增加排便次数,缩短肠外营养时间,减少FI的发生[9]。eHF是将大分子的牛奶蛋白通过加热、水解、超滤的方法使其形成80%二肽、三肽和20%氨基酸构成,所包含肽中大于95%的分子量低于3000 ku,非常有利于氨基酸的吸收;易璐等研究显示:eHF可减少胃食管酸性反流的发生和呼吸暂停的发生[10],也能减少在胃肠道中有毒物质的释放:如鸦片活性肽[11],增加早产儿胃肠道胃泌素、胃动素的分泌[12]。本研究显示,在住院早产儿早期应用eHF,可降低早产儿FI的发生,生长发育指标检测时,两组早产儿入院时体质量、头围、身长差异无统计学意义,28天时两组生长发育指标差异有统计学意义,且未增加EUGR的发生率。
本资料数据分析显示,早期应用eHF喂养的早产儿,黄疸消退时间明显缩短,可能因素有:①eHF通过促进胃肠蠕动、加快肠道内胆红素排出,并能诱导肠道益生菌在肠道内定植,从而减少胆红素肠肝循环、降低血清胆红素水平[13];②尽管两组白蛋白水平无统计学意义,但观察组白蛋白水平较对照组升高,能结合更多的胆红素,降低游离胆红素。
eHF在能量和蛋白质含量上低于sPF,可能会引起近期及远期并发症是临床医师关注焦点之一。Ala和PA是评价儿童机体营养状况的敏感指标。PA在肝脏内合成,半衰期短,为1.9 d,Ala半衰期较长,为20~25 d,当营养状况发生改变时,其敏感性不如前白蛋白。本次研究显示早期eHF喂养的早产儿,可以保证其营养需求。eHF富含谷氨酰胺,是新生儿一类必需氨基酸,早产儿更易缺乏,可能谷氨酰胺在促进胃肠道发育成熟中起到一定作用,肖勇等研究认为:谷氨酰胺可以改善早产儿的营养状态、免疫功能,提高胃肠道激素水平[14]。
本研究显示两组患儿恢复出生体质量时间有明显差异,达全肠道喂养时间上观察组优于对照组,与罗智花等[15]研究一致。两组早产儿入院第2周eHF组白蛋白水平与sPF组差异无统计学意义,预测eHF对于小儿远期生长可能不会产生影响;Rzehak等[16]研究显示:喂养eHF、sPF、母乳,对远期生长发育指标无差异。本研究显示两组EUHR差异无统计学意义,与余慕雪等[13]的多中心临床对照研究相符合。
由于本次收集病例为我院一家单位,收集病例数少、时间段仅为1年时间,对早产儿的远期生长发育随访数不足,缺乏多中心临床对照试验,需要在早产儿远期生长方面进行更多的研究。
通过上述研究发现:eHF在避免极早/非常早产儿喂养不耐受,缩短胎便排尽时间、缩短恢复出生体质量时间及达全肠道喂养时间,降低胆红素水平等方面存在优势,可缩短住院时间,eHF过渡期喂养极早/非常早产儿值得临床推广。
