1470 nm激光“旋切法”前列腺剜除术在预防术后尿失禁中的应用
2020-04-07沈亚军王允武周发友张书贤
沈亚军,王允武,周发友,高 攀,张书贤
(皖南医学院第二附属医院 泌尿外科,安徽 芜湖 241000)
前列腺增生症(benign prostatic hyperplasia,BPH)是老年男性的常见疾病,手术切除增生腺体、通畅排尿,可以提高BPH患者的生活质量。前列腺电切术是公认的前列腺手术“金标准”,但出血、灌注液吸收及术后尿失禁等并发症发生率高,影响了治疗效果,前列腺剜除术(transurethral enucleation of the prostate,TUEP)是在前列腺电切基础上的进一步发展,该技术使增生腺体切除更彻底、出血及灌注液吸收发生率降低,但仍不能避免短期尿失禁的发生[1]。为了预防术后短期尿失禁的发生,我们采用1470 nm激光“旋切法”TUEP治疗前列腺增生,术后排尿通畅,未出现短期尿失禁,效果良好,报道如下。
1 资料与方法
1.1 一般资料 选择皖南医学院第二附属医院2016年10月~2018年6月收治的BPH病人120例。入选标准:年龄60~87岁且均伴有不同程度的下尿路梗阻状态,B超检查前列腺体积35~125 mL。尿流率检查峰值尿流率(Qmax)<10 mL/s;术前血清PSA<4 ng/mL或PSA≥4 ng/mL的患者,行前列腺磁共振及经直肠前列腺穿刺活检排除前列腺癌;国际前列腺症状评分(IPSS)>7分,生活质量评分(QOL)>4分。排除标准:凝血功能异常者;心肺功能异常不能耐受手术者。将120例病人随机分为“旋切法”TUEP组和传统TUEP组各60例,两组术前资料比较差异均无统计学意义(P>0.05)。见表1。患者入组前均签署知情同意书,本研究经皖南医学院第二附属医院伦理委员会批准。

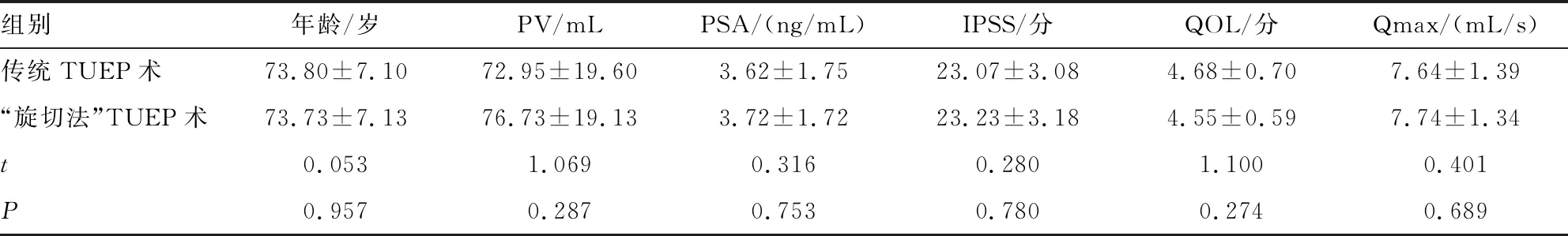
组别年龄/岁PV/mLPSA/(ng/mL)IPSS/分QOL/分Qmax/(mL/s)传统TUEP术73.80±7.1072.95±19.603.62±1.7523.07±3.084.68±0.707.64±1.39“旋切法”TUEP术73.73±7.1376.73±19.133.72±1.7223.23±3.184.55±0.597.74±1.34t0.0531.0690.3160.2801.1000.401P0.9570.2870.7530.7800.2740.689
1.2 手术方法 采用腰硬联合麻醉,患者取截石位,所有患者由同一组手术医师完成,设备为武汉奇致1470 nm半导体激光,使用直出光纤,灌注液为生理盐水,配套使用德国storz电切镜鞘和激光操作手件。
1.2.1 传统TUEP术 用1470 nm激光分别在中叶与左、右两侧叶交界处切割两条深沟沿至精阜前方,再在精阜前方横行切开两条深沟之间的腺体,并轻轻撬动腺体,找到腺体与包膜之间的界面,显露外科包膜。用镜鞘逆行撬剥剜除中叶,再分别沿外科包膜逆向撬剥两侧叶于12点处汇合,距尿道外括约肌约1.5 cm处切断腺体,推入膀胱,组织刨削器粉碎吸出腺体,检查包膜表面无活动性出血及膀胱内无残余组织,留置三腔尿管接膀胱持续冲洗。
1.2.2 “旋切法”TUEP术 首先用1470 nm直出光纤分别在前列腺中叶与左、右两侧叶交界处切两条深沟,由膀胱颈至精阜前方,深达包膜(或贴近包膜),在精阜前方横行切开两条深沟之间的腺体,通过撬剥找到包膜界面,沿界面边撬剥边弧形旋切剜除中叶。接着在膀胱颈口顶部1点至11点间汽化前列腺组织达包膜(贴近包膜),止于尿道外括约肌前方1.5 cm处(精阜做参照物),形成一条顶部宽沟。再将窥镜退至外括约肌处,直视下由精阜前方向右至顶部1点宽沟处弧形切开前列腺尿道表面黏膜,沿此标志线向前列腺腺体深面做弧形深沟切开,至接近包膜时用镜鞘轻撬腺体,即可显露腺体与包膜的界面,沿此界面边撬剥边弧形旋切,直至完全切除左侧叶并推入膀胱。同法向左切除前列腺右侧叶。最后将窥镜退至精阜的后方,直视下将前列腺尖部的少许残留腺体汽化修整。利用组织刨削器破碎组织后吸出,保留三腔尿管接生理盐水持续冲洗。
1.3 观察指标 患者拔除导尿管后出现尿液不自觉流出即视为存在尿失禁。比较手术时间、术后尿失禁发生情况及恢复时间、Hb下降值、术中出血量、术后留置导管时间、术后住院时间。术后1个月门诊随访,行IPSS、QOL评分和Qmax检查。

2 结果
2.1 术后1月两组患者基本情况比较 两组共120例患者手术均成功完成,术后1月进行随访,“旋切法”TUEP术术后患者Qmax、IPSS评分及QOL评分与传统TUEP手术间差异无统计学意义(P>0.05)。见表2。

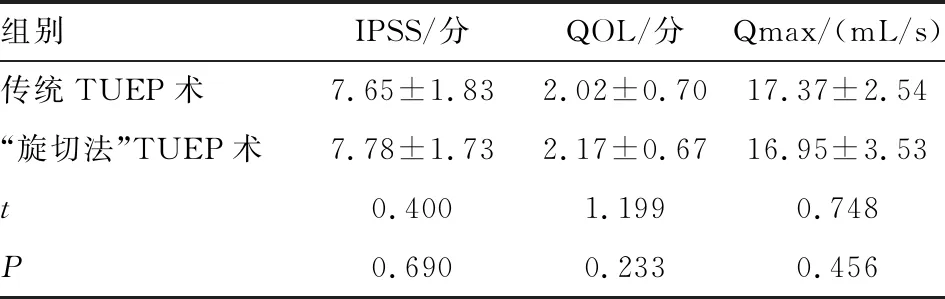
组别IPSS/分QOL/分Qmax/(mL/s)传统TUEP术7.65±1.832.02±0.7017.37±2.54“旋切法”TUEP术7.78±1.732.17±0.6716.95±3.53t0.4001.1990.748P0.6900.2330.456
2.2 两组患者手术情况比较 传统TUEP手术时间30~95 min,平均(60.98±9.44)min,“旋切法”TUEP手术时间40~110 min,平均(63.45±12.73)min,时间稍长于传统TUEP术,但差异无统计学意义(P>0.05)。此外,与传统TUEP手术相比,使用“旋切法”TUEP手术后的患者在术中出血量、Hb下降值、术后留置尿管时间、术后住院时间上差异也均无统计学意义(P>0.05)。两组术中无电切综合征、无膀胱穿孔等并发症,术中无明显出血,术后无输血。见表3。


组别手术时间/min术中出血量/mL术后住院时间/d术后留置尿管时间/dHb下降值/(g/L)传统TUEP术60.98±9.4458.37±17.135.05±1.032.85±0.665.38±1.52“旋切法”TUEP术63.45±12.7356.70±16.215.23±1.213.10±0.865.15±1.30t1.2070.5480.8771.7860.891P0.2300.5840.3820.0770.375
2.3 两组患者术后尿失禁比较 传统TUEP术后拔除导尿管24 h,出现暂时性尿失禁13例(经盆底肌训练,8例在2周时痊愈,1例在1月时痊愈,2例在3个月内痊愈,1例在6个月时痊愈,1例术后18个月仍有压力性尿失禁);“旋切法”TUEP术后拔除导尿管24 h,未出现暂时性尿失禁,两组术后拔除导尿管24 h暂时性尿失禁发生率差异有统计学意义(χ2=14.579,P=0.000)。两组均无包膜穿孔、大出血及术后膀胱颈口狭窄。见表4。
表4 两组病人术后尿失禁发生率比较

组别n拔除导尿管24 h拔除导尿管2周拔除导尿管1月拔除导尿管3月拔除导尿管6月拔除导尿管18月后传统TUEP术601321211“旋切法”TUEP术60000000
3 讨论
TUEP由于腺体剜除彻底,几乎达到开放手术类似的效果,能有效解除前列腺部尿路梗阻,而且术中出血少、术后几乎无复发,目前在前列腺手术中得到广泛开展[2],但暂时性尿失禁是TUEP术后常见的并发症,研究发现,经尿道双极等离子前列腺剜除术后暂时性尿失禁甚至高达35.56%[3],经盆底肌功能锻炼等保守治疗6个月内74.7%的患者能恢复控尿,Hurle等[4]报道HoLEP术后约8.3%患者有压力性尿失禁症状出现,所以,TUEP术后暂时性尿失禁的高发生率使患者的生活质量和康复信心受到一定的影响。
本次研究中,采用“旋切法”TUEP组的患者在手术时间、术后住院时间、术后留置尿管时间上较传统TUEP组稍长,但差异无统计学意义。在术中出血量、Hb下降值、术后IPSS、QOL和Qmax等方面差异同样无统计学意义(P>0.05)。这表明“旋切法”TUEP是一种安全有效的手术方式。
术后尿失禁一般分为急迫性尿失禁和压力性尿失禁两大类。其中急迫性尿失禁多与不稳定性膀胱和创面水肿导致暂时性膀胱出口梗阻有关,压力性尿失禁与尿道固有括约肌损伤造成尿道括约肌机制功能下降有关,严重损伤时甚至会造成永久性尿失禁[5]。余闫宏等[6]从力学的角度分析前列腺剜除术后暂时性尿失禁的原因,认为剜除术中电切镜鞘对尿道括约肌可能的牵拉压迫,造成尿道括约肌损伤导致尿失禁。他们使用传统尿道前列腺剜除术1560例,其中术后发生暂时性尿失禁95例(6.09%),永久性尿失禁8例(0.51%);采用改良的保护外括约肌的分叶分部位前列腺剜除术1210例,暂时性尿失禁46例(3.80%),永久性尿失禁1例(0.08%),尿失禁的发生率低于传统前列腺剜除术(P<0.05)。张运召等[7]利用模拟实验比较经尿道前列腺剜除术与经尿道前列腺电切术对尿道括约肌牵拉长度,实验中发现,模拟前列腺电切术对尿道括约肌牵拉最长1.8 cm,经尿道前列腺剜除术对尿道括约肌牵拉最长6.2 cm,认为经尿道前列腺剜除术对尿道括约肌损伤大于经尿道前列腺电切术,更容易造成术后尿失禁,所以,前列腺剜除术后尿道括约肌的损伤是导致暂时性尿失禁的重要原因。为了预防前列腺剜除术后短期尿失禁的发生,我们对传统前列腺剜除术进行了改良,由于术中使用激光弧形旋转汽化切割与撬剥相结合的剜除方法,所以称之为“旋切法”剜除术,我们使用该方法治疗前列腺增生60例,术后排尿通畅,未出现短期尿失禁,效果优于传统TUEP。这可能与该术式的以下优点有关:①该术式在前列腺尖部腺体内切断腺体,远离外括约肌,不易造成括约肌的损伤,也避免了剜除过程中撬动腺体时腺体对括约肌的牵拉损伤;②在顶部1点至11点处汽化出一宽沟,镜鞘在撬剥剜除腺体时不需要在12点处汇合,大大减少了镜鞘大幅度的摆动对括约肌的牵拉损伤;③利用撬剥加旋切进一步减少了镜鞘在尿道内的摆动。
但该术式也存在一定的缺点,如不能彻底、干净地剜除增生腺体,在前列腺尖部及顶部1点至11点处可能会残留少许腺体,但不会影响治疗效果。
该术式的技术要点:①将窥镜退至精阜的后方或外括约肌的位置,直视下在精阜的前方向右至1点,向左至11点做两条弧形标志线,该标志线要位于前列腺尖部的近心端0.5~1.0 cm,太靠外容易损伤外括约肌,太靠内前列腺组织残留过多,也影响手术操作。所以一定要仔细辨认前列腺腺体与尿道黏膜的移行分界;②该弧形标志沟切的深、浅,要视前列腺的大小而定,腺体大就切深一点,再轻轻撬动腺体,如不易撬动就再切深一点再撬,总之如深度贴近包膜轻轻撬动腺体就很容易找到包膜界面。如腺体小,弧形标志沟不要切得过深就要开始撬动腺体寻找包膜界面,否则容易损伤包膜;③该操作需用带有强大汽化切割功能的直出激光光纤容易操作,钬激光、等离子等设备可能较困难。
使用1470 nm激光“旋切法”TUEP治疗前列腺增生,不仅术中解剖标记明确,切割面远离外括约肌,而且有效地降低了术中的撬剥牵拉力量和镜鞘摆动牵拉幅度,对尿道括约肌起到很好的保护作用。
综上所述,“旋切法”TUEP术治疗前列腺增生疗效确切,安全性良好,几乎无短期尿失禁发生,值得推广,将来有望成为一种备选术式。但本临床观察病例相对较少,随访时间较短,尚需进一步临床验证。
