延迟脐带结扎对新生儿心血管稳定性和黄疸的影响
2020-04-05孙晨阳南延荣
孙晨阳,王 艳,南延荣
(延安大学附属医院妇产科,陕西 延安 716000)
始于19世纪中期,不断有学者和助产士提倡胎儿娩出后快速断脐的说法,主要为了积极处理第三产程和新生儿管理,但尚缺乏明确的理论指导和数据支撑。直到近几年,有学者提出延迟脐带结扎的概念[1],并相继阐述了延迟断脐对母婴结局的影响,包括稳定胎儿到新生儿的循环稳定性[2]、减少新生儿贫血的发生率[3]、增加新生儿乃至婴儿期的铁蛋白的储备[4]、降低孕产妇产后出血的发生率[5-6]等。多项指南提出[5-9]:胎儿娩出后给予延迟至1~3 min再断脐,对母婴结局均有不同程度的益处。2018年7月中国疾病预防控制中心妇幼保健中心发布了《世界卫生组织延迟脐带结扎指南解读》[10]:指出延迟脐带结扎至少生后1~3 min已经被纳入《健康儿童行动计划(2018-2020)》,将逐步在全国推广普及,为进一步降低我国的新生儿死亡率、改善新生儿健康奠定基础。本文旨在阐明延迟脐带结扎对新生儿的影响,为延迟脐带结扎的进一步实施提供依据。
1 资料与方法
1.1 研究对象
选取延安大学附属医院足月单胎顺娩的孕产妇及其新生儿100例,按胎儿完全娩出到脐带结扎的时间分为5组:A组[即刻断脐组(<30 s)]、B组(出生后1 min)、C组(出生后2 min)、D组(出生后3 min)及E组(脐动脉搏动消失组)。
1.2 纳入与排除标准
纳入标准:系单胎、头位、37周≤孕周<42周(末次月经结合早期B超,在孕早期核实孕周)、阴道分娩、初经产妇(产次≤2次)。
排除标准:①孕产妇合并各种产科并发症:胎盘早剥、前置胎盘、胎膜早破等;②孕产妇产程异常:如第一、二产程停滞,潜伏期、活跃期延长,机转不正等;③孕产妇合并各种内外科相关疾病;④母婴ABO溶血、RH溶血或具备其他溶血因素,如:免疫性溶血、遗传性红细胞酶缺乏性溶血、红细胞膜异常性溶血等;⑤胎儿因素:如胎儿生长受限、胎儿窘迫及新生儿缺氧病史等;⑥羊水异常:羊水污染、羊水过少或过多等;⑦脐带或胎盘异常:脐带过短或过长、脐带扭转、帆状胎盘、球拍状胎盘等;⑧新生儿先天性疾病或畸形,如合并消化道畸形或闭锁等。
1.3 检测指标
收集入选对象的一般资料,包括年龄、身体质量指数(BMI)、入院血压、分娩孕周、既往病史等,新生儿的指标(脉氧饱和度、血常规及经皮胆红素值)。以上指标均有专业妇产科医师或护士完成。
1.4 实验仪器
中国康泰医学系统股份有限公司生产的新生儿血压计(08A);日本SYSMEX生产的五分类血球计数仪(XE-2100)全自动血液分析仪;北京创博科技有限责任公司生产的婴儿呼吸监护器(CR-21);北京麦邦光电仪器有限公司生产的经皮黄疸仪(MBJ20)。
1.5 统计学方法
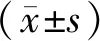
2 结果
2.1 各组别孕产妇的一般资料比较
各组别的孕产妇在年龄、孕周、BMI和血压之间差异均无统计学意义(P<0.05)。
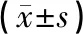
表1 不同断脐时间下研究对象的一般资料比较
2.2 各组临床指标比较
(1)不同断脐时间下新生儿脐血血气分析各项指标(pH、HCO3-、HB、SO2)比较差异无统计学意义(P<0.05,见表2)。
(2)不同断脐时间下新生儿出生第3天的HB比较差异无统计学意义(P>0.05);而HCT比较差异有统计学意义(P<0.05)。故进一步进行LSD两两比较结果得出,D组相比较于B组和C组差异有统计学意义(P<0.05,见表2)。
(3)不同断脐时间下新生儿胆红素值出生第1天和第2天比较差异有统计学意义(P<0.05),而第3天差异无统计学意义(P>0.05)。进一步进行两两比较结果显示D组相比较于B组的第1天黄疸值差异有统计学意义(P<0.05);D组相比较于C组第2天黄疸值差异有统计学意义(P<0.05,见表3)。
(4)不同断脐时间下新生儿断脐后第1 min、2 min、3 min及4 min的脉氧饱和度数值比较差异有统计学意义(P<0.05),第5 min~第10 min的脉氧饱和度差异无统计学意义(见表4)。进一步两两比较结果显示C组和D组相比较于A组和B组的第1、2 min脉氧饱和度差异有统计学意义(P<0.05,见表4)。
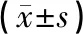
表2 不同断脐时间下新生儿脐血的比较
注:*表示D组与B组、C组相同,P<0.05。

表3 不同断脐时间下新生儿胆红素值的比较
注:*表示D组与B组间的比较,P<0.05,△表示D组与C组间的比较,P<0.05。

表4 不同断脐时间下新生儿脉氧饱和度的比较
注:*表示C组与A组、B组间的比较,P<0.05,△表示D组与A组、B组间的比较,P<0.05。
3 讨论
3.1 不同断脐时间下脐血血气分析结果的比较
相比较于胎儿娩出后立即结扎脐带,胎儿娩出后,等待新生儿呼吸建立后再结扎脐带,可明显增加肺血流量(PBF)[11]。有学者持续检测了脐动脉和脐静脉血酸碱状态的变化趋势,直至脐动静脉搏动消失为止,结果显示前45 s内脐带血血气分析提示混合性酸中毒(pH和BE降低,PaCO2和乳酸水平增加)[12]。出生后45~90 s,脐血血气分析提示代谢性酸中毒(pH、BE、PaCO2和HCO3-的较前降低,乳酸水平较前增加)。另一项研究[13]显示相比较于即刻断脐和延迟断脐组的脐血pH水平相当,但延迟脐带结扎组的脐动脉PO2要高。本实验结果显示脐血血气分析结果不会因断脐时间的不同而改变。
3.2 不同断脐时间对新生儿血常规的影响
新生儿出生后不结扎脐带,脐动脉和脐静脉的血流不会被立即阻断,仍会持续流向胎儿,称为胎盘输血[14]。Katheria[1]曾指出:未断脐情况下,胎盘输血平均量为81 mL(约相当于新生儿体重25 mL/kg)。这部分血液中含有丰富的红细胞和铁蛋白,可以降低新生儿贫血和铁蛋白缺乏的发生率;亦含有各种干细胞[15],如造血干细胞、间充质基质细胞及多能干细胞等,提高新生儿的免疫力,降低出生后各种并发症的发生率,如坏死性小肠结肠炎、脑室内出血等。Fogarty等[16]通过纳入2 834名婴儿的随机对照试验显示延迟脐带结扎可增加红细胞比容峰值,降低婴儿输血的比例,与本研究结果一致。
3.3 不同断脐时间对新生儿胆红素值的影响
正常新生儿因胎儿时期处于低氧分压,红细胞数量会代偿性增加,随着新生儿脱离母体环境,血氧分压增加,使得红细胞破坏增加,即出现生理性黄疸。随着延迟脐带结扎的实施,胎盘输血的不断增加,新生儿体内红细胞增加的同时,红细胞的破坏也是相对增加的,故使得新生儿黄疸几率升高。Yang等[17]研究显示相比较于即刻断脐,延迟脐带结扎确实会增加胆红素水平,但不会增加需要光疗治疗的黄疸发生率。宋雪[18]亦指出延迟断脐不会增加新生儿胆红素水平。本研究显示断脐时间为3 min比较于1 min和2 min,新生儿出生前两天的胆红素值要高,而第3天各组别之间无明显差异。而新生儿生理性黄疸多于出生2~3天出现,4~5天出现高峰,7~10天消退。所以延迟脐带结扎能否增加新生儿病理性黄疸的发生率,仍有待于大样本多中心数据支持。
3.4 不同断脐时间对新生儿循环稳定性的影响
在宫内时,胎儿肺血管阻力很大;随着新生儿的娩出,脐血管被嵌夹,全身血管阻力明显增加,导致肺动脉压迅速增加,两个心室的静脉回流明显下降,从而导致了心输出量的明显减少。相比之下,若在呼吸建立之后再结扎脐带,使得肺血流量得到了一定的增加,继而颈动脉血压和肺动脉血压的增长幅度较前下降,从而使得改善了心室功能和血流动力学稳定性,最终增加组织灌注,减少新生儿近远期并发症。Yigit等[19]与李星等[20]研究提出实施延迟脐带结扎,特别对于新生儿的早期过渡期,可以显著提高氧饱和度和平均动脉压水平。本研究发现不同断脐时间下新生儿断脐后第1 min、2 min、3 min及第4 min的脉氧饱和度数值比较有差异,特别于出生后第1 min与第2 min时尤为显著,与文献研究结果相一致。
综上所述,随着断脐时间的延长,胎盘输血的增加,可以明显增加胎儿的红细胞压积水平,提高新生儿出生的血氧饱和度水平,可以预防新生儿贫血的发生,增加新生儿出生过渡期的心血管稳定性,进一步降低近远期并发症的发生率,但也会增加出生后最初两天的黄疸水平。是否会增加新生儿病理性黄疸和需要光疗治疗的黄疸发生率,由于本研究样本量有限,结果存在一定的偏倚性,为使数据更具有说服力,后续可进行大样本实验数据的验证和支持。
