阴道超声在诊断妇产科急腹症中的临床价值分析
2020-04-03罗芳
罗芳
(纳雍县妇幼保健院 贵州 纳雍 553300)
妇产科急腹症以子宫内膜炎、盆腔炎、黄体破裂、卵巢囊肿囊蒂扭转、子宫穿孔、附件区炎性包块、处女膜闭锁积血等为主,产科急腹症以先兆早期妊娠流产、异位妊娠、胎盘早剥、胎盘前置、子宫破裂、产后大出血等疾病为主、患者病情发展迅速,疼痛度更高,治疗不及时会威胁患者生命安全,因此要尽早诊断、尽早治疗,提升患者治疗成功率[1]。超声是本病检查、诊断的主要手段和方式,但腹部超声、阴道超声的诊断率存在一定差异,本次研究以45例妇产科急腹症患者为研究对象,对超声检查在妇产科急腹症患者中的诊断价值进行调查。
1.资料与方法
1.1 一般资料
抽取2015年12月—2019年8月我院收治的45例妇产科急腹症患者为研究对象。患者年龄平均(37.8±15.4)岁,患者均存在不同程度的下腹部疼痛症状,有37例患者存在阴道不规则流血表现;有7例产后大出血;有14例患者白带增多;有11例患者存在脓性白带。妊娠期患者29例,非妊娠期患者16例。所有患者均知情且同意参与调查。
1.2 一般方法
腹部超声:患者仰卧位,于腹部涂抹耦合剂,探头频率调整为3.5MHz,在检查前保持患者膀胱充盈,对患者子宫、双侧附件进行扫描,对盆腔有无游离液暗区进行查找,对存在疑问的部位要重复检查。
阴道超声:患者检查前排空膀胱,截石位,在隔离阴道探头的避孕套内涂抹少量耦合剂,将探头缓慢放入阴道中进行探查,对子宫、卵巢及异常包块、宫壁的厚度、位置、胎盘厚度、胎盘以及宫壁的血流情况、以及胎盘下缘距离宫口的位置进行探查,详细记录病灶位置、大小、超声特点以及宫腔、盆腔内是否有积液等情况。
1.3 观察指标
对所有患者超声诊断结果进行统计,并与患者病理诊断结果进行比较。
1.4 统计学方法
文中数据采用SPSS18.0软件处理,t、χ2分别检验计量、计数资料,P<0.05视为差异具有统计学意义。
2.结果
2.1 诊断结果比较
与病理组确诊45例对比,阴道超声疾病明确诊断41例,诊断率为91.1%,腹部超声疾病明确诊断30例,诊断率为66.7%,P<0.05,见表1。
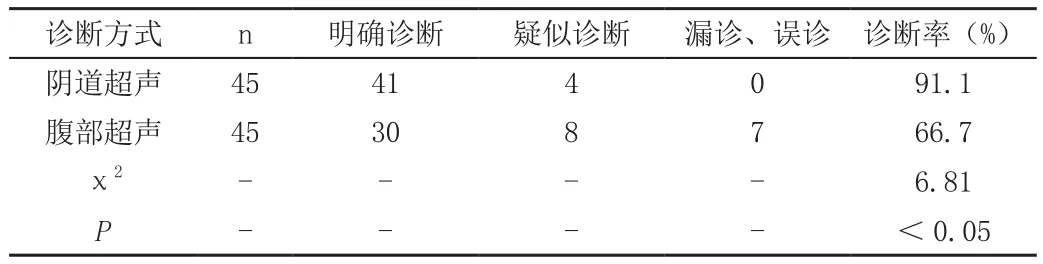
表1 两种不同部位超声诊断情况(例)
2.2 患者疾病具体诊断情况
腹部超声在前置胎盘、产后出血、胎盘早剥、卵巢肿瘤蒂扭转中的诊断率低于阴道超声,诊断率分别为53.8%、60.0%、50.0%、33.3%,见表2。

表2 患者疾病具体诊断情况[n(%)]
3.讨论
妇产科急腹症患者疼痛显著,治疗不及时会危及患者生命,因此明确诊断对患者来说十分重要。妇产科急腹症患者以异位妊娠、前置胎盘、黄体破裂、附件区炎性包块、卵巢肿瘤蒂扭转、胎盘早剥、前置胎盘等为主,影像检查是患者疾病诊断的主要方式,超声是最为常用的影像学检查方式[2]。超声检查能够直观观察患者腹腔内情况,同时能够通过超声显示的图像对患者病情进行分析,为患者诊断、治疗提供可靠依据[2]。
经腹超声、经阴道超声是现阶段最常用的两种超声检查方式,腹部超声能够清楚的观察子宫、盆腔和卵巢的情况,扫描范围大,但其针对不典型附件包块、微小病灶的检查效果不理想,容易出现误诊、漏诊情况,影响患者治疗。阴道超声拥有更高频率的扫描探头,其能够将探头置入到患者阴道中,对盆腔内部的器官形态、血流情况进行观察,能够对子宫、盆腔、附件的组织和结构开展多角度扫描,有效提升疾病检出率,降低误诊、漏诊发生率[3-4]。且经阴道超声检查无需保持膀胱充盈,缩短了患者检查等待时间。在检查的过程中不会受到肠道气体、腹壁脂肪的影响,降低了外界干扰因素的干扰程度,阴道超声有利于提升疾病检查准确率[5]。
由结果可见,阴道超声疾病明确诊断41例,诊断率为91.1%,腹部超声疾病明确诊断30例,诊断率为66.7%,阴道超声的诊断率显著高于腹部超声(P<0.05)。腹部超声在前置胎盘、黄体破裂、卵巢肿瘤蒂扭转中的诊断率较低,阴道超声在妇产科急腹症中具有较高的诊断率,值得应用。
