DHS 和PFNA-II 对老年股骨粗隆间骨折患者疗效及安全性的影响*
2020-03-27邹根发
邹根发
(潮州市潮安区人民医院,潮州515638)
股骨粗隆间骨折较长发生于老年髋骨骨折部位,随着我国近年来老龄化趋势影响,临床股骨粗隆间骨折类型病例也呈上升趋势[1]。 正常情况下股骨粗隆间股骨的骨折处血液供应依然充足,较少会出现缺血坏死,骨折愈合也较容易,但有早期临床表明,采用保守治疗的方式较容易发生髋内翻,从而对患者愈合后的髋部相关活动功能产生影响[2]。近年来,针对股骨粗隆间骨折行手术治疗在临床治疗中达成了共识[3]。 本研究探讨动力髋螺钉(DHS)和亚洲型股骨近端抗旋髓内钉(PFNA-II)对老年股骨粗隆间骨折患者疗效及安全性的影响。
1 资料与方法
1.1 一般资料 回顾性分析2016 年3 月-2017 年3 月我院收治的股骨粗隆间骨折患者共100 例的临床资料,其中50 例采用DHS 方案治疗(A 组),50例采用PFNA-II 方案治疗(B 组)。 纳入标准:⑴经临床诊断及X 线片确诊为股骨粗隆间骨折; ⑵认定为闭合性骨折;⑶有髋部疼痛或有下肢外旋短缩畸形。排除标准:⑴合并有心脑血管疾病;⑵合并有严重髋关节的骨性关节炎; ⑶有凝血功能障碍;⑷合并有严重肝、肾功能疾病。 两组一般资料比较差异无显著性(P>0.05)。 见表1。

表1 两组一般资料比较
1.2 方法
1.2.1 术前准备 入院后行患肢行皮牵引制动,维持适当低坡位卧床,鼓励咳痰及翻身拍背,必要时行雾化或抗感染;积极控制基础慢性疾病,保证机体在最佳状态下完成手术, 其中血压维持在140/90mmHg,血糖维持在8-10mmol/L。
1.2.2 手术操作 全部手术均由同一组手术医师完成,主刀医师均为正高职称;行全麻或神经阻滞麻醉。A 组采用DHS 方案治疗,牵引复位后透视确认复位效果满意, 于大粗隆侧方向下作长10cm 切口,有效分离股外侧肌并暴露股骨近端外侧,将定位器放置于大粗隆下2cm 处,将定位针钻向股骨头颈方向, 保证其正位和侧位片分别在股骨头颈中下1/3、 股骨颈中央, 最下达股骨头软骨下10mm处。 扩孔后拧入长度适宜DHS 螺钉(美国Biomet Orthopedics 公司生产)、 置入套筒钢板并安装尾钉。 B 组采用PFNA-II 方案方案治疗,麻醉师实施麻醉后,由手术医师取患者仰卧位,行闭合复位。取患者骨近端外侧入路,行切口5-7 cm,再沿大转子中、前1 /3 处插入髓内钉导针至远端髓腔,再借助透视以确认导针准确置于骨髓腔后,接着扩髓,插入一定长度的PFNA-II 主钉, 再借助近端瞄准器进行旋入、锁定螺旋刀片,远端则根据骨折的具体情况选择静(动) 态拧入1 枚螺钉,在C 型臂X线机监视下,已确认髓内钉的位置和长度满意后,拧入尾帽。 确认固定可靠后,最后清洁创口,缝合切口,进行分层缝合后,手术完毕。
1.2.3 术后处理 术后常规监测生命体征, 行抗生素(第2 代头孢菌素)预防应用2-3d,同时给予低分子肝素7-10d 皮下注射; 麻醉清醒后改为低坡位,指导患者进行下肢肌肉等长收缩、踝关节及足功能锻炼;术后第2d 改半卧位或坐位并行股四头肌锻炼,术后3-7d 后逐渐坐起并行膝关节屈伸锻炼。 分别于术后4 周、6 周、8 周、10 周、3 个月及6个月复查X 线随访, 其中术后4-6 周随访评估后可扶拐行患肢部分负重, 术后10-12 周则可完全负重,待髋部疼痛基本消失后尝试弃拐行走。
1.3 观察指标 术后随访时间为7-20 个月,中位随访时间为13.0 个月;采用电话、门诊或住院病历查阅完成随访;其中骨折愈合判定标准为X 线摄片下骨折线消失、患肢可负重,且承受应力未感疼痛。髋关节功能评价采用Harris 量表, 于术后6 个月计分,总分100 分,分值越高提示关节功能越佳[6]。
⑴疗效评价:显效:患者术后无相关并发症发生,也没出现任何功能障碍;有效:患者术后无相关并发症发生,也无出现明显的功能障碍;无效:患者出现并发症,同时出现明显的功能障碍,或者出现死亡。 总有效率= (治愈+ 好转) /总例数× 100%。⑵比较两组患者手术时间、 术口长度、 术中出血量、术后引流量和骨折愈合时间;⑶比较两组患者治疗总有效率情况。
1.4 统计学方法 采用SPSS 21.0 软件对数据进行统计学分析。 计量资料以均数±标准差(x±s)表示,组间比较采用配对t 检验;计数资料以百分率(%)表示,组间比较采用χ2检验。P<0.05 认为差异具有统计学意义。
2 结果
2.1 两组术中术后临床指标比较 B 组手术时间、术口长度、术中出血量、术后引流量和骨折愈合时间均显著少于A 组,差异有统计学意义(P<0.05),见表2。
2.3 两组患者治疗总有效率比较 B 组治疗总有效率达到96.00%,显著高于A 组的74.00%,差异有统计学意义(P<0.05),见表3。
2.4 两组患者相关并发症情况比较 A 组共出现髋内翻4 例,肢体缩短2 例,内固定断裂6 例,并发症发生率为24.00%,要显著高于B 组的4.00%(仅出现2 例髋内翻),差异有统计学意义(P<0.05,见表4。
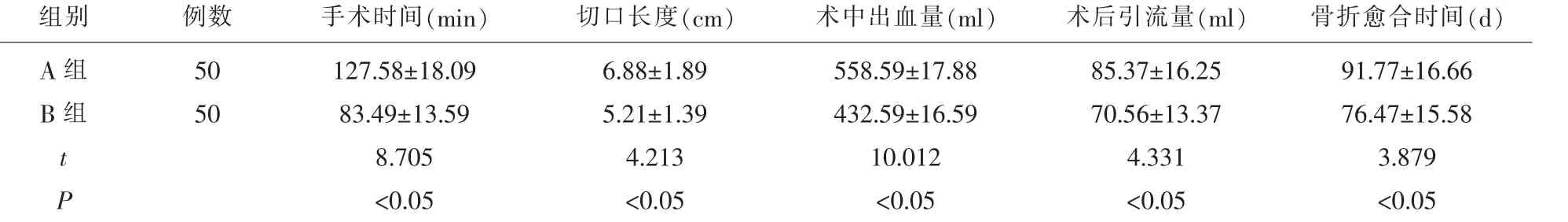
表2 两组患者各手术相关指标[x±s]

表3 两组患者治疗总有效率情况[例(%)]
3 讨论
在我国,随着老龄化进程加快,股骨粗隆间骨折在老年群体中发生率近年来也呈上升趋势,这主要是由于人到老年,本身机体出现相关退化,较常发生骨质疏松的情况, 行走跌倒的情况时有发生,增加了骨折发生几率,而股骨粗隆间骨折是髋骨骨折较常见部位[3-5]。 通常股骨粗隆间骨折通过恰当治疗后,愈合会比较快,目前临床上一致认可采用手术治疗是最为有效的治疗方式, 早期的临床研究也已证实保守的治疗方式较容易造成髋内翻畸形情况,会对患者愈合髋部活动产生影响,降低患者生活质量,而且对于老年患者,保守治疗需要患者配合长时间的卧床, 会增加患者肺部感染几率,出现下肢深静脉血栓等并发症,而手术治疗可牢固固定患者躯肢体,避免相关并发症的发生,加快愈合恢复,对患者预后改善明显[6]。
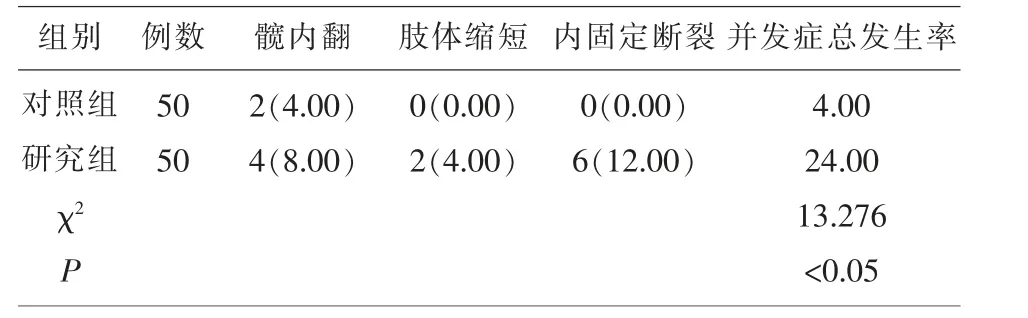
表4 两组患者并发症情况[例(%)]
DHS 方案以往被作为股骨粗隆间骨折治疗“金标准”,其可通过内侧皮质进行压力传导,发挥外侧张力带作用进行骨折固定[7]。但随着DHS 大量应用,诸多不足亦給临床治疗带来极大挑战[8]:⑴偏心性固定无法完全有效进行骨折端压缩应力传导, 尤其在内侧皮质缺失不稳定型股骨粗隆间骨折患者治疗后较易诱发髋内翻及钢板断裂等并发症出现;⑵抗股骨头旋转力较差,老年骨质疏松人群因螺钉把持力不佳,股骨头旋转、螺钉切割等发生率居高不下,手术失败率可达5%-20%;本次研究结果中,B 组术后并发症发生率显著低于A 组,与以往报道结果相符[12]。根据以上数据笔者认为对于骨密度良好稳定性股骨粗隆间骨折; 而对于不稳定性股骨粗隆间骨折、 股骨粗隆下骨折甚至逆粗隆骨折因失败和并发症发生风险均较高, 故应尽量采用髓内固定。
PFNA-II 用于股骨粗隆间骨折患者治疗最大优势在于中心性固定, 更加符合人体生理负重力线[13]。同时其有所具的十字型螺旋刀片及头钉亦具有以下优点[9]:⑴其进入骨质横切面后形成长方形骨隧道且刀片自动锁定,故抗旋转作用更佳;⑵Ⅲ螺旋刀片将股骨头颈内骨质嵌压至刀片周围,相较于常规螺钉固定患者骨质丢失更少, 锚合力更强,有助于进一步降低螺钉松动、退钉及切割发生风险。 螺旋刀片切割股骨头应力应达1000N 水平,较螺钉固定显著提高, 其中PFNA-II 术后切出率仅为1%-2%;而本次研究PFNA-II 术后螺钉切出率较低,与以往报道结果相符[10]。 进一步分析本次研究PFNA-II 术后出现螺钉切割病例, 患者年龄达82 岁,存在严重骨质疏松,螺旋刀片位置偏向后上方,以上因素均易引起螺钉切割发生。 另外,PFNA-II 复位主要为闭合复位,辅以小切口内固定物置入, 同时对小粗隆完整性及复位程度要求并不高。 以上优势使得其与DHS 相比手术时间和医源性创伤出血量显著减少; 而在此基础上患者恢复速度亦明显加快,住院时间随之缩短[11-13]。 本次研究结果中,B 组手术时间、 术口长度、 术中出血量、 术后引流量和骨折愈合时间均明显优于DHS手术治疗方法。 作为髓内中心性固定,PFNA-II 所置入头钉力臂较短,稳定性显著提高,且更为符合人体正常生理负重力线, 使得患者能够早期进行负重锻炼,加快肢体功能恢复进程,这对于多种并发症发生具有重要意义。
综上所述, 采用PFNA-II 内固定术治疗股骨粗隆间骨折, 具有创伤小、 切口小和出血量少特点,能有效减少骨折愈合时间,恢复愈合快,临床疗效显著, 同时相关并发症发生率更低, 安全性高,值得临床推广应用。
