BIS指导丙泊酚靶控输注用于高龄无痛肠镜检查中的效果
2020-03-27叶茂刘干琴史浩姚美娟陆其龙顾涛
叶茂 刘干琴 史浩 姚美娟 陆其龙 顾涛
丙泊酚是无痛肠镜麻醉中的重要药物,丙泊酚的输注速度和使用药量直接影响着患者呼吸和循环的抑制程度,影响患者的定向力和认知力[1],在高龄老年人中尤其为甚。靶控输注丙泊酚可以控制给药速度,血药浓度相对易控,避免过高的血峰药浓度,但不能确切了解麻醉深度,使所需麻醉深度和手术刺激强度不能相对应。有研究表示[2],脑电双频指数可根据手术刺激为患者调节麻醉药血浆浓度,提高麻醉深度的稳定性和合理性。本研究探讨脑电双频指数(Bispectral Index,BIS)指导靶控输注丙泊酚在高龄老年人无痛肠镜中的最佳数值范围。
1 资料和方法
1.1 一般资料
经医院伦理委员会同意,选择2019年1月—2019年6月在我院要求进行无痛肠镜检查的71~80岁的ASAI~II级的老年人各100例,随机分成A组和B组,排除神志异常者,无心肺疾病和全身情况差合并其它系统严重疾病者。以脑电双频指数(A组BIS 60~70,B组BIS 50~60)指导无痛肠镜操作过程中靶控丙泊酚的血浆靶浓度。两组患者年龄、性别、体质量无统计学意义(P>0.05)。见表1。
1.2 麻醉方法
患者入室后,取得体重,采用左侧卧位,常规面罩吸氧,开放静脉,监测血压,氧饱和度和心电图。采用脑电双频监测仪,各组设定BIS预计值和起点血浆靶浓度,A组为65,2μg /L ,B组为55,3 μg /L。进行靶控输注丙泊酚,以每分钟递增0.05 μg /L直至达到目标预计BIS值后,开始插镜,根据手术刺激调整丙泊酚的血浆靶浓度,A组BIS维持在60~70 ,B组BIS维持在50~60,直至肠镜到达回盲部后停止丙泊酚输入。麻醉过程中,患者血压低于基础血压30%,给予麻黄碱10 mg,心率低于60次/分,给予阿托品0.5 mg,氧饱和度低于90%,给与面罩吸氧及加压呼吸。肠镜操作者为两名熟练高年资内科医生,操作手法一致。
1.3 检测指标
分组记录麻醉诱导时间,麻醉前中后血压,心率,氧饱和度变化,检查时间,清醒时间,丙泊酚用药量,术中清醒,术中体动,术后定向力,术后认知功能,术后不良反应。其中检查前和术后30分钟利用简易智能精神状态检查量表(mini-mental stateexamination,MMSE)对患者进行认知功能检查(测试患者的计算,记忆,语言,基本运动功能等方面的情况,用问卷的方式进行),MMSE正常应当大于24,当MMSE显著小于24,可认为患者有认知障碍。
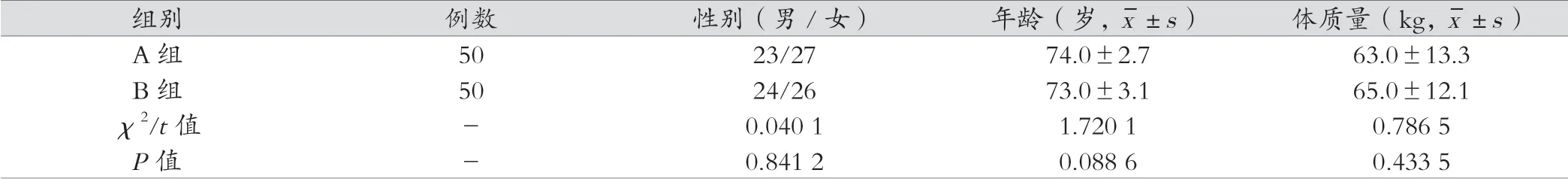
表1 两组患者一般情况
表2 两组患者生命体征比较(
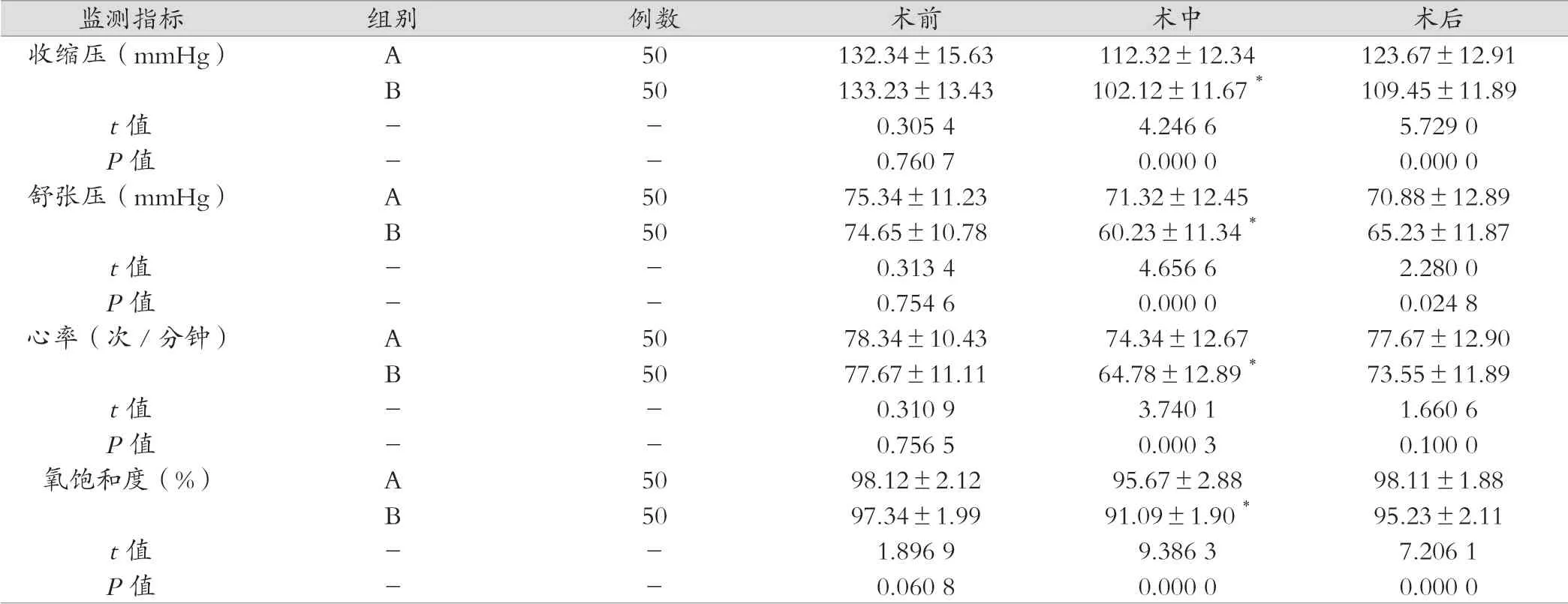
表2 两组患者生命体征比较(
注 两组在术中生命体征相比,*P<0.05
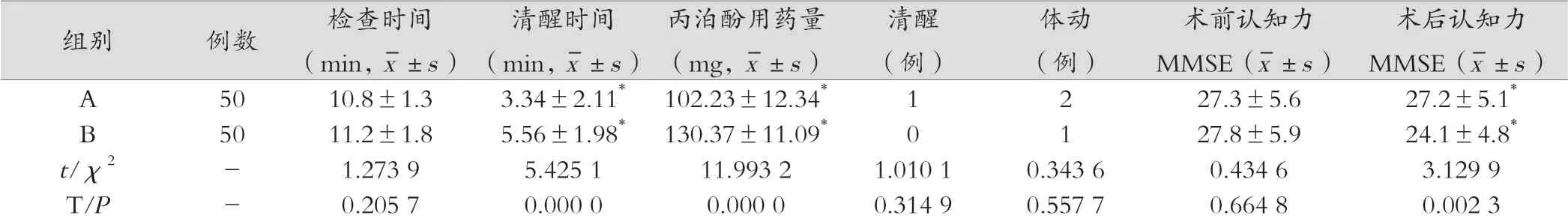
表3 检查时间,清醒时间,丙泊酚用药量,术中清醒,术中体动,术前术后认知功能比较
1.4 采用SPSS17.0 统计软件进行分析,计量资料以()表示 , 组间比较采用t检验 , 计数资料以百分数(%)表示,采用χ2检验分析。P<0 .05为差异有统计学意义。
2 结果
2.1 麻醉前中后期两组血压、心率及血氧饱和度分析
麻醉前中后期各组患者的血压心率和氧饱和度均有下降,与同组相比,A组仅有两例氧饱和度低于90%,4例心率低于60次/分钟,需处理,其余患者下降幅度小,无需处理,无统计学意义(P>0.05),B组有21例氧饱和度低于90%,27例心率低于60次/分钟,下降幅度显著,有统计学意义。(P<0.05),见表2。
2.2 两组检查时间,清醒时间,丙泊酚用药量,术中清醒,术中体动,术前术后认知功能分析
两组检查时间,术中清醒,术中体动无明显差异,无统计学意义(P>0.05),A组在清醒时间,丙泊酚用药量均显著小于B组,且A组术后认知力显著高于B组,有统计学意义,(P<0.05)。见表3。
3 讨论
随着步入老龄社会,老年人的无痛诊疗要求越来越多,无痛肠镜是其中一个重要组成部分,丙泊酚是主要的麻醉药物,但丙泊酚有呼吸和循环抑制的副作用,且和输注药的速度和药量直接相关[3]。为安全起见,有麻醉医生不建议70岁以上老年人开展无痛技术[4-6]。但随着科技进步,各种监测仪器的使用,高龄老年人的无痛技术不再是禁忌。高龄老年人实施无痛肠镜,应尽可能维持呼吸循环稳定,减少不良反应,合适的麻醉深度和用药量是关键。高龄老人器官功能减退,对麻药敏感,少量药物就能产生较强的麻醉效果,因此麻醉中更不易掌握麻醉深度和麻醉用药量,更易发生呼吸和循环抑制。如何控制输药速度和麻醉深度,减轻丙泊酚对老年人的不良反应,对麻醉医生提出了严格的要求。靶控输注和脑电双频指数在麻醉中得到了广泛运用,已有不少研究报导在无痛肠镜中使用靶控输注丙泊酚或单纯使用BIS监测,减少了不良反应,取得了良好的疗效,可以减少20%~30%的用药量[7-9]。但单纯使用其中一种方法并不能有效的为精确用药和控制麻醉深度提供了良好的指标,两者结合使用互取长处,在血药浓度和麻醉深度之间找到了平衡点,也就能使麻醉的副作用减到最轻。BIS数值在0~100之间,低于70,患者就失去意识。一般认为脑电双频指数浅度催眠BIS在60~70之间,常规麻醉BIS在40~60之间[10-11],已有学者研究认为高龄老年人无痛肠镜麻醉深度在浅度催眠即可[12]。本研究设定高龄无痛肠镜麻醉深度BIS为60~70和50~60两个范围,即浅度催眠和常规麻醉深度。由上数据可得出,高龄老年人在常规麻醉深度下进行无痛肠镜已明显偏深,血压,氧饱和度心率波动明显,并有一定比例的功能认知障碍,而在浅度催眠状态下高龄无痛肠镜患者血流动力较稳定,呼吸未受明显抑制,体动发生较少,清醒后认知功能无明显影响,即满足了麻醉要求,减少了丙泊酚的使用量,又使患者的安全得到了保证,扩大了老年人无痛肠镜的年龄范围。
综上所述,脑电双频指数指导靶控输注丙泊酚在高龄老年人无痛肠镜检查中能比较完美的把血药浓度和麻醉深度结合在一起,减少了丙泊酚的药量,提高了患者的安全,更加明确了高龄老年人无痛肠镜的麻醉深度在浅度催眠BIS60~70最为适宜。
