不同穿刺方法对维持性血液透析患者自体动静脉内瘘影响的研究
2020-03-20朱美娟林亚妹郑月秋周雨婷
朱美娟, 林亚妹, 肖 蕾, 郑月秋, 周雨婷
(海南医学院第一附属医院 血液净化科, 海南 海口, 570102)
维持性血液透析已成为终末期肾脏病患者替代治疗首选且最主要的方法,而建立长期、稳定、通畅的血管通路则是维持性血液透析治疗顺利进行的保证[1-2]。自体动静脉内瘘是维持性血液透析患者最理想的永久性血管通路,具有安全、血流量充分、感染风险低等优点[3-4],其使用寿命与多种因素有关,其中不适当的穿刺方法易形成血管瘤、内瘘狭窄等并发症而缩短使用寿命[5]。MHD患者每周透析2~3次,每次进行动静脉穿刺2针,内瘘血管反复穿刺,不可避免地会造成穿刺点皮肤瘢痕形成、假性动脉瘤、皮下血肿及内瘘 狭窄等并发症的发生[6]。处理不及时或不恰当会直接导致动静脉内瘘的废用,需要重建血管通路。近年来,动静脉内瘘穿刺技术从消毒、穿刺方法、穿刺角度、穿刺方向等方面均取得了进展。随着血液净化技术的不断发展,透析患者的生存期延长,如何减少内瘘使用过程中的并发症,提高血液透析患者的使用寿命是临床医护人员关注的重点。因此,如何规划好穿刺部位和穿刺方法,进行定期监测和早期干预,减少并发症发生显得尤其重要。本研究对比了3种不同穿刺方法对维持性血液透析患者自体动静脉内瘘的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年12月—2018年11月在海南医学院第一附属医院血液净化科接受维持性血液透析的120例终末期肾病患者为研究对象。纳入标准:①年龄>18岁,意识清楚;②动静脉内瘘瘘口直径≥5cm,透析时血流量>200 mL/min,使用端侧吻合的动静脉内瘘,内瘘使用年限在3个月以上血液透析患者;③每周规律透析>2次、可以正常交流且能配合研究者。排除标准:①沟通交流有障碍、意识障碍不能配合的患者;②有严重的心血管疾病、合并恶性肿瘤患者;③动静脉内瘘出现狭窄、感染、动脉瘤等并发症患者;④经研究者解释后拒绝合作者。
根据随机数字表法将患者分3组,向心组:男22例,女18例;年龄35~69岁,平均(56.90±9.70)岁。交替组:男19例,女21例;年龄38~73岁,平均(56.30±13.55)岁。离心组:男17例,女23例;年龄41~68岁,平均(53.50±11.45)岁。3组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05)。研究对象均了解本研究目的和方法,签署知情同意书。
1.2 方法
1.2.1 透析方法: 所有患者采用17号内瘘穿刺针,FX60透析器,碳酸氢盐透析液,透析液流量500 mL/min,血流量200~250 mL/min,透析时间4 h。向心组采用动静脉内瘘向心穿刺,交替组动静脉内瘘向心与离心交替穿刺,离心组采用动静脉内瘘离心穿刺。观察时间1年。
1.2.2 动静脉内瘘穿刺方法: ①向心穿刺:动脉穿刺点距离吻合口至少3 cm以上,距离静脉穿刺点5 cm以上,穿刺方向为向心方向。选择多个穿刺点,沿着内瘘血管走向阶梯式穿刺,每个穿刺点相距约1 cm。静脉穿刺点选择动脉穿刺点以外的其他较明显的静脉,如正中静脉或贵要静脉,所有患者静脉端均为向心方向穿刺。②离心穿刺:同向心穿刺,动脉穿刺点距离吻合口至少3 cm以上,距离静脉穿刺点5 cm以上,穿刺方向为离心方向。穿刺点规划方法同向心穿刺,静脉穿刺点均为向心方向穿刺。③向心与离心交替穿刺:制定穿刺计划表,透析当日为动脉穿刺选用向心方向穿刺,则下一次透析时穿刺将采用离心方向。同样采用阶梯式方法,静脉穿刺均为向心方向穿刺,反复交替进行,并在计划表中记录。
1.3 观察指标
研究开始前每位患者动静脉内瘘进行多普勒B超检查,记录血管内径,血流量。抽血检查肌酐、尿素氮值,每3个月复查1次。记录研究期间120例患者动静脉内瘘发生闭塞、狭窄例数。 采用彩色多普勒超声监测3组患者内瘘瘘口内径、内瘘血流量情况,并进行分析。监测3组患者透析前后肌酐(Scr)、尿素氮(BN)水平,计算尿素下降率(URR)和尿素清除指数(Kt/V),分析3组患者透析充分性(Kt/V>1.2,URR>65.0%),进行透析效果评价比较。
1.4 统计学方法
2 结果
3组动静脉内瘘血流量和透析充分性指标(URR>65.0%、Kt/V>1.2)比较,差异无统计学意义(P>0.05)。见表1。向心组发生1(2.50%)例内瘘闭塞、8(20.00%)例内瘘狭窄和1(2.50%)例动脉瘤;交替组发生2(5.00%)例内瘘狭窄和2(5.00%)例动脉瘤;向心组发生6(15.00%)例内瘘闭塞、1(2.50%)例内瘘狭窄和10(25.00%)例动脉瘤。
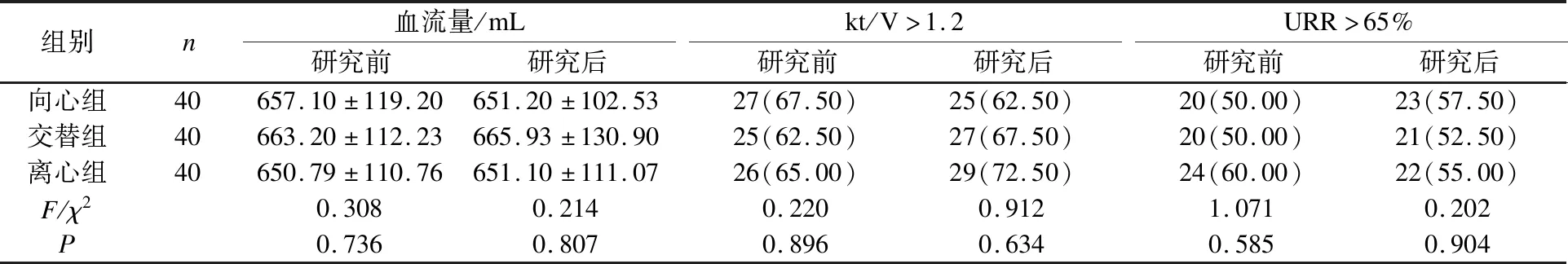
表1 3组患者动静脉血流量和析充分性指标比较
3 讨论
本研究对比了3种不同穿刺方法对维持性血液透析患者自体动静脉内瘘的影响,结果显示,3组动静脉内瘘血流量和透析充分性指标(URR>65.0%、Kt/V>1.2)比较,差异无统计学意义(P>0.05),提示穿刺方法的选择对患者内瘘血流量及透析充分性并无影响。从动静脉内瘘并发症的发生情况来看,向心组发生1(2.50%)例内瘘闭塞、8(20.00%)例内瘘狭窄和1(2.50%)例动脉瘤;交替组发生2(5.00%)例内瘘狭窄和2(5.00%)例动脉瘤;向心组发生6(15.00%)例内瘘闭塞、1(2.50%)例内瘘狭窄和10(25.00%)例动脉瘤。向心组内瘘狭窄发生率明显高于其他2组。李家莲等[7]研究认为向心穿刺法可能会增加内瘘狭窄发生率,并对内瘘瘘口内径3~5 cm和>5 cm的患者进行了区分。本研究排除了内瘘瘘口直径未达到动静脉内瘘成熟标准[8]患者,狭窄发生率与李家莲等研究结果基本一致。动静脉内瘘向心方向穿刺时针尖方向与血流一致,透析过程中由于血泵流速作用形成的冲击力和吸引力相对较小,血管瘤形成风险明显降低[9]。采用离心方向穿刺,由于血泵流速作用,导致血管内血流方向针尖斜面形成冲击力和吸引力,易造成血管壁受损和血栓形成。另一方面,由于受损的血管壁逐渐膨胀扩大,内瘘血管扩张局限在穿刺点与瘘口之间,易形成动脉瘤,增加内瘘狭窄、闭塞的发生风险[10]。本研究结果显示,离心组内瘘闭塞、血管瘤发生率也高于其他2组,提示自体动静脉内瘘向心与离心交替穿刺能保护患者动静脉内瘘的功能,减少内瘘的并发症,延长内瘘的使用寿命。此外,及时发现、及早干预、及早治疗是维护内瘘功能的关键因素,医护人员应做好血管通路的日常维护与监测,包括物理检查、特殊设备等,积极预防动静脉内瘘并发症。
综上所述,相比动静脉内瘘动脉端向心或离心穿刺,两种方法交替穿刺能减少动静脉内瘘并发症发生率,延长动静脉内瘘使用寿命。临床工作中护理人员应不断探索,提升穿刺技术,完善血管通路的管理体制,进一步提高患者生活质量。因本研究为单中心小样本研究,部分结果缺乏统计学意义探讨,今后可进一步进行多中心大样本验证。
利益冲突声明:作者声明本文无利益冲突。
