颈椎桥型锁定融合器在颈椎前路减压融合术中的应用
2020-03-13陈丹华葛许锋成红兵马烽烽
陈丹华, 葛许锋, 成红兵, 卢 荣, 马烽烽
(江苏省南通瑞慈医院 扬州大学第四临床医学院 骨科, 江苏 南通, 226010)
颈椎病是骨科常见的脊柱退行性疾病, Cloward于1958年首次运用颈椎前路减压融合内固定术(ACDF)治疗脊髓型颈椎病[1], 此后该方法成为前路治疗颈椎间盘突出的标准手术方式。传统的ACDF手术方式为前路颈椎间盘摘除椎间融合器植骨融合钢板内固定术,可取得良好的疗效,但术后也会出现一些并发症,如相邻椎间盘加速退变,钛板、螺钉的松动、断裂或位置不佳,术后发生吞咽异物感、食道瘘等,以及与颈椎前路高切迹钢板内固定物相关的并发症[2]。颈椎桥型锁定融合器(ROI-C)为法国LDR公司生产的零切迹、自稳型桥型锁定融合器,本研究回顾性分析了25例采用ROI-C行前路颈椎减压内固定术患者的疗效,现报告如下。
1 资料与方法
1.1 一般资料
2016年1月—2018年12月本科对25例患者(共32个间隙)开展ROI-C前路颈椎减压内固定术,其中男14例、女11例,年龄34~70岁,平均(59.92±7.20)岁,疾病类型为脊髓型颈椎病15例、神经根型颈椎病10例,病变节段为单间隙19例、双间隙5例、三间隙1例,病变间隙为C3/4者6个、C4/5者8个、C5/6者11个、C6/7者7个。患者术前完善检查,包括核磁共振、CT及X光片。脊髓型颈椎患者表现为不同程度的肢体肌力下降,行走不稳、踩棉花感,病理征阳性等。神经根型颈椎患者表现为单侧肢体的肌力感觉障碍。本组患者均为正规保守治疗无效,有明确手术指征,排除手术禁忌者。患者的颈脊髓神经致压物均位于前方,包括突出的椎间盘组织、增生的骨赘。
1.2 手术方法
患者接受全身麻醉,取平卧位,头后仰固定,肩部垫高,颈部垫实,右侧颈横纹处切口,切开4 cm左右,切开皮下组织、颈阔肌。颈阔肌下钝性分离至胸锁乳突肌内侧,分离颈动脉血管鞘及内脏鞘,用小纱布球分离椎体前缘软组织,定位针插入椎体后透视确定椎体及椎间隙。分离止血椎体双侧颈长肌,使椎体前缘暴露约1.6 cm宽。矩形切开目标椎间盘纤维环,咬除目标椎间盘上下缘椎体骨赘。于远离目标椎间盘终板椎体上拧入caspar撑开器固定针,撑开caspar撑开器。取刮勺刮除椎间盘组织,神经剥离子带钩端钩出后纵韧带并切断, 1~2 mm椎板咬骨钳咬除后纵韧带及椎体后缘骨赘,充分减压至双侧钩椎关节。用剥离子探查椎管减压情况,满意后取明胶海绵止血。刮除上下椎体终板,试模置于椎间隙确定融合器大小。取合适的融合器植骨后击入椎间隙,击入上下固定片。C臂机透视确认融合器及固定片位置,冲洗、止血,切口内置负压引流管接负压球,逐层缝合伤口,术毕。术中于减压时应用甲强龙500 mg快速滴入,给予质子泵抑制剂静推1次。
1.3 术后处理
术后常规应用1次抗生素; 甘露醇250 mL, 2次/d, 用6 d; 甲强龙40 mg, 2次/d, 用3 d后改为甲强龙20 mg, 2次/d。注意观察引流情况,引流管一般于48 h后拔除,但若每天引流超过50 mL, 则建议延迟拔管; 如每天引流量过少,也要注意是否有引流不畅的情况发生。患者术后第2天即可带颈托下地。
1.4 观察指标
1.4.1 随访情况: 患者术后于拔除引流管后拍颈椎正侧位片,术后1、3、6个月随访拍片。测量并记录患者术前和术后1、3、6个月的椎间隙高度、日本骨科学会(JOA)评分[3]、视觉模拟评分法(VAS)评分[4]。
1.4.2 手术情况: 记录患者手术时间、术中出血量和术后并发症发生情况,如神经血管损伤、气管食管损伤等。询问有无吞咽困难、声音嘶哑等[5]。
1.4.3 疗效评价: ① JOA评分,根据评分表对四肢运动、感觉功能、躯干感觉功能和膀胱功能4个方面进行评定,对比术前、术后的评分以评定手术效果。② VAS评分,根据评分表对术前、术后的疼痛强度进行测定。③ 椎间隙高度,分别测定病变间隙术前、术后上位椎体下缘前后连线中点与下位椎体上缘连线中点之间的距离。
1.5 统计学分析
2 结 果
2.1 手术与随访结果
本组患者手术均顺利完成,平均手术时间(78.40±52.34) min, 手术出血量(86.00±22.73) mL, 未出现食管、气管、血管、脊髓等损伤和气胸。患者术后未出现声音嘶哑、饮水咳呛及呼吸困难等症状,术后切口均为甲级愈合。所有患者于术后5~7 d出院,随访时间均超过6个月。末次随访时,患者融合器均在位,无插片断裂、融合器下沉、退出等现象。
2.2 手术前后JOA、VAS评分和椎间隙高度比较
术后各时点,患者的JOA评分均高于术前,VAS评分均低于术前,椎间隙高度均高于术前,差异有统计学意义(P<0.05); 患者术后各时点的JOA评分、VAS评分及椎间隙高度比较,差异无统计学意义(P>0.05)。见表1。
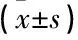
表1 25例患者(32个间隙)不同时点VAS、JOA评分和椎间隙高度比较
VAS: 视觉模拟评分法; JOA: 日本骨科学会。与术前比较, *P<0.05。
3 讨 论
ACDF是治疗神经根型及脊髓型颈椎病的一种经典有效的手术方法,能直接从前方彻底有效地解除脊髓前方压迫,即时恢复颈椎椎间隙高度及生理前凸,同时颈椎也能获得即刻稳定性[6]。ACDF手术疗效的关键是椎间的融合,所有的固定都是为了能使椎间植骨尽快融合。随着骨科技术水平的发展,椎间融合方法从植骨块、钛笼、钛合金融合器等逐渐发展至目前普遍采用的聚醚醚酮(PEEK)材料融合器[7], 固定方法也从单纯外固定发展至目前的内固定即钛板固定。钛板的应用提高了椎间融合率,可更好地维持颈椎生理曲度,避免假关节的发生。近年来,随着制作工艺及材料科学的发展,钛板的制作较以往越来越科学、精致。但钛板有其先天劣势: ① 钛板凸出于椎体前缘,可造成患者异物感,严重者会出现吞咽困难。② 钛板坚强的固定会造成应力遮挡,导致邻近椎间隙的加速退变[8]。③ 有螺钉松动、退钉风险。④ 安装钛板时,相对的椎体前缘剥离范围较大,创伤较大。法国LDR公司生产的ROI-C能很好地解决上述问题[9], 其零切迹设计避免了对食管等邻近组织的骚扰刺激,本组患者术后随访显示均未发生异物感、吞咽困难等症状。在安装时,由于其特殊的固定植入方式, ROI-C相较于传统ACDF固定方式,对于术区周围软组织剥离要求小,创伤和刺激均比钛板植入时小,从而对气管、食管的牵拉也较小。本组患者平均手术时间为(78.40±52.34) min, 平均出血量为(86.00±22.73) mL, 均少于传统ACDF手术患者。
ROI-C手术应注意以下事项: ① 因采取椎间隙手术,术区视野小,操作空间小,且要求行潜行减压,故术者必须掌握传统ACDF的手术技巧,对局部解剖有足够了解。② 对椎间隙要减压充分,潜行咬除椎体后缘骨赘,对椎间隙上下缘椎板应处理得当,既要刮除软骨终板,又不能完全去除骨性终板,以免出现融合器下沉。③ ROI-C上缘设计为生理性弧形接触面,与椎间隙上一椎体下缘有良好接触面,术者应仔细选择合适的融合器,术中用试模测量,并用X线透视确认。④ 击入插片时,先击入向尾侧的插片,再击入向头侧的插片; 如需融合多个间隙,先置入尾侧间隙的融合器,依次向头侧间隙置入融合器。⑤ ROI-C适用于脊髓型、神经根型颈椎病,这些颈椎病的脊髓致压物均来自脊髓前方,手术能即刻解除压迫,达到即刻稳定。但ROI-C对于多节段颈椎管狭窄、连续性后纵韧带固化等颈椎病并不适宜。
融合器沉降是ACDF手术不可回避的一个问题, Park等[10]回顾性分析了77例ACDF患者的资料,发现中远期融合器沉降率达33.77%(26/77)。本研究对照分析了患者术前与术后1、3、6个月的椎间隙高度,发现术后3个时点测定的椎间隙高度均比术前显著更高(P<0.05), 但术后各时点测定的椎间隙高度比较,差异无统计学意义(P>0.05)。有3个椎间隙在术后6个月时椎间隙高度较术后缩小大于3 mm, 或以下沉大于3 mm表示融合器沉降,则本组融合器沉降率为9.38%(3/32), 远低于传统ACDF病例的融合器沉降率。融合器沉降率与融合器的选择、术中终板的处理、患者颈椎生理曲度大小、融合间隙的多少及患者年龄及本身骨质情况都有很大关系[11], 本研究并未对上述数据进行采集分析,且样本量不大,故还有待收集更多的样本开展多中心、长期随访研究进一步深入探讨。此外,戎玉罗等[12]研究发现,相对于传统钛板,应用ROI-C的患者邻椎病发生率大大降低。
综上所述, ROI-C是一种比较理想的颈椎椎间融合器,相较传统钛板固定ACDF有着操作简单、创伤小、术后并发症少等优点,同时能有效恢复椎间隙高度,重建颈椎生理曲度及稳定性,有望替代传统钛板应用于ACDF中[13]。
