PCV-VG联合PEEP对胸腔镜下行肺癌根治术患者的肺保护作用
2020-03-02高蓉卞清明
高蓉,卞清明
(江苏省肿瘤医院麻醉科,江苏 南京 210009)
单肺通气是胸腔镜下肺癌根治术中最常使用的通气技术,但其发生低氧血症的概率较高。为预防低氧血症,麻醉医师在单肺通气期间多采用常规通气模式(容量控制通气模式、较大潮气量、高吸入氧浓度),但该通气模式可能通过多重机制诱发肺组织的氧化应激及炎症反应,乃至急性肺损伤[1-2]。压力控制通气模式可降低单肺通气期间气道峰压,减轻因气道峰压过高导致肺损伤的风险,但其仍有通气量不足的潜在风险[3-5]。压力控制容量保证通气模式(pressure controlled ventilation-volume guaranteed, PCV-VG)是一种新型的智能通气模式,采用递减气流方式,通过持续监测肺顺应性和气道阻力,自动调整气道压力并保证预设的潮气量,能改善呼吸力学且能预防通气不足[6-7],但能否有效改善氧合尚存争议。本研究将PCV-VG联合呼气末正压(positive end-expiratory pressure, PEEP)用于胸腔镜下肺癌根治术中,观察其对患者血流动力学、呼吸力学及氧合的影响。
1 资料与方法
1.1 一般资料
选择ASA分级 Ⅰ或Ⅱ级,年龄40~67岁,体质量指数 18.5~27,择期行胸腔镜下肺癌根治术的患者40例。所有患者术前肺功能检查正常,无严重高血压及心肺肝肾功能不全。排除标准:有哮喘、肺气肿病史;术前2周内急性上呼吸道感染;术前接受放疗和化疗;术中SpO2< 90%或者 PaO2≤60 mmHg;术中反复应用血管活性药物;单肺通气时间>4 h。采用随机数字表法均分为常规组和联合组,每组20例。两组患者性别、年龄、身高、体质量指数、ASA分级差异均无统计学意义(P均>0.05)。本研究获医院伦理委员会审批,所有患者或家属均签署知情同意书。
1.2 麻醉方法
患者入室后监测心电图、SpO2,局麻下桡动脉穿刺置管持续监测动脉血压,并行右颈内静脉穿刺置管建立静脉通道。麻醉诱导:咪达唑仑0.06~0.08 mg/kg、丙泊酚1~1.5 mg/kg、芬太尼3 μg/kg、顺式阿曲库铵0.2 mg/kg,3 min后行左侧双腔支气管导管插管(导管型号:男Fr 37-39,女Fr 35),纤维支气管镜确认导管位置正确后连接麻醉机(Avance CS2, 美国GE公司)行机械通气。呼吸参数:常规组双肺通气及单肺通气期间采用容量控制通气(VCV)模式,VT8 mL/kg,PEEP 0 cmH2O;联合组双肺通气及单肺通气期间采用PCV-VG模式,VT8 mL/kg,并设置PEEP为5 cmH2O。两组FiO2均设为1.0,吸呼比(I ∶E)为1 ∶2,呼吸频率10~14次/ min,维持PETCO2为35~45 mmHg。麻醉维持:手术开始前即刻予以芬太尼3 μg/kg静脉注射,丙泊酚(4~8 mg·kg-1·h-1)、瑞芬太尼(0.15~0.3 μg·kg-1·min-1)、顺式阿曲库铵(0.15~0.2 mg·kg-1·h-1)持续静脉泵注以维持麻醉深度。采用Narcotrend麻醉/脑电意识监测系统监测术中麻醉深度(维持于D2-E1水平)。
1.3 观察指标
监测并记录两组麻醉诱导前(T0)、单肺通气前即刻(T1)、单肺通气 30 min(T2)、单肺通气 60 min(T3)、单肺通气 120 min(T4)、恢复双肺通气30 min(T5)各时间点动脉收缩压(A-SBP)、动脉舒张压(A-DBP)、心率值;记录两组T1~T5时间点气道峰压(airway peak pressure, PPeak)、气道平台压(airway plateau pressure, PPlat)、肺动态顺应性(dynamic compliance, Cdyn);两组均于T1~T5时间点抽取桡动脉血1 mL行血气分析,并依据结果计算氧合指数。
1.4 统计学处理

2 结果
2.1 两组患者术中情况的比较
两组患者手术时间、单肺通气时间、输液量、术中出血量、术中尿量比较,差异均无统计学意义(P均>0.05)。见表1。


组别手术时间(min)单肺通气时间(min)输液量(mL)出血量(mL)尿量(mL)常规组173.0±61.3144.0±63.61 500.0±362.7215.0±232.9259.5±194.4联合组196.5±49.6162.3±57.61 700.0±377.0172.5±128.2315.0±213.4t值1.3330.9521.710-0.7150.860P值0.1910.3470.0950.4790.395
2.2 两组患者术中各时间点相关指标的比较
两组患者之间各时间点A-SBP、A-DBP、心率比较差异均无统计学意义(P均>0.05)。见表2。
与T1时间点相比较,两组T2~T4时间点PPeak、PPlat显著升高(P均<0.05),而Cdyn则显著降低(P均<0.05)。与常规组相比较,联合组T2~T5时间点PPeak、PPlat显著降低(P均<0.05),T1~T5时间点Cdyn则显著增高(P均<0.05)。见表3。
与T1时间点相比较,两组T2~T4时间点PaO2、氧合指数均显著降低,联合组T5时间点PaO2、氧合指数显著增高(P均<0.05)。与常规组相比较,联合组患者T1~T5时间点PaO2、氧合指数均显著增高(P均<0.05),两组患者T1~T5时间点PaCO2比较则差异无统计学意义(P均>0.05)。见表4。


指标组别T0T1T2T3T4T5常规组132.1±20.8109.7±16.6117.9±19.4118.9±18.3133.0±22.9137.8±17.0A-SBP联合组139.4±14.8118.8±21.4123.2±16.4129.4±20.0133.3±13.9136.9±13.4(mmHg)t值1.2171.4180.8811.6530.053-0.174P值0.2320.1650.3850.1080.9580.863常规组67.7±9.565.2±10.469.9±12.070.4±10.779.3±12.077.9±12.1A-DBP联合组70.5±8.366.5±13.074.2±11.475.1±12.977.8±10.378.6±12.2(mmHg)t值0.9510.3251.0821.182-0.3880.765P值0.3490.7470.2870.2450.7000.871常规组80.3±7.772.5±11.777.9±10.277.9±9.478.2±10.378.7±9.7心率联合组77.7±13.771.7±13.276.9±10.578.2±9.777.9±10.579.1±9.7(次/min)t值-0.742-0.203-0.3050.100-0.0910.147P值0.4630.8400.7620.9210.9280.884


指标组别T1T2T3T4T5F值P值常规组16.4±2.924.2±2.2b24.6±2.1b24.6±2.7b18.5±2.2b64.4990.000PPeak联合组15.0±1.821.6±3.0a,b21.1±2.8a,b22.0±3.1a,b15.3±2.4a37.8850.000(cmH2O)t值-1.707-2.823-4.120-2.628-4.094P值0.0980.0080.0000.0130.000常规组14.4±2.922.2±2.2b22.5±2.1b22.8±2.9b16.5±2.2b59.1920.000PPlat联合组13.0±1.819.6±3.0a,b19.2±2.6a,b20.0±3.1a,b13.3±2.4a40.5870.000(cmH2O)t值-1.707-2.823-4.120-2.628-4.094P值0.0980.0080.0000.0130.000常规组43.7±12.028.9±5.3b27.8±3.6b28.1±4.9b42.2±9.422.7090.000Cdyn联合组53.0±10.6a37.1±9.8a,b35.5±13.8a,b35.7±10.7a,b46.1±10.6a,b17.4880.000(mL/cmH2O)t值2.2392.8792.0802.4941.074P值0.0330.0080.0470.0190.292
a:P<0.05,与常规组比较;b:P<0.05,与T1比较
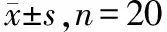

指标组别T1T2T3T4T5F值P值常规组431.0±83.9190.3±94.4b197.5±77.6b259.6±76.1b458.6±50.175.3560.000PaO2联合组456.4±66.4213.5±97.0a,b262.4±82.1a,b317.0±57.1a,b493.2±42.1a,b97.0930.000(mmHg)t值1.0480.7582.5382.6532.332P值0.3020.4540.0150.0120.025常规组33.8±3.434.0±3.133.5±2.834.1±3.334.0±3.20.3660.832PaCO2联合组34.6±3.733.9±5.035.4±3.935.6±3.536.1±3.42.2350.076(mmHg)t值0.637-0.0921.7291.3921.872P值0.5280.9270.0930.1730.072常规组431.0±83.9190.3±94.4b197.5±77.6b259.6±76.1b458.6±50.175.3560.000氧合指数联合组456.4±66.4213.5±97.0a,b262.4±82.1a,b317.0±57.1a,b493.2±42.1a,b97.0930.000(mmHg)t值1.0480.7582.5382.6532.332P值0.3020.4540.0150.0120.025
a:P<0.05,与常规组比较;b:P<0.05,与T1比较
3 讨论
PCV-VG是近年来推广的新型通气模式,兼具PCV和VCV的特点,能在保证预设潮气量的基础上降低气道压力,从而可能减轻单肺通气期间因气道压力过高造成的肺损伤。本研究结果显示,与常规组相比,联合组T2~T5时间点PPeak、PPlat显著降低,而T1~T5时间点Cdyn则显著增高,提示PCV-VG模式下,患者呼吸力学指标显著改善,这与Pu等[6]研究结果相似。Pu等[6]研究还发现,PCV-VG不仅能改善患者呼吸力学参数,而且还能提高机体氧合;但也有研究[7]发现,PCV-VG虽能降低气道压力,但在改善动脉氧合方面与VCV相比并不明显;上述结果存在差异提示有关PCV-VG对机体氧合的影响尚存争议。本研究并未单独设立PCV-VG模式组,以验证PCV-VG对胸腔镜下肺癌根治术患者氧合功能的影响,后续需进一步完善。
鉴于通气侧肺使用PEEP是防治单肺通气期间患者低氧血症,提高氧合的重要手段之一,因此,本研究将PCV-VG和PEEP联合应用于胸腔镜肺癌根治术中,以期二者联合在改善呼吸力学的同时能够显著提高氧合。目前有关最佳PEEP的选择尚难确定。Blank等[8]研究发现,单肺通气期间,在小潮气量通气情况下,采用低PEEP(4.2 cmH2O)并不能有效地稳定肺泡,降低肺泡应力,预防肺不张。Kim等[9]研究发现,与采用5 cmH2O PEEP相比较,单肺通气期间采用10 cmH2O PEEP并不能进一步改善氧合,然而却降低双侧心室功能,尤其是右室功能。因此,本研究选择5 cmH2O PEEP。本研究结果显示,联合组与常规组之间各时间点A-SBP、A-DBP、HR比较差异均无统计学意义,说明PCV-VG联合5 cmH2O PEEP对血流动力学影响轻微。同时联合组各时间点呼吸力学参数显著优于常规组,且各时间点PaO2、氧合指数均显著高于常规组,说明PCV-VG联合 PEEP不仅可以改善呼吸力学,而且还可以增加氧合。由此说明,胸腔镜肺癌根治术中联合PCV-VG和 PEEP可改善呼吸力学参数、降低单肺通气期间低氧血症的发生。
综上所述,PCV-VG联合 PEEP用于胸腔镜下肺癌根治术中能够提供稳定的血流动力学,显著改善呼吸力学,并可以增加机体氧合,具有一定的肺保护作用。
