MYC/BCL2双表达大B细胞淋巴瘤中PD-L1的表达及其临床意义
2020-02-28王平杨文秀周杰冯江龙林超群
王平,杨文秀,周杰,冯江龙,林超群
0 引言
双表达大B细胞淋巴瘤(double-expression large B-cell lymphoma,DEL)临床上以MYC/BCL2双表达最为常见,占弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)的19%~34%[1-2],已有较多研究证实DEL患者临床预后和治疗效果相对较差,且易发展为复发/难治性大B细胞淋巴瘤[3-6]。染色体9p24.2上CD274基因编码的PD-L1是程序性细胞死亡蛋白-1(programmed cell death 1,PD-1)的配体,其相互结合可以介导肿瘤细胞获得免疫逃逸能力[7-8]。研究[9]发现MYC可以结合PD-L1的启动子,促进其表达,从而促进肿瘤的发生发展;具有协同作用的原癌基因MYC、BCL2可能是影响PD-L1蛋白表达的上游基因,三者在淋巴瘤的发病机制中发挥了重要作用[9-11]。本研究收集了一组大B细胞淋巴瘤病例,通过qPCR技术、免疫组织化学双标记和普通免疫组织化学染色法、临床病理资料收集和随访,分析PD-L1表达与DEL的关系及其与患者预后的关系,并探讨PD-L1表达在DEL临床预后评估中的价值。
1 资料与方法
1.1 病例收集
收集贵州医科大学附属医院病理科2010年1月1日至2017年12月31日期间确诊的DLBCL病例,将临床病理资料相对完整、肿瘤组织充足的90例病例纳入实验研究。
1.2 主要试剂
PD-L1单抗购于美国Abcam公司,单克隆一抗Pax5、MYC、BCL2和二抗试剂盒(PV-9001、SAP-9102)、EDTA修复液、AP-Red及DAB试剂盒均购自北京中杉公司;RNA提取试剂盒(FFPE RNA)购自厦门艾德公司;SYBR Green荧光染料(TaKaRa RR820A)、反转录试剂盒(TaKaRa RR47A)、内参均购于美国TaKaRa公司;PD-L1引物购于上海生工公司。
1.3 免疫组织化学染色及分组
采用PV二步法检测MYC、BCL2蛋白表达:MYC、BCL2以扁桃体组织为阳性对照;以PBS(pH7.35)代替一抗作阴性对照;以pH(8.0)的EDTA溶液修复抗原;MYC、BCL2稀释比均为1:200;步骤按PV-9001说明进行。
判读标准:MYC阳性信号位于细胞核,BCL2阳性信号位于细胞质。根据文献[12-14]略作修改,随机选择10个不重复的400倍视野,每个视野随机计数400个肿瘤细胞中阳性细胞所占比例,取10个视野的平均值作为该病例表达率。据文献[1-4,12-14]定义MYC≥40%为高表达,BCL2≥70%为高表达。若MYC、BCL2均高表达定义为MYC/BCL2双表达大B细胞淋巴瘤组(简称DEL组),余下归为non-DEL组。
1.4 免疫组织化学双标记染色检测PD-L1表达
根据试剂盒说明Pax5、PD-L1设置阳性对照为扁桃体组织,阴性对照以TBS(pH7.35)替代一抗,并以TBS作为缓冲液及冲洗液;用间接法进行双标记染色,染色步骤简述如下:4 μm厚石蜡切片,脱蜡、水洗、EDTA(pH9.0)进行修复抗原,消除内源性过氧化物酶后血清封闭,先进行Pax5鼠抗人单克隆抗体染色(1:300稀释),按(SAP-9102)试剂盒说明进行Pax5标记(AP-Red显色),再次EDTA(pH8.0)修复后,按Pax5染色的相同步骤进行PD-L1兔抗人单克隆抗体(1:250稀释)标记,DAB显色,透明封片后进行观察和图像分析。
判读方法:Pax5以细胞核出现红色或浅红色颗粒为阳性表达;PD-L1以细胞质或细胞膜形成黄色或棕黄色颗粒为阳性表达。参照文献[15-16]分析:同MYC、BCL2一样统计肿瘤细胞PD-L1表达率(10个高倍视野平均值),定义肿瘤细胞双标记阳性细胞≥30%(细胞质或膜着黄色、核着红色)为肿瘤细胞PD-L1阳性(PD-L1+);在PD-L1阴性的病例中,若肿瘤微环境细胞(主要为肿瘤组织浸润T细胞tumorinfiltrating lymphocytes,TILs)PD-L1表达率≥20%,定义为微环境PD-L1阳性[15],即mPD-L1+。
1.5 RNA提取、反转录、qPCR方法
RNA的提取、检测及反转录:取8 μm组织进行脱蜡、去除二甲苯、蛋白酶消化至清亮后,按RNA提取试剂盒说明进行RNA提取,最后以50 μl的DEPC水溶解RNA,核酸定量仪检测RNA浓度及纯度,取OD值(A260/A280)在1.8到2.0的RNA样本进行实验,按TaKaRa RR47A试剂说明于冰上进行去除基因组DNA(42℃ 2 min),于冰上配置反转录体系后进行反转录(37℃ 30 min,再加热至85℃ 5 s),缓慢冷却后于-80℃冰箱保存。
qPCR:使用两步法检测DEL组与non-DEL组PD-L1的mRNA,据TaKaRa RR820A试剂盒说明,取cDNA样本于冰上配置SYBR Green RT-qPCR反应体系,PD-L1引物:上游:5’-CTATGGTGGTGCCGACTACA-3’,下游:5’-TGCTTGTCCAGATGACTTCG-3’,每个样本设置3个复孔,先配置总反应体系,再分装3个复孔;用β-actin(上游:5’-TAGTTGCGTTACA CCCTTTCTTG-3’,下游:5’-TCACCCTTCACCGTTCCAAGTTT-3’)作为内参,于Bio-Rad CFX connect荧光定量PCR仪上进行反应(反应条件:预变性95℃ 30 s,变性95℃ 5 s,退火/延伸为60℃ 30 s,50个循环),以 2-ΔΔCt值为mRNA相对表达量,ΔCt=Ct目的基因-Ct内参基因,ΔΔCt=ΔCt样本-ΔCt组内最低值。
1.6 随访方法
采取电话或走访方式,以首次确诊时间为开始时间,随访患者首次确诊以后的治疗、健康、复发及生存等情况;每隔3月随访1次(出现死亡或失访时结束该例患者随访),长期存活患者随访截至2018年12月31日。
1.7 统计学方法
用SPSS 17.0软件对数据整理分析;mRNA相对表达量在各组间比较采用t检验,正态分布用()表示,偏态分布数据经(lg10)转化为正态分布,并用(10lgx±10lgS)表示。计数资料统计采用χ2检验或Fisher精确检验;生存分析采用Kaplan-Meier曲线表示。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
DLBCL90例,HE染色见图1。男47例,女43例;年龄17~82岁(中位年龄58.5);根据免疫组织化学染色结果分组,28例为DEL,62例为non-DEL,见图2。据1993年NHL国际预后指数IPI评分:0~2分49例,3~5分41例;临床分期:Ⅰ+Ⅱ期54例,Ⅲ+Ⅳ期36例。
2.2 DEL组与non-DEL组PD-L1蛋白表达情况比较
90例DLBCL肿瘤细胞和微环境中PD-L1阳性分别为22例(24.44%)和26例(28.89%),见图3。DEL组肿瘤细胞和微环境中PD-L1阳性表达率分别为50.00%和32.14%,non-DEL组分别为12.90%和27.42%。肿瘤细胞和微环境PD-L1蛋白表达在DEL组与non-DEL组间比较,差异均有统计学意义(均P<0.05),见表1。
图1 DLBCL的HE染色结果 (HE ×400)Figure 1 Hematoxylin-eosin staining results of diffuse large B-cell lymphoma (DLBCL) patients (HE ×400)
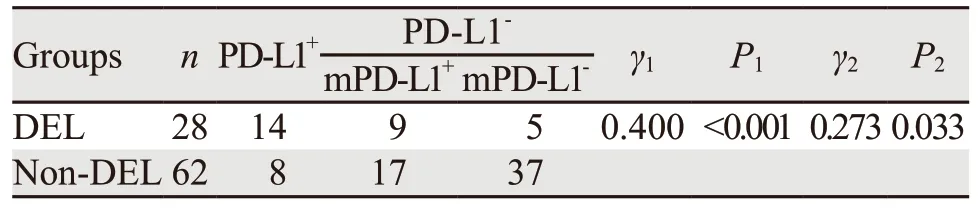
表1 DEL组与non-DEL组PD-L1蛋白表达的比较Table 1 Comparison of PD-L1 protein expression between DEL and non-DEL groups
2.3 DEL组与non-DEL组间PD-L1 mRNA相对表达量比较
qPCR检测结果显示DEL组(0.9862±0.49853)与non-DEL组(0.7175±0.29265)PD-L1 mRNA相对表达量比较,差异有统计学意义(95%CI:0.06325~0.47419,t=2.653,P=0.012)。
2.4 DEL组中PD-L1表达与临床病理特征的关系
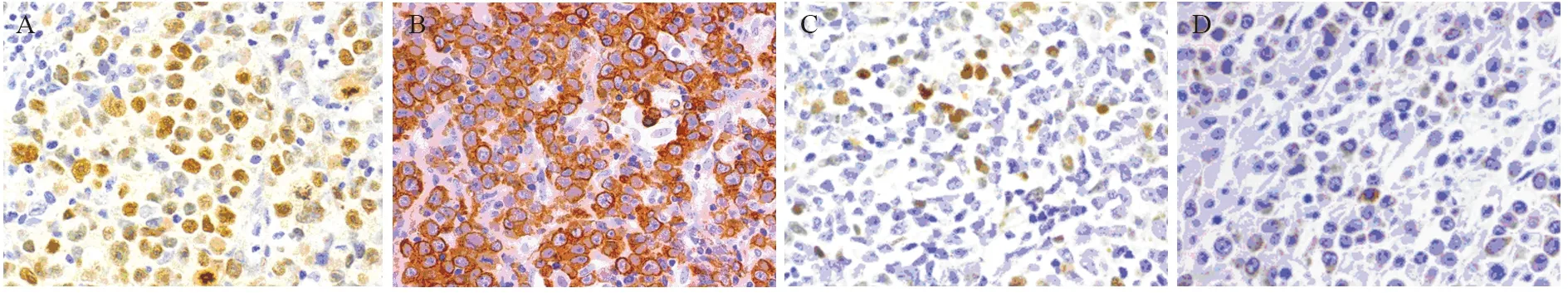
图2 DLBCL免疫组织化学染色结果 (PV ×400)Figure 2 Immunohistochemical results of DLBCL (PV ×400)
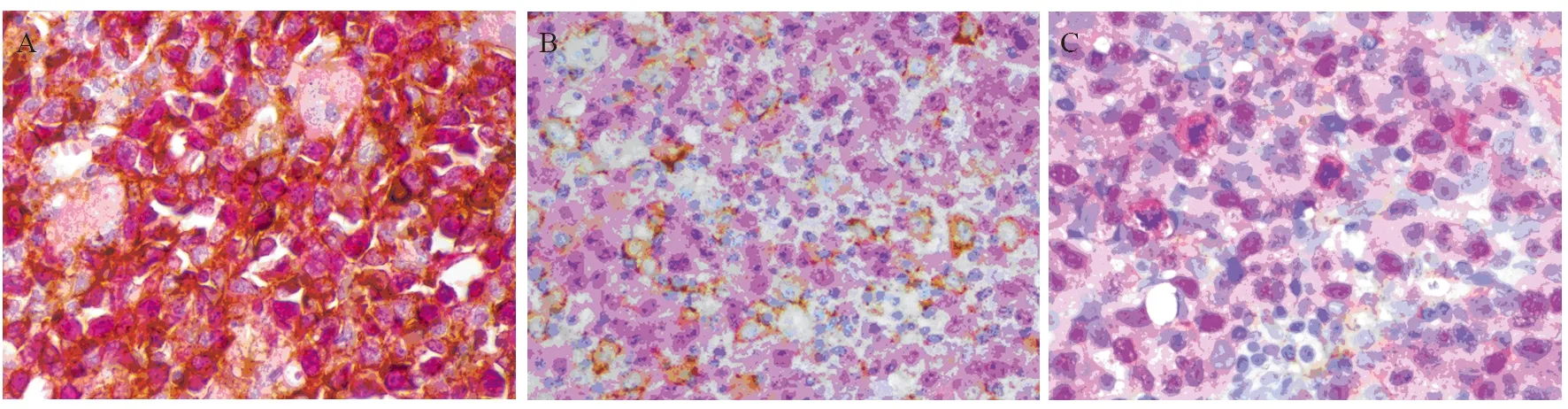
图3 DLBCL中肿瘤细胞和微环境细胞PD-L1的表达 (PV ×400)Figure 3 PD-L1 expression in tumor cells and microenvironment cells of DLBCL (PV ×400)
DEL组中,25例检查血清乳酸脱氢酶(LDH)其中13例PD-L1+,8例mPD-L1+,4例mPD-L1-;24例检查β2微球蛋白(β2-MG),其中14例PD-L1+,7例mPD-L1+,3例mPD-L1-,IPI评分0~2分组、3~5分组均为14例,Ⅰ+Ⅱ期、Ⅲ+Ⅳ期分别为15例、13例;PD-L1+与性别、年龄、Ann Arbor分期、LDH、β2-MG无相关性,但与IPI评分和B症状的出现显著相关(P值分别为0.007、0.021);mPD-L1+与上述临床病理特征均无相关性(均P>0.05),见表2。
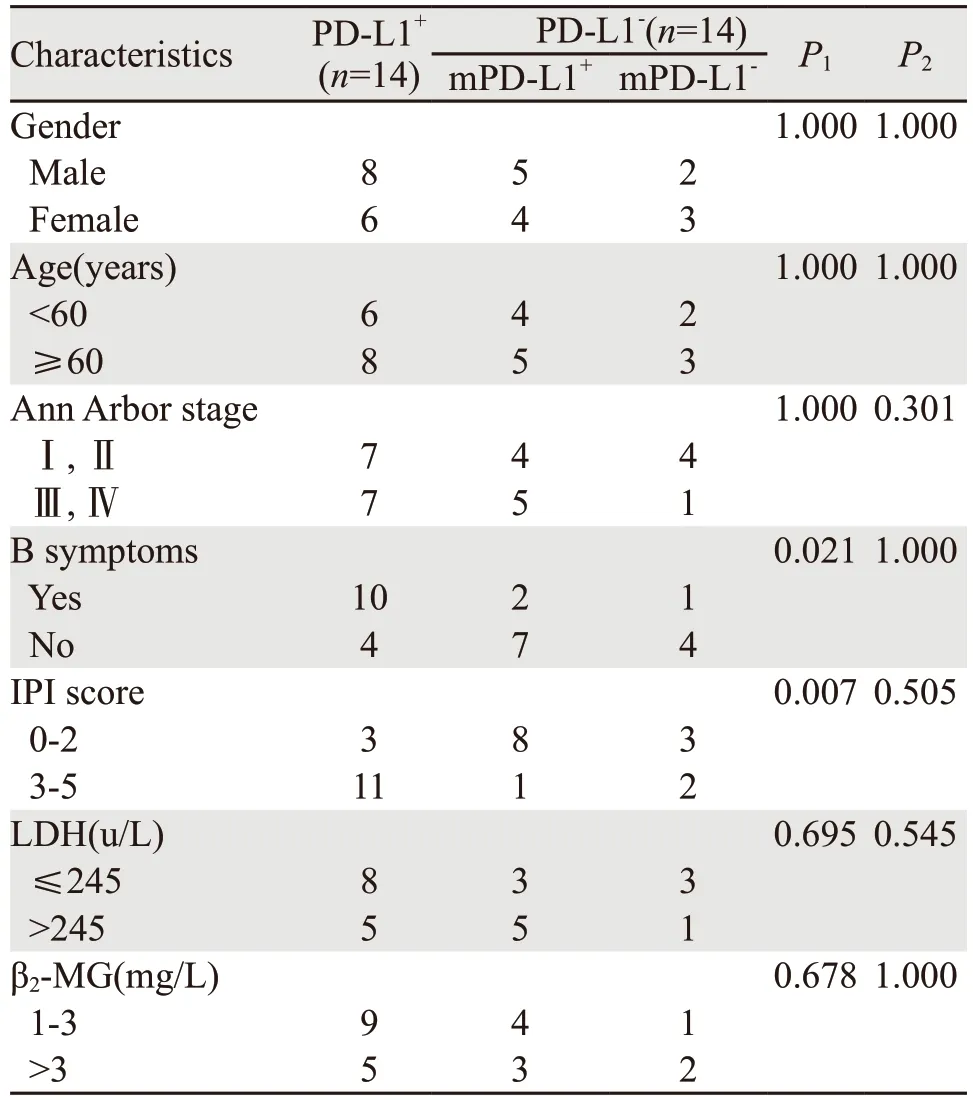
表2 DEL组肿瘤细胞和微环境中PD-L1表达与临床病理特征的关系Table 2 Relation between PD-L1+,mPD-L1+ and clinicopathological characteristics of DEL patients
2.5 DEL患者预后及PD-L1蛋白表达生存分析
DEL组中,生存8例,死亡14例,失访6例,其中复发9例;中位生存时间29月。20例接受R-CHOP治疗,其余不详;Kaplan-Meier生存分析显示PD-L1+组患者总体生存时间(OS)明显短于PD-L1-组(P=0.005),见图4;mPD-L1+组患者OS明显短于mPD-L1-组(P=0.001),见图5。
3 讨论
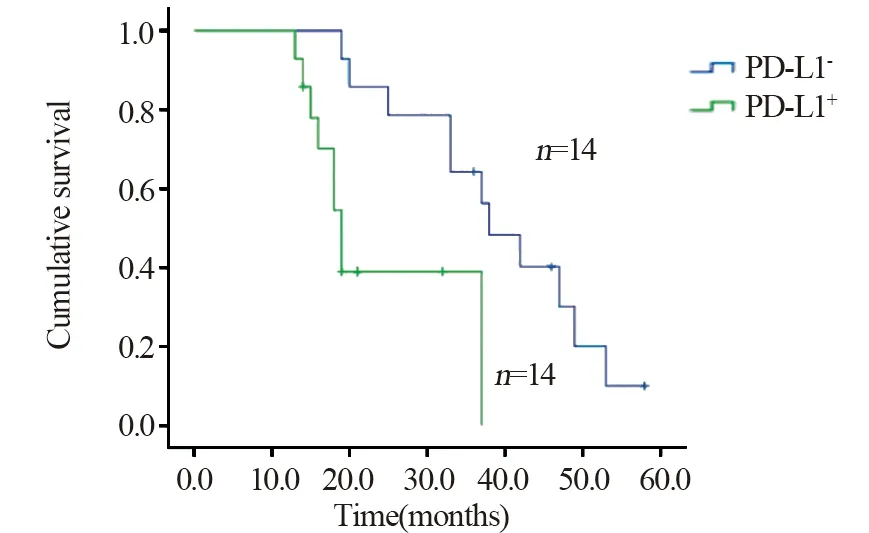
图4 DEL组中PD-L1+与PD-L1-患者的生存曲线比较(P=0.005)Figure 4 Survival curves of DEL patients with PD-L1+ and PD-L1- (P=0.005)
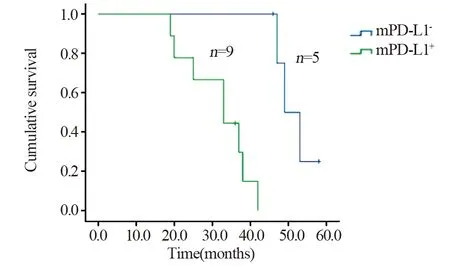
图5 DEL组中mPD-L1+与mPD-L1-患者的生存曲线比较(P=0.001)Figure 5 Survival curves of DEL patients with mPD-L1+and mPD-L1- (P=0.001)
尽管淋巴瘤的WHO分类还未将DEL单独列出,但这类淋巴瘤和“双打击淋巴瘤”相类似,在临床上具有独特的临床特点。多项研究[1-4,12-14]表明这类共表达淋巴瘤的IPI评分和肿瘤细胞增殖指数高,常有多个结外部位累及,患者在接受标准的R-CHOP免疫化疗方案治疗后复发率高,且5年生存率也较低。因此,发现这类DEL的理想预后评估因素和有效的治疗靶点有着重要意义。
PD-L1表达与T淋巴细胞的凋亡及活化有关,其上调表达通过与浸润T细胞表面受体PD1的结合诱导效应T细胞凋亡、抑制T细胞活化,从而产生肿瘤生长的微环境,介导肿瘤细胞的免疫逃逸[6-7]。PD-L1表达对大B细胞淋巴瘤影响的研究多集中在部位特点和细胞来源特点等方面。Kiyasu研究小组[15]统计1 235例临床样本,发现肿瘤细胞表达PD-L1在DLBCL中阳性率为11%,微环境细胞PD-L1阳性表达率为15.3%,PD-L1及mPD-L1的表达与GCB样DLBCL和EB病毒阳性的大B细胞淋巴瘤病例显著相关,且PD-L1+的患者总生存期(OS)低于PD-L1-的DLBCL患者。Liu等[16]检测92例原发肠道的弥漫大B细胞淋巴瘤样本中PD-L1的表达,结果与Kiyasu研究小组的结果相似,但微环境中PD-L1的阳性率相对较高。本研究发现PD-L1、mPD-L1在90例大B细胞淋巴瘤中的阳性表达率分别为24.44%和28.89%,与Liu 等的研究报道相近。
有研究报道[17]DLBCL患者如果伴有PD-L1的DNA扩增、mRNA上调及蛋白高表达,其生存预后均不理想,且PD-L1蛋白表达并不完全由基因调控,可能还受肿瘤环境中的其他因素影响。Casey 团队[9]发现MYC可以与PD-L1启动子结合,直接调控PD-L1表达,沉默MYC后PD-L1蛋白表达明显下降;Rossille研究结果[18]表明,在BCL2阳性侵袭性弥漫性大B细胞淋巴瘤患者中,血清PD-L1高表达水平患者的总体生存期(OS)明显短于血清PD-L1低表达水平患者。本研究发现在MYC/BCL2共表达淋巴瘤中PD-L1、mPD-L1的阳性表达率明显高于非共表达大B细胞淋巴瘤,且在该类淋巴瘤中PD-L1 mRNA相对表达量明显上调。既往报道和我们的结果都提示PD-L1与MYC/BCL2蛋白表达可能存在某种关联,它们之间可能存在一些信号转导通路的“串话”。具体机制有待于进一步深入的分子、基因等方面研究探讨。
本研究统计DEL患者临床相关数据提示在DEL中PD-L1蛋白表达与高IPI评分和B症状的出现有关;此外,通过对28例DEL患者生存随访资料统计分析发现,DEL患者中PD-L1无论在肿瘤细胞表达还是在肿瘤微环境细胞中的表达,患者OS均显著低于阴性组;这些结果都提示,PD-L1蛋白的上调表达与DEL患者不良预后相关。
作为一项回顾性的研究,本实验存在一定的缺陷:首先因受到总样本量收集的限制,纳入研究样本量相对较小,统计结果可能与大样本的研究结果会存在一定误差;其次,本实验部分RNA提取使用的组织为年份较长的石蜡组织,可能提取RNA存在降解,对实验也有一定的影响。因此,还需扩大样本量、使用新鲜离体组织或提高各项检测技术等来验证我们的结果。
综上所述,MYC/BCL2共表达大B细胞淋巴瘤中PD-L1蛋白和mRNA均上调表达,这可能与这类淋巴瘤不良预后有关,它在这类淋巴瘤预后评估中的价值还有待于进一步研究证实。
