产时发热对产妇妊娠结局的影响及护理对策分析
2020-02-18张路路牟瑜瑜王海雷
张路路 牟瑜瑜 王海雷

【摘 要】 目的:研究产时发热对产妇妊娠结局的影响及护理对策。方法:选取本院2016年10月至2017年10月收治的300例产妇,设为对照组,分析产时发热的发生率、对妊娠结局的影响以及护理对策。另以本院2018年1月至2019年1月收治的300例产妇为观察组,应用相关护理对策进行产时护理。对比两组产时发热发生率、产妇妊娠结局、新生儿结局、护理满意度。结果:观察组产时发热发生率较低,护理满意度较高,产妇妊娠结局、新生儿结局也更理想,与对照组相比差异具有统计学意义(P<0.05)。结论:产时发热可降低顺产率,增加产后出血发生率,通过有效的护理干预能够予以应对,降低产时发热的发生率,改善产妇妊娠结局和新生儿结局。
【关键词】 产时发热;妊娠结局;顺产率;新生儿结局
文章编号:WHR2019041307
产时发热是指产妇分娩过程中出现的体温异常升高症状,可分为感染致产前发热和非感染致产前发热两种情况,危及产妇妊娠结局和新生儿结局,甚至有可能导致新生儿死亡。这对护理工作以及总体医疗工作均提出了较高要求。分析认为产时发热的原因较明确,可通过积极护理干预予以应对,本研究结果如下。
1 资料与方法
1.1 一般资料
以本院2016年10月至2017年10月收治的300例产妇为对照组,另以本院2018年1月至2019年1月收治的300例产妇为观察组。对照组产妇年龄23~37岁,平均年龄(29.0±3.4)岁;初产妇141例,经产妇159例。观察组产妇年龄22~38岁,平均年龄(29.2±3.3)岁;初产妇142例,经产妇158例。两组一般资料对比,差异无统计学意义(P>0.05)。本次研究经伦理委员会批准,且患者和家属签署知情同意書。
1.2 方法
调取对照组患者资料进行回顾性分析,发现导致产妇出现产时发热的因素包括感染、非感染两大类。据此对观察组实施信息收集、心理疏导、应急处理、产后护理4项措施。
1)信息收集。感染因素导致的发热,一般包括羊水感染、切口感染等;非感染因素导致的发热,包括中枢神经功能紊乱、产热/散热失衡等。上述症状可通过术前机体检查予以发觉。如患者临产前病原体入侵导致炎症,临床表现尚不明确,但血液中的炎性因子水平多会出现上升,可作为感染处理的依据,降低产时发热发生率。信息收集也重视了解机体基础信息,如健康水平、免疫能力以及是否存在凝血功能障碍等,作为预防分娩过程中发热症状的参考。
2)心理疏导。产妇分娩过程中出现发热问题后,可能伴有意识模糊、情绪紧张等问题。要求护理人员通过语言进行疏导。告知产妇“体温波动问题已经得到控制”、“胎心监测结果理想”等,避免产妇受负性情绪影响,出现病情恶化甚至依从性下降问题。
3)应急处理。产妇体温达到38℃以上时,要求应用抗生素以及其他药物进行体温控制。建立静脉通道进行维生素C滴注,给予产妇百服宁(国药准字H10970388;中美上海施贵宝制药有限公司生产)口服进行降温,如产妇已进入第二产程,可酌情给予葡萄糖注射维持体力。注射宫缩素避免宫缩乏力和大出血风险,同步做好保暖工作[1]。对产妇重点体征指标(血压、心率、呼吸等)进行实时监测,确保所有操作无菌。产妇高温不退、无法顺产,改行剖宫产。4)产后护理。产后继续进行体征指标监测,重点预防产后出血问题,了解产妇体温情况,给予物理降温和药物降温结合的方式控制体温变化,对于机体功能较差的产妇、存在凝血功能障碍的产妇,做好产道损伤情况评估,并做补液准备。
1.3 观察指标
对比两组产时发热发生率、产妇妊娠结局、新生儿结局、护理满意度。其中妊娠结局重点了解产后出血、感染、剖宫产问题发生率,记为“异常”;新生儿结局重点了解新生儿窒息、窘迫、死胎发生率,记为“异常”。护理满意度以量化指标表达,设“非常满意”、“满意”、“一般”、“不满意”4个选项,由“非常满意”、“满意”构成满意度。
1.4 统计学方法
以χ2检验计数资料,以SPSS 21.0软件进行数据分析。P<0.05为差异具有统计学意义
2 结果
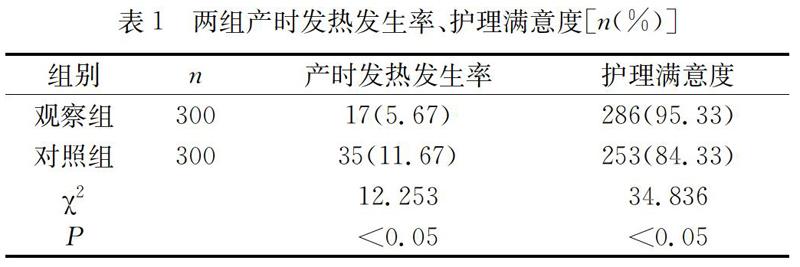
2.1 两组产时发热发生率、护理满意度
观察组产时发热发生率较低,护理满意度较高。见表1。
2.2 两组产妇妊娠结局、新生儿结局
观察组产妇妊娠结局、新生儿结局较理想。见表2。
3 讨论
产时发热问题可危及产妇妊娠结局,也影响新生儿结局,是产科需要防治的重要疾病。此前学者分析指出,产时发热可增加剖宫产发生率5%~8%[2]。也有学者发现,因产时发热导致的新生儿异常约在5%~10%[3]。另有学者研究表明产时发热可能导致产妇产后出血[4]。着眼于护理优化,应重视产妇病情控制,有效的药物干预能够提升产妇护理满意度10%~15%[5]。本研究中,以循证护理为原则,通过信息收集了解产妇机体特点,就可能出现的产时发热问题提前做好应对和处理。心理疏导有助于产妇情绪稳定,也能提升依从性,从而改善妊娠结局和新生儿结局。应急处理的价值在于,针对已经出现的产时发热情况给予有效干预,降低病情危害,避免病情加重。产后护理主要强调并发症预防、产妇预后改善,可避免产后出血等问题。各项措施带有一定的递进性,也能够各自独立推行,强调对产时发热问题的预防,也重视对问题的处理,从而综合改善护理工作质量,提升患者和家属的护理满意度。从结果上看,观察组产时发热的发生率为5.67%,低于对照组的11.67%。观察组患者的护理满意度为95.33%、妊娠结局异常发生率为4.67%、新生儿结局异常发生率为1.95%,均优于对照组。
综上所述, 产时发热可降低顺产率,增加产后出血发生率,通过护理干预能够予以应对,降低产时发热的发生率,改善产妇妊娠结局和新生儿结局。
参考文献
[1] 吴艺英.产时发热对产妇妊娠结局的影响及护理对策分析[J].中国处方药,2019,17(03):135-136.
[2] 张成强,陆澄秋,钱蓓倩,等.母亲产时发热伴新生儿感染的危险因素分析[J].中国循证儿科杂志,2018,13(06):438-441.
[3] 谢星,张丽芳.椎管内分娩镇痛对足月初产妇产程进展及分娩结局的影响[J].现代妇产科进展,2018,27(05):375-376,380.
[4] 朱好,胡蓉.207例产时发热产妇胎盘病理结果与新生儿近期预后的相关性研究[J].现代妇产科进展,2018,27(04):284-286.
[5] 田一均. 椎管内注射地塞米松对分娩患者发热及血清IL-1β、IL-6和TNF-α水平的影响[D].延边大学,2017.
