多学科诊疗模式下“三位一体”无缝隙护理服务在妊娠期糖尿病患者中的应用
2016-12-28吴丹洪普王娟
吴丹+洪普+王娟

[摘要] 目的 探讨多学科诊疗模式下“三位一体”无缝隙护理服务在妊娠期糖尿病患者中的应用效果。 方法 选择2012 年9月~2014年9月深圳市第二人民医院孕检妊娠24~28周行口服葡萄糖耐量试验确诊为妊娠期糖尿病的200例患者为研究对象,采用随机数字表法将患者分为为观察组和对照组,每组各100例。对照组确诊后接受常规治疗和护理,观察组则接受多学科诊疗模式“三位一体”下无缝隙护理服务去控制血糖和体重。比较两组孕期胰岛素的使用率及体重指数(BMI)的变化情况;监测两组护理前后血糖相关指标;观察患者围生期孕妇及新生儿并发症的发生率。 结果 观察组患者孕期需使用胰岛素控制血糖和△BMI≥6 kg/m2者及孕期体重增加量均明显少于对照组,差异均有高度统计学意义(均P < 0.01)。观察组经护理后的空腹血糖、餐后2 h血糖及糖化血红蛋白均明显优于对照组,差异均有高度统计学意义(均P < 0.01)。观察组患者围生期的剖宫产、羊水过多、妊娠高血压综合征和产后出血者均明显少于对照组,差异均有统计学意义(P < 0.05或P < 0.01)。且观察组巨大儿、新生儿高胆红素血症、胎儿窘迫、死胎和胎儿畸胎者均显著少于对照组,差异均有统计学意义(P < 0.05或P < 0.01)。 结论 多学科诊疗模式下“三位一体”无缝隙护理服务应用于妊娠期糖尿病患者中能将体重控制在合理增长范围内,可明显改善血糖相关指标,将血糖控制在合理水平,降低产妇围生期并发症和新生儿并发症的发生率,从而改善妊娠结局。
[关键词] 妊娠期糖尿病;“三位一体”无缝隙护理;多学科诊疗模式;妊娠结局
[中图分类号] R587.1 [文献标识码] A [文章编号] 1673-7210(2016)10(c)-0114-04
[Abstract] Objective To explore the effect of trinitarian seamless nursing service model in patients with gestational diabetes mellitus. Methods Two hundred pregnant women from September 2012 to September 2014 who were diagnosed as gestational diabetes mellitus by OGTT during the period of pregnancy test at the 24-28 weeks of gestation in the Second Peoples Hospital of Shenzhen City were selected as the study subjects. They were divided into the observation group and control group according to the random number table method, with 100 cases in each group. The control group received conventional nurse after they were diagnosed as gestational diabetes mellitus, while the observation group accepted trinitarian seamless nursing service model to control blood sugar and weight. The changes of insulin utilization and BMI of the two groups during pregnancy were compared; blood sugar indicators before and after nursing of two groups were supervised; the complications in the perinatal period and neonatal complications of patients in the two groups were observed. Results The utilization rate of insulin during pregnancy and the rate of △BMI≥6 kg/m2 and weight gain during pregnancy of observation group were all significantly lower than those of the control group, the differences were statistically significant (all P < 0.01). FPG, 2hPG, HbA1c of the observation group after nursing were significantly less than those of the control group, the differences were statistically significant (all P < 0.05). The patients of cesarean delivery hydramnios, pregnancy-induced hypertension syndrome in the perinatal period and postpartum hemorrhage in observation group were all significantly less than those in the control group, the differences were statistically significant (P < 0.05 or P < 0.01). And the numbers of neonatal macrosomia, high bilirubin hematic disease, fetal distress, stillbirth and defects in observation group were all significantly less than those in the control group, the differences were statistically significant (P < 0.05 or P < 0.01). Conclusion Trinitarian seamless nursing service model of patients with gestational diabetes mellitus not only can control the weight in a scope of reasonable growth, but also can obviously improve blood sugar related index, control blood glucose at a reasonable level, and reduce maternal and neonatal complication rates significantly, thus improve the pregnancy denouement.
[Key words] Gestational diabetes mellitus; Trinitarian seamless nursing; Multidisciplinary treatment mode; Pregnancy outcome
妊娠期糖尿病(gestational diabetes mellitus,GDM)是一种发生在怀孕期间的糖尿病,发生率为3%~20%。GDM对母亲可引起先兆子痫、早产、羊水过多、酮症酸中毒、感染等;孕期血糖水平升高对胎儿可发生宫内发育异常、畸形、巨大儿、窒息、呼吸窘迫综合征、新生儿低血糖及高胆红素血症等[1-3]。匈牙利的一项研究发现,GDM如果不进行治疗,孕期高血压发生率、紧急剖宫产率及巨大儿发生率升高[4]。GDM孕妇在分娩后患2型糖尿病的可能性是正常孕妇的7倍[1]。可见控制妊娠期妇女血糖水平,满足其营养需求,对于改善不良妊娠结局具有积极的临床意义。鉴于此,2012年9月~2014年9月广东省深圳市第二人民医院(以下简称“我院”)对确诊为GDM的患者实施多学科诊疗模式下“三位一体”无缝隙护理服务,取得较好的效果,现报道如下:
1 资料与方法
1.1 一般资料
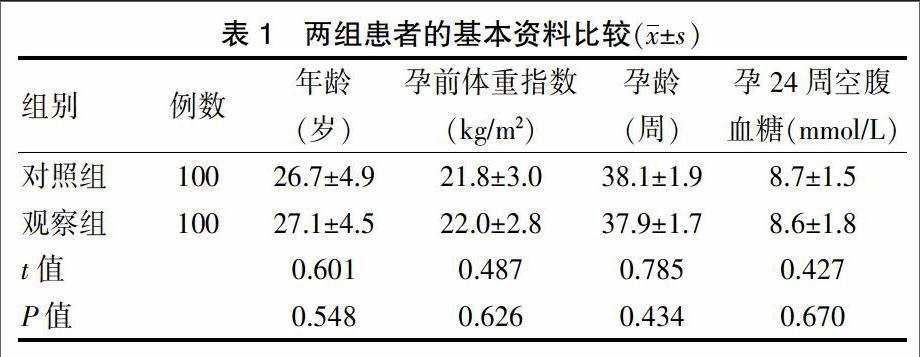
选取2012年9月~2014年9月在我院孕检并于妊娠24~28周行OGTT试验确诊为GDM的200例患者为研究对象。纳入标准:年龄21~40岁;单胎妊娠者;符合GDM诊断标准[5]。排除标准:孕前已为糖尿病;孕前肥胖[体重指数(BMI)≥25 kg/m2]和体重过轻者(BMI<18.5 kg/m2)[6-7];有多次人工流产史者;病情危重合并重要脏器病变者。将入选的200例GDM患者按孕检顺序进行编号,应用计算机得出其对应的随机数字,将随机数字按照从小到大编序,并规定编号为1~100者为观察组,编号为101~200者为对照组,每组各100例。两组患者在年龄、孕前BMI、孕龄和孕24周空腹血糖比较,差异无统计学意义(P > 0.05),具有可比性。见表1。
1.2 方法
两组孕妇在确诊为GDM后,发放有关GDM的教育资料并进行健康宣教,嘱其注意饮食控制、体育活动和体重控制,并嘱其定期参加我院孕妇学校相关培训。在此基础上,对观察组孕妇实施多学科诊疗模式下“三位一体”无缝隙护理方案,即产科、内分泌科及营养科医护人员根据患者的营养状态和BMI制订的以家庭为导向的护理干预方案,主要内容如下:①患者入院后,产科护士尽快了解孕妇的门诊档案,对患者的体重、血糖、血压、尿蛋白及水肿等情况进行监测并记录,严密监测胎儿的发育情况及胎盘功能,发现异常情况及时告知主管医师。通过健康宣教,使孕妇知晓孕早、中、晚期体重最适增加量及血糖监测的重要性。产科护士持续监测孕妇的血糖为饮食调整和运动干预提供参考[8]。②内分泌科护士用通俗易懂的语言向患者及其家属讲解GDM的病因和饮食控制的重要性,结合提问的方式,纠正她们的误区,并耐心回答她们的疑问,使孕妇认识到GDM是可控的。③营养师告知患者严格控制糖类和盐类的摄入量的重要性。根据孕妇的血糖指标和BMI,以及其个人饮食习惯,每日制订科学的、个体化的低血糖生成指数主食配方饮食,既能保证孕妇的营养需求,又能控制其血糖在正常范围内,使其体重增长适当[9]。④全程加强患者对疾病的认识和重视家庭功能,帮助患者及其家属正确认识GDM,让她们深刻地认识盲目进补的危害,以及她们在高危妊娠这个重大生活事件中的作用。并强调家庭是高危妊娠患者社会支持的基础,嘱咐家属监督孕妇控制好血糖和体重增长。⑤孕妇分娩后由产科护士负责患者血糖的监测,营养师跟进其产后饮食指导。对体重较轻或体质虚弱的产妇,应该指导其供给足够的热量,并根据血糖、尿糖等监测结果随时调整饮食。产科和内分泌科护士共同协助产妇制订适宜的运动项目,如体操、散步等,促进产后康复。
1.3 观察指标
监测两组孕妇的血糖指标,观察两组孕期胰岛素的使用率及体重变化情况,并做好相关记录,计算ΔBMI(ΔBMI=BMI分娩前-BMI孕前)。观察并统计两组患者围生期并发症的发生情况;监测并计算新生儿并发症的发生情况。
1.4 统计学方法
采用SPSS 17.0统计学软件进行数据分析,计量资料数据用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P < 0.05为差异有统计学意义。
2 结果
2.1 两组孕期胰岛素的使用率及体重变化情况比较
观察组患者孕期需使用胰岛素控制血糖和ΔBMI≥6 kg/m2人数,以及孕期体重增加量均明显少于对照组,差异均有高度统计学意义(P < 0.01)。见表2。
2.2两组护理前后血糖相关指标比较
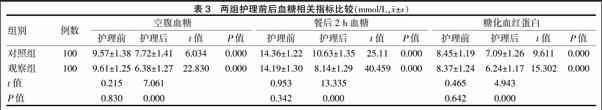
两组护理前的空腹血糖、餐后2 h血糖和糖化血红蛋白水平比较,差异均无统计学意义(P > 0.05);与护理前比较,两组护理后各个血糖指标均明显改善,差异均有高度统计学意义(P < 0.01);观察组经护理后的各个血糖指标均明显优于对照组,差异均有高度统计学意义(P < 0.01)。见表3。
2.3 两组围生期并发症发生率比较
观察组的剖宫产、羊水过多、妊娠高血压综合征和产后出血者均明显少于对照组,差异均有统计学意义(P < 0.05或P < 0.01)。见表4。
2.4 两组新生儿并发症发生率比较
观察组的新生儿出现巨大儿、高胆红素血症、胎儿窘迫、死胎和胎儿畸胎者显著少于对照组,差异均有统计学意义(P < 0.05或P < 0.01)。见表5。
3 讨论
GDM是糖尿病的一种特殊类型,它是指确定妊娠后,若发现有各种程度的糖耐量减低或明显的糖尿病,不论是否需用胰岛素或仅使用饮食治疗,也不论分娩后这一情况是否持续,均可认为是GDM[1,10]。我国2%~3%的女性在妊娠期出现糖尿病,发生糖代谢异常,这是因为妊娠期女性雌激素、孕激素的分泌增加,刺激胰岛素分泌增多导致高胰岛素血症,胎盘激素对胰岛素的拮抗作用降低了组织的胰岛素敏感性,形成胰岛素抵抗,导致血糖的升高[3,11]。既往研究显示,GDM对母婴的危害表现在多方面,控制血糖对母婴的健康有重要的临床意义[3]。GDM患者早期无明显的临床症状,但随着病情进展增加了孕妇妊娠期高血压疾病和感染等疾病,不仅对孕妇有不良影响,还对胎儿有非常大的潜在危害[12]。有研究证实,孕期体重的增加是影响母婴健康的重要因素,过度的肥胖可导致孕妇糖尿病发病率增高,不仅使流产率和羊水过多发生率升高,分娩时出现巨大儿、胎儿窘迫的概率也增加[13]。陈宝昌等[14]提出血糖控制的影响因素极为复杂,BMI和孕期增重是GDM不可忽略的重要因素,孕妇深刻认识到这一点,会有利于其治疗,改善孕妇和新生儿的预后。
血糖的控制在妊娠期具有重要的临床意义,而优质的护理服务有利于孕期血糖的控制,其中以产科、内分泌科、营养科等医护人员“三位一体”的多学科诊疗模式下的无缝隙护理服务是近年来新兴的护理模式,其应用效果值得推广[15]。本研究结果显示,观察组患者孕期需使用胰岛素控制血糖和△BMI≥6 kg/m2人数,以及分娩前增加的平均体重均明显少于对照组,且观察组经护理后的各个血糖指标均明显优于对照组。这是因为观察组患者在产科、内分泌科护士和营养师的服务下,加上家属督导,有助于患者认识到GDM的危害,强化其遵从医嘱、配合治疗的意识,从而有利于从饮食、运动和利用药物等方面对孕妇血糖和体重进行有效的控制。孕期体重的增加除了胎儿的生长,孕妇自身主要是脂肪的累积,而脂肪的增加与患者体内分泌异常和胰岛素抵抗相关[16],由于“三位一体”的多学科诊疗模式下无缝隙护理服务,使孕妇及其家属充分认识到控制GDM的重要性,在医务人员的帮助下,知晓如何进行饮食控制和运动干预,营养师制订低血糖生成主食配方饮食更有利于其血糖控制,体重增长较适宜。陈伟等[17]专家认为低糖饮食有助于减少糖尿病患者脂肪摄入量,血糖控制水平更佳,这与本研究结果相似。
在本研究中,观察组患者围生期剖宫产、羊水过多、妊娠高血压综合征和产后出血的发生率均明显低于对照组。这是由于观察组患者在多学科诊疗模式下“三位一体”无缝隙护理服务下,血糖大多在正常范围内,体重增长适宜,其器官组织发生病变的概率较低,有利于孕妇正常分娩,这与肖苑玲等[10]的研究结果相似。本研究发现,观察组新生儿出现巨大儿、高胆红素血症、胎儿窘迫、死胎和畸胎的比例也均显著少于对照组。这可能是由于胎儿体重与孕妇血糖水平及体重水平有关,观察组孕妇血糖稳定,体重增长适宜,有利胎儿的正常发育,巨大儿的发生率下降[3]。曹湘萍等[18]的研究也证实有效的糖尿病管理对与GDM有关的围生期并发症有积极的防治作用。对照组孕妇分娩时腹部脂肪会影响腹肌收缩力,加上盆底组织过厚和外阴脂肪堆积等原因,导致胎头娩出困难而出现胎儿窘迫,甚至发生死胎。李海素等[19]的研究发现,孕期高血糖可使巨大胎儿发生率高达25%~42%,容易导致胚胎发育异常甚至死亡。同时,国内GDM的孕期干预特别是体重控制越来越受到专家的重视[20-22]。由此可见,多学科诊疗模式下“三位一体”无缝隙护理服务可以有效帮助GDM孕妇控制血糖及体重,从而减轻高血糖对母婴的危害。
综上所述,多学科诊疗模式下“三位一体”无缝隙护理服务应用于GDM患者中不仅可以将体重控制在合理增长范围内,还能明显改善血糖相关指标,将血糖控制在合理水平,从而明显降低产妇围生期及新生儿并发症的发生率,改善妊娠结局,具有进一步的临床推广价值。
[参考文献]
[1] 张婵,许冬炜,张华,等.三因素三水平正交试验用于运动疗法对GDM母婴结局的观察[J].护士进修杂志,2014,(8):680-684.
[2] Mai C,Wang B,Wen J,et al. Lipoprotein-associated phospholipase A2 and AGEs are associated with cardiovascular risk factors in women with history of gestational diabetes mellitus [J]. Gynecological Endocrinology,2014,30(3):241-244.
[3] 卢芷兰,高崚,程湘.妊娠糖尿病血糖水平对孕妇及胎儿影响的研究[J].河北医学,2014,20(8):1237-1240.
[4] Kun A,Tornóczky J,Tabák AG. The prevalence and predictors of gestational diabetes mellitus in Hungary [J]. Horm Metab Res,2011,43(11):788-793.
[5] 杨慧霞,孙伟杰,徐先明,等.WS331-2011妊娠期糖尿病诊断[S].北京:中华人民共和国卫生部,2011.
[6] 杨梅丽,王宏涛,陈培红,等.Irisin与超重/肥胖及相关代谢参数的研究[J].中华内分泌代谢杂志,2015,31(5):417-420.
[7] 彭婷婷,岳福娟,王芳,等.孕前体重指数及孕期增重与小于胎龄儿的关系[J].中华流行病学杂志,2015,36(6)644-648.
[8] 赵丽华,陈卫军,谢菊美,等.动态血糖监测系统引导下持续调整妊娠糖尿病患者饮食运动量的效果分析[J].护士进修杂志,2014,29(4):337-338.
[9] 胡志庚,谭荣韶,金迪,等.低血糖生成指数配方主食对妊娠糖尿病餐后血糖的影响[J].广东医学,2013,34(20):3127-3129.
[10] 肖苑玲,潘石蕾,陈炜,等.妊娠期糖尿病与妊娠并发症的相关性[J].广东医学,2012,33(23):3575-3576.
[11] 陈海天,胡明晶,王广涵,等.广东巨大儿发病率调查及高危因素分析[J].中山大学学报:医学科学版,2012,33(2):276-280.
[12] Shek NWM,Ngai CSW,Lee CP,et al. Lifestyle modifications in the development of diabetes mellitus and metabolic syndrome in Chinese women who had gestational diabetes mellitus:a randomized interventional trial [J]. Archives of Gynecology and Obstetrics,2014,289(2):319-327.
[13] 杨丽萍,王慧艳.妊娠期糖尿病营养治疗进展[J].医学综述,2014,20(23):4330-4332.
[14] 陈宝昌,戴兰芬,张晶,等.妊娠期糖尿病对新生儿脐血抵抗素水平及胰岛素抵抗的影响[J].山东医药,2014,(26):14-15.
[15] Celik E,Celik O,Yilmaz E,et al. Association of low maternal levels of salusins with gestational diabetes mellitus and with small-for-gestational-age fetuses [J]. European Journal of Obstetrics,Gynecology and Reproductive Biology,2013,167(1):29-33.
[16] Buckley BS,Harreiter J,Damm P,et al. Gestational diabetes mellitus in Europe:prevalence,current screening practice and barriers to screening. A review [J]. Diabetic Medicine,2012,29(7):844-854.
[17] 陈伟,江华,陶晔璇,等.《中国糖尿病医学营养治疗指南》的建立与解读[J].中国医学科学院学报,2011,33(3):253-256.
[18] 曹湘萍,黄爱清,袁建华.糖尿病管理对妊娠合并轻度糖尿病孕妇胎儿脂肪代谢的影响[J].中国医药导报,2008, 5(20):63-65.
[19] 李海素,狄英波,谭冲,等.妊娠期糖尿病孕期干预与妊娠结局关系的研究[J].中国妇幼保健,2012,27(3):357-358.
[20] 刘桂芳.孕期饮食和运动护理干预在妊娠糖尿病患者中的应用效果[J].中国当代医药,2014,21(35):115-117.
[21] 沈悦,王欣,张培,等.妊娠期糖尿病患者孕期增重分析[J].南京医科大学学报:自然科学版,2015,35(1):110-112.
[22] 高惠芬,李源秋,李秀连,等.个性化护理干预对妊娠糖尿病围生期母婴并发症的影响[J].中国当代医药,2015, 22(31):183-185.
(收稿日期:2016-07-12 本文编辑:任 念)
