颅内动脉瘤介入治疗后复发的因素分析
2020-01-08赵志新胡小铭泮双军
吴 淳,侯 勇,赵志新,汪 杰,胡小铭,泮双军
(浙江省台州医院 神经外科,浙江 台州 317000)
颅内动脉瘤(intracranial aneurysms,AN)是颅内动脉血管壁的病理性扩张膨出而产生的瘤状突起,这种扩张膨出可能是先天的血管壁结构缺损导致,也可能是后天感染、创伤、高血压等为诱因作用血管壁的结果[1]。颅内动脉瘤在临床上十分常见,其发病率占脑卒中的5%,是脑卒中的第三发病因素,也是蛛网膜下腔出血(subarachnoid hemorrhage,SAH)的主要病因,85%的SAH是颅内动脉瘤破裂引起的。针对颅内血管瘤的治疗方法有传统的开颅手术和血管内介入治疗,其中介入栓塞治疗是目前临床上治疗颅内动脉瘤的重要方法,但术后仍会有部分动脉瘤复发。本文回顾性分析颅内肿瘤介入手术治疗后复发的危险因素,以期为颅内肿瘤的手术指征和治疗方案提供理论指导依据。
1 资料与方法
1.1 病例 选取2017年7月—2018年6月在我院收治的颅内动脉瘤患者150例,均经数字减影脑血管造影(DSA)诊断为颅内动脉瘤[2],血管内介入手术治疗。排除标准:①感染或者外伤性动脉瘤患者;②夹层动脉瘤;③除假性、血泡样动脉瘤患者。
1.2 资料收集 记录所选取患者的基本资料,包括患者一般情况,采用Hunt-Hess分级”[3]对住院患者进行术前评估。通过影像学检查统计颅内动脉瘤颈宽,测量其长宽纵横比例。统计有无合并颅内出血,记录动脉瘤的位置,观察血管内介入手术治疗使用的不同栓塞材料,评估栓塞程度。以Cognard(1989)作为标准:瘤腔、颈无造影剂充盈为完全栓塞(100%);部分瘤颈有造影剂充盈为次全栓塞(95%~99%);瘤颈或瘤腔内有造影剂充盈为不完全栓塞(<95%)。术后随访手段主要为DSA复查、门诊CTA或MRA影像学检查。
1.3 介入栓塞治疗 患者平卧,在全麻下进行气管插管,会阴区消毒铺单,全身肝素化并接高压冲洗装置。再次造影,确定最佳治疗角度。对微导丝、微导管头端进行塑形,在微导丝引导下,全程透视导入微导管头端进入动脉瘤腔内合适位置,置入弹簧圈,然后常规行DSA造影,排除载瘤动脉堵塞,解脱微弹簧圈,在X线透视下拔出输送导丝。所用到的栓塞材料包括各弹簧圈、可脱性球囊、颅内支架等等。术后不中和肝素,对创口进行加压包扎。术后6 h禁食水,平卧24 h,穿刺点局部压迫并穿刺侧下肢制动8 h,监测血压。支架置入患者术后3 d内应用低分子肝素钠皮下注射,同时予氯比格雷75 mg,阿司匹林0.1 g,均口服,每日一次。
1.4 观察指标 统计颅内动脉瘤的颈宽、解剖位置、影像学特征、血管内介入治疗材料,术后随访1年内动脉瘤复发情况,(使用Hunt-Hess分级关系),门诊复查DSA,CTA或者MRI的数据。
1.5 统计学分析 采用 SPSS16.0 软件处理数据。计数资料用[n(%)]表示,采用χ2检验,多因素分析采用二元Logistic回归分析。P<0.05时,差异具有统计学意义。
2 结果
2.1 颅内动脉瘤复发情况 在随访的150例患者中无一失访,随访至1年时有23例复发,复发率为15.33%。
2.2 颅内动脉瘤复发的单因素分析 23例复发患者的性别、栓塞程度、动脉瘤颈宽、栓塞材料等情况与未复发患者差异具有统计学意义(P<0.05)。见表1。
2.3 颅内动脉瘤复发的多因素分析 将单因素分析中有统计学意义的量纳入Logistic回归模型中,将复发情况(非复发=0,复发=1)设为因变量,年龄(非复发=0,复发=1)、阻塞程度(完全栓塞=0,次全栓塞=1,不全栓塞=1)、动脉瘤颈宽(窄颈=0,宽颈=1)、栓塞材料(有生物涂层=0,无生物涂层=1)设为自变量,并进行多因素二元Logistic回归分析,其结果显示,男性、不全栓塞、宽颈、无生物图层是颅内动脉瘤复发的独立危险因素(P<0.05)。见表2。
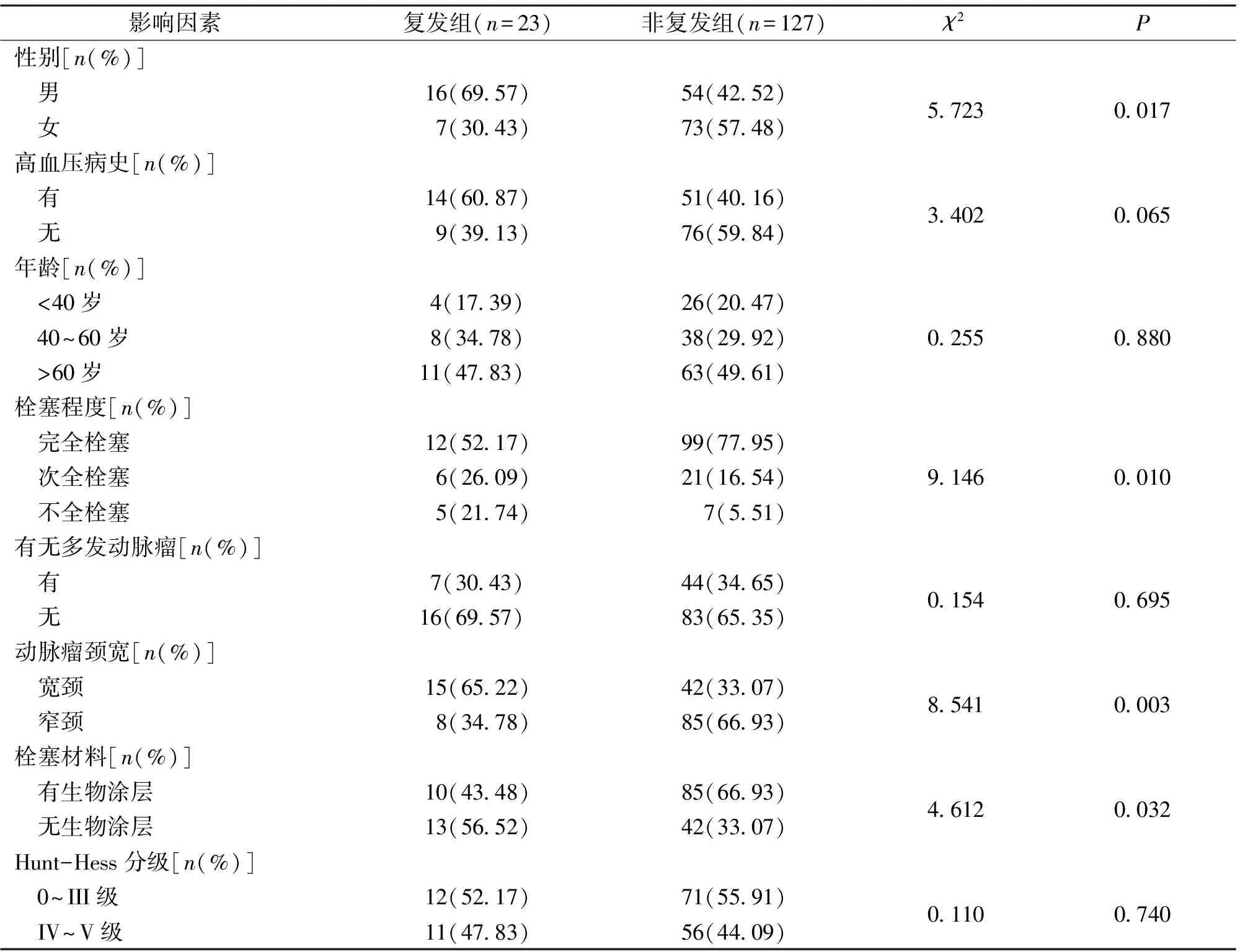
表1 颅内动脉瘤复发的单因素分析
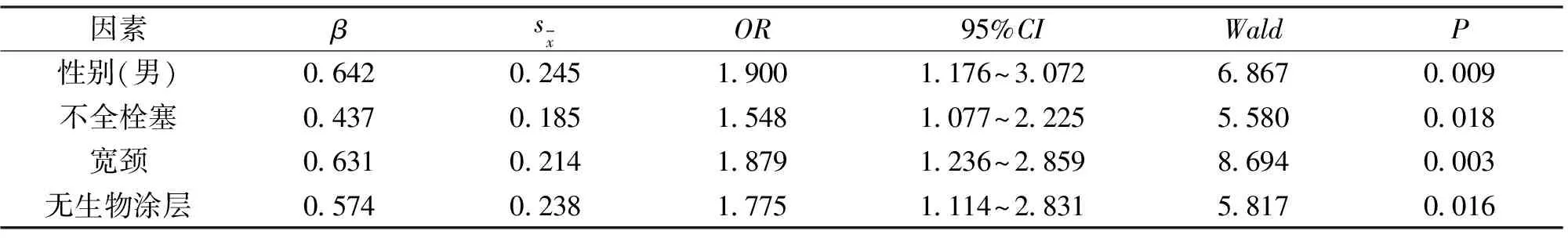
表2 颅内动脉瘤复发的多因素二元Logistic回归分析
3 讨论
颅内动脉瘤是临床上病死率及致残率较高的脑血管疾病,目前外科治疗多摒弃传统的手术夹闭术,而采用血管内介入栓塞,即在X光线下,将特殊材料经血管闭塞载瘤动脉。这种操作方式既能闭塞动脉瘤,又能保证载瘤动脉及分支血管的通畅。国际蛛网膜下腔动脉瘤试验协作组(ISAT)试验结果处理指南公布[4],介入栓塞治疗是目前临床上治疗颅内动脉瘤的重要方法,但术后仍会有部分动脉瘤复发 (6.1%~33.6%)甚至出现颅内肿瘤破裂出血,危及生命,且复发疾病的治疗难度和风险要远远高于第一次,是影响长期疗效的重要因素。所以,明确血管内介入栓塞术后颅内动脉瘤的复发危险因素,可以尽可能地降低动脉瘤复发再出血的风险。
据国外文献报道,目前发现颅内动脉瘤破裂的危险因素有吸烟史,高血压史,家族史,性别等[5]。本研究中颅内肿瘤介入手术治疗后复发的危险因素之一为性别,男性复发显著多于女性复发,可见男性动脉瘤患者复发率较女性患者高。临床文献提示女性和男性分别对于颅内动脉瘤复发的影响不同[6],具体机制未能阐明,考虑到可能与女性的雌激素、生育因素和一些遗传疾病如常染色体多囊肾等在女性基因中的表达有关,临床上可围绕以上条件进行进一步的多因素分析。本研究显示复发与栓塞程度有关,动脉瘤多发生于动脉转折、血流动力学较强的位置,如果栓塞疏松,在血流的冲击下,介入材料有可能发生变形甚至移位,使手术效果降低、消失,或者形成行的动脉瘤,以至动脉瘤复发。Willinsky等[7]报道的文献也证明了提高致密栓塞率是降低术后复发的重要手段之一,这点和本研究一致。
本研究结果显示,动脉瘤复发与瘤颈宽窄度有关。根据文献报道,大于4 mm的动脉瘤颈宽,或颈体比不小于0.5的颅内动脉瘤被称为宽颈动脉瘤,临床上对于宽颈动脉瘤的血管内介入治疗难度表现在,其栓塞不致密可能导致术后复发,同时宽颈动脉瘤栓塞后,介入材料将受到血流的冲击的面积大,易引起介入材料发生形变或移位而最终导致动脉瘤复发[8]。本研究中所得数据也证实了这一观点:宽颈动脉瘤复发率明显高于非宽颈动脉瘤。临床经验和理论依据指导我们在治疗宽颈动脉瘤时,尽量采取球囊或支架辅助栓塞以提高动脉瘤栓塞程度,从而增加填塞的致密度,以期降低术后复发的概率。另外,介入材料的选择与动脉瘤复发也有关。临床上介入栓塞材料应满足使用安全方便、生物学稳定、促进纤维和内皮形成、形态多样性的特点。从最早的普通球囊、普通微弹簧圈到多样化微弹簧圈、保护性球囊、液态栓塞剂和多种专用支架。本研究表明,有生物涂层的材料相较其他材料,可以降低术后动脉瘤的复发概率,我们推测这与材料和人体具有组织相容性有关,生物涂层材料既可和血管贴合,又不会造成组织的粘连和损伤,当然介入材料也要结合肿瘤的形态、部位、手术医生的临床经验等多因素综合考虑。
颅内动脉瘤采用血管内介入方法治疗后仍具有较高的复发率,随着循证医学的发展,临床经验的丰富,新型介入材料和技术的涌现将进一步改善介入手术的长期疗效。针对复发动颅内脉瘤的特点,再次治的风险和效果都应该得到重视,针对DSA提示轻度复发者可予暂观,因为临床文献报道复发动脉瘤破裂出血的几率不会增加。对于需要干预的复发动脉瘤,再次使用介入栓塞还是传统开颅手术,临床上并没有统一结论,借鉴前人的文献报道,如果复发动脉瘤再次采用同样的介入手术方案,但仍存在栓塞不全,血栓脱落等风险,但是相比传统手术,依然有较大的操作安全优势。如果选用开颅夹闭手术,疤痕粘连、解剖结构紊乱、动脉瘤脆弱易破等特点无疑增加了手术风险。复发动脉瘤手术方案的选择需要根据患者的临床表现、症状、体动脉瘤部位、形态、颈宽、周围血管解剖关系等重新综合考虑。
综上所述,介入手段治疗颅内动脉瘤是安全有效的,针对颅内动脉瘤复发的危险因素,术前需要对患者做全面的评估,术后定期复查,尤其注意男性、不全栓塞、动脉瘤为宽颈、栓塞材料无生物图层的患者,从而降低颅内动脉瘤的致残和死亡率。
