单孔胸腔镜治疗自发性气胸合并肺大疱的临床应用研究
2019-12-27戴宁凰郑中锋庄淮千
戴宁凰 郑中锋 李 威 陆 波 庄淮千
南京鼓楼医院集团宿迁市人民医院胸外科,江苏省宿迁市 223800
自发性气胸可造成气喘、发绀、呼吸困难、焦虑等症状,通常是由于肺泡膨胀融合形成的肺大疱破裂引起。对反复发作的气胸建议切除肺大疱,目前胸腔镜下肺大疱切除术已成为治疗气胸合并肺大疱时首先选择的手术方式[1]。 胸腔镜切除肺大疱相较于传统开放手术有明显的优势,已被大量研究证实[2]。既往胸腔镜下切除肺大疱常采用3孔法,随着腔镜技术的不断发展,操作孔逐步减少,目前单孔胸腔镜治疗自发性气胸合并肺大疱得到越来越多应用。本文对单孔胸腔镜及3孔胸腔镜下肺大疱切除术进行对比,探讨单孔胸腔镜下肺大疱切除术在临床上的应用优势。
1 资料与方法
1.1 一般资料 选取我院2015年1月—2019年6月行单孔胸腔镜下肺大疱切除术的24例自发性气胸合并肺大疱患者的临床资料(单孔组),与行3孔胸腔镜肺大疱切除术的24例患者的临床资料(3孔组)做比较。纳入标准:(1)术前胸片及CT证实为气胸合并肺大疱;(2)术前检查示心、肺、肝、肾等器官无严重合并症。排除标准:(1)不能耐受单肺通气;(2)肝、肾等器官功能严重不全;(3)凝血机制异常。两组患者临床基本资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
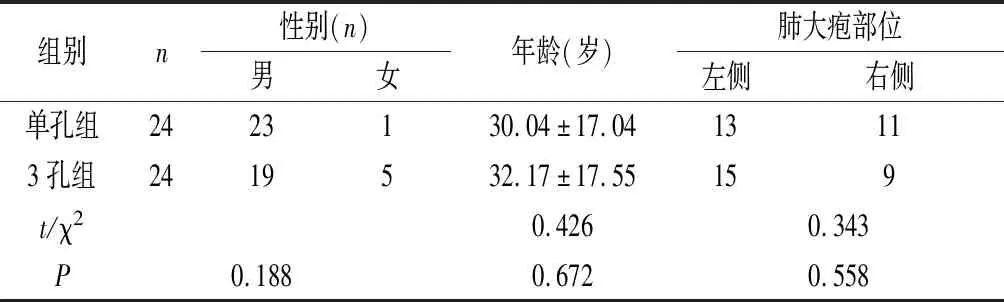
表1 两组患者临床基本资料
1.2 治疗方法
1.2.1 单孔组:气管插管、麻醉成功后,将患者摆成患侧卧位,消毒铺无菌巾,连接胸腔镜系统、电刀及吸引器,切开第4或5肋间腋前线处胸壁,长约3cm,进入胸腔,先置入目镜,探查胸膜腔,如肺与胸壁有粘连,用电凝钩予以切断,提起肺大疱,在其下方正常肺组织处,用胸腔镜下直线型切割缝合器及蓝色或金色钉仓,夹闭肺组织,击发切割缝合器,离断肺组织。将标本自切口取出。检查无活动性出血点,生理盐水冲洗胸腔,嘱麻醉师吸痰、膨肺,气道压不超过30mmHg(1mmHg=0.133kPa),检查肺组织切缘有无漏气,放置胸管1根,缝合切口。
1.2.2 3孔组:切开患侧腋中线第7肋间处胸壁2cm,留置相应大小Trocar,置入目镜,观察胸膜腔内有无粘连,有无积液。在胸腔镜观察下,再切开第4或第5肋间腋前线处胸壁,长约3cm,放置切口保护套,切开第6肋间腋后线处胸壁,长约2cm,放置相同大小的Trocar。胸腔内操作同单孔组。
1.3 观察指标 观察并记录两组手术时间、术中出血量、术后引流量、引流管留置时间、住院时间以及术后第1、3、5天视觉模拟评分法(VAS)疼痛评分。通过酶联免疫吸附法检测两组患者术前、术后第1天、术后第5天肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)和白细胞介素-8(IL-8)的水平。

2 结果
2.1 术中术后相关指标 单孔组术后引流量少于3孔组,术后拔除胸管时间早于3孔组,术后住院时间短于3孔组,差异具有统计学意义(P<0.05)。单孔组手术时间、术中出血量与3孔组差异无统计学意义(P>0.05)。见表2。
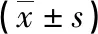
表2 两组术中术后情况对比
2.2 疼痛评分 单孔组术后第1、3、5天VAS评分显著低于3孔组,差异有统计学意义(P<0.05)。 见表3。
2.3 血清学指标 术前两组患者TNF-α、IL-6和IL-8差异无统计学意义(P>0.05);术后第 1天、第5天单孔组血清 TNF-α、IL-6和IL-8水平显著低于3孔组(P<0.05)。见表 4。
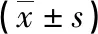
表3 两组术后VAS疼痛评分对比
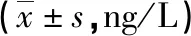
表4 两组患者血清指标的比较
3 讨论
自发性气胸是胸外科常见病之一,常引起同侧胸部尖锐性刺痛和刀割痛,偶有刺激性咳嗽,并可造成呼吸困难。自发性气胸可分为:(1)原发性气胸:多见于瘦长体型的年轻患者,既往无呼吸道疾病。(2)继发性气胸:一种潜在肺部疾病的并发症,通常发生在老年人,多合并慢性阻塞性肺病或肺结核[3]。气胸可造成患者胸闷气喘,严重则造成呼吸困难。通过胸腔穿刺抽气或胸腔闭式引流可排出胸膜腔内的气体,减轻病人胸闷症状,使肺复张。但如果做单纯胸穿抽气术或胸腔闭式引流,未去除肺大疱,气胸可能会再发。第1次发作的气胸仅做排气治疗,复发率在16%~52%之间,平均为30%[4]。手术切除肺大疱可显著减少气胸复发。随着胸腔镜技术的成熟,胸腔镜下切除肺大疱手术已逐渐成为治疗潜在呼吸功能不全的自发性气胸、复发性自发性气胸或持续性气胸的标准方法。既往气胸微创手术多采取“3孔法”,即1个目镜孔,2个操作孔用于置入肺钳、切割缝合器及电凝钩等能量器械。 但是“3孔法”对肋间神经影响更大,需要切断更多肌肉,损伤更大[5]。目前随着胸腔镜技术的发展,操作孔逐步减少,现在仅需1个长约3cm切口即可完成手术,目镜及操作器械均由该切口置入。“单孔法”时手术器械与目镜交角小,空间感、立体感下降,对手术者及助手要求更高。并且因只有1个操作孔,目镜及操作器械会相互影响,另外用切割缝合器闭合切除肺大疱时,器械操作的角度受到限制。术中将目镜悬吊紧靠切口上缘,将剩余的空间让给操作器械,可减少器械“打架”,保持画面稳定[6]。手术者通过不断地学习和锻炼,随着操作熟练程度的增加,可以克服单孔不利的一面。单孔法可以避免三孔法中目镜及副操作孔中器械对肋间神经的挤压损伤,缓解患者术后胸部疼痛。本研究证实单孔法术后患者疼痛轻于行3孔法手术的患者。单孔法避开了胸壁肌肉丰富的区域,对胸壁肌肉损伤更小,术后渗血更少,胸管引流更少,能更早地拔除胸管。由于单孔法术后胸部疼痛更轻,患者敢于用力咳嗽咳痰,并且下床活动也更早,因此患者恢复快,住院时间短。
TNF-α可引起促炎因子的大量释放,是应激炎症反应时宿主最早、最强的细胞因子之一。外科手术创伤可引起 TNF-α合成及释放增加[7]。 IL-6是一种多功能细胞因子,在机体的抗感染免疫反应中起重要作用,根据其升高的程度可以判断机体炎症的严重程度[8]。IL-8主要由单核—巨噬细胞产生,能够吸引和激活中性粒细胞,调节机体免疫和炎症反应[9]。术后TNF-α、IL-6和IL-8水平可以反映和评价机体炎症反应程度。本研究中,单孔组患者的血清TNF-α、IL-6和IL-8水平明显低于3孔组 ,提示单孔胸腔镜手术创伤更小,造成的创伤性应激相对传统3孔胸腔镜手术更轻,患者因手术引起的炎症损伤也较弱,有利于减轻患者肺部炎症以及缩短患者全身状况的恢复时间。
本研究结果证实,单孔胸腔镜下肺大疱切除术与传统3孔法手术相比,不会增加术中出血量,不会延长手术时间。而且相对3孔胸腔镜下肺大疱切除术,单孔法可以减轻术后患者疼痛,创伤小,炎症应激反应更轻,使患者能更快康复,更早出院,适合在地市级医院进一步推广。
