腹腔镜肝门肠吻合术治疗新生儿胆道闭锁症疗效初步研究*
2019-11-13张燕妮孙晓花何海燕杜芸芸
张燕妮,孙晓花,何海燕,杜芸芸,韩 慧
胆道闭锁症(biliary atresia,BA)是由免疫反应介导的炎症过程引发的,以肝内外胆管完全或部分纤维性闭锁,导致梗阻性黄疸为特点的小儿外科常见疾病。由于胆汁排泄通路被阻断,出现阻塞性黄疸。若不及时治疗,最终会发展为肝功能衰竭和死亡[1,2]。免疫因素主要包括免疫细胞产生的炎性介质和各种细胞因子,其中白细胞介素-12p40(interleukin-12p40,IL-12p40)和白细胞介素-13Rα2(interleukin-13Rα2,IL-13Rα2)是重要的参与因子,它们在多种炎症性疾病和自身免疫性疾病发病过程中发挥作用[3,4]。2013年,Kishore报道了腹腔镜肝门肠吻合术治疗先天性胆道闭锁,但其远期疗效尚有待于观察[5]。我们采用腹腔镜肝门肠吻合术治疗了BA患儿,现将近期结果报道如下。
1 资料与方法
1.1 一般资料 2014年3月~2018年6月在我院接受救治的BA(Ⅲ型)患儿72例,男性38例,女性34例;平均年龄为(55.8±7.4)d;平均身高为(64.4±2.8) cm;平均体质量为(3.8±0.6)kg。根据《中国大陆地区胆道闭锁诊断及治疗(专家共识)》[6]对新生儿胆道闭锁症进行诊断。术中,经泛影葡胺造影,确诊为Ⅲ型胆道闭锁。排除标准:存在肝功能不全;肝硬化腹水;严重的心肺功能不全;合并全身感染;存在手术禁忌证。所有患儿家长均知晓本研究内容并签署了知情同意书。我院医学伦理委员会批准了此项研究。
1.2 手术方法和术后治疗 对患儿均采用连续硬膜外麻醉。40例患儿接受腹腔镜肝门肠吻合术:纵向切开脐窝,插入5 mm Trocar,固定。保持腹压为8 mmHg,于左上腹直肌外缘、右脐旁腹直肌外缘和右上腹腋前线肋缘处分别插入1个3 mm Trocar。在腹腔镜下,提出胆囊底,用38%泛影葡胺行胆管造影。腹腔充气,充分暴露肝门,游离胆囊并切除。将距Treitz韧带20 cm处将空肠提起,扩大脐部切口,将空肠随Trocar提出腹壁外并拉出40 cm,距离Treitz韧带20 cm处横断空肠并封闭远端肠腔。然后,将近端和远侧30~35 cm处空肠行端侧吻合,并将肠管放置于腹腔。最后,将肝支空肠襻经结肠后隧道上提至肝下,行肝门空肠端侧吻合,放置引流管后关腹,缝合;32例患儿接受开腹肝门肠吻合术:选择右上腹横向切开。左侧至腹直肌外缘,右侧至腋前线,解剖肝门部。用38%泛影葡胺行胆管造影,明确诊断。剥离肝外胆管至胆囊管与肝总管汇合处,切开肝十二指肠韧带浆膜,沿着十二指肠-肝门方向剥离胆总管后壁,充分暴露肝右动脉和门静脉。然后,沿着门静脉分支部向后方和左右两侧剥离,直至门静脉,进入肝实质,结扎并切断。在距离Treitz韧带20 cm处横断空肠,然后将近端和远侧30~35 cm处空肠行端侧吻合,并将肠管放置于腹腔。最后,将肝支空肠襻经结肠后隧道上提至肝下,行肝门空肠端侧吻合,放置引流管后关腹,缝合。术后,根据《中国大陆地区胆道闭锁诊断及治疗(专家共识)》对患儿进行治疗,应用抗生素、熊去氧胆酸、营养和脂溶性维生素等药物。
1.3 检测方法 使用Cobas6000自动生化分析仪及其配套试剂(罗氏公司)检测血生化指标;采用ELISA法检测血清IL-12p40和IL-13Rα2水平(试剂盒购自英国Biorbyt公司)。
1.4 随访和预后判断[6]采用复诊和电话随访等方法了解胆道闭锁症患儿术后预后情况。
1.5 统计学方法 应用SPSS 19.0软件处理和分析。对正态分布的计量资料以(±s)表示,组间比较采用独立样本t检验,对非正态分布的计量资料以M(Q1,Q3)表示,组间比较采用 Mann-Whitney检验,治疗前后比较采用Wilcoxon秩和检验。计数资料以n(%)表示,组间比较采用x2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿基线资料比较 两组患儿在年龄、性别、身高和体质量方面比较,差异无统计学意义(P>0.05,表1),具有可比性。
2.2 两组患儿手术指标比较 腹腔镜组患儿手术时间长于开腹组,差异有统计学意义(P<0.05),而术中出血量和进食时间均少于或快于开腹组,差异有统计学意义(P<0.05);两组患儿术后麻醉苏醒时间比较,差异无统计学意义(P>0.05,表2)。
2.3 两组血清IL-12p40和IL-13Rα2水平变化治疗后,两组患儿血清IL-12p40和IL-13Rα2水平均较治疗前降低,差异有统计学意义(P<0.05);治疗后,两组患儿血清 IL-12p40和IL-13Rα2水平比较,差异无统计学意义(P>0.05,表3)。
表1 两组基线资料[(±s),n(%)]比较

表1 两组基线资料[(±s),n(%)]比较
腹腔镜(n=42) 开腹(n=30) t/x2 P年龄(d) 55.8±7.4 57.3±8.2 0.811 0.420性别男20(47.6) 18(60.0) 1.076 0.300女22(52.4) 12(40.0)身高(cm) 64.4±2.8 65.2±3.0 1.160 0.250体质量(kg) 3.8±0.6 4.1±0.8 1.819 0.073
表2 两组手术相关指标(±s)比较

表2 两组手术相关指标(±s)比较
与开腹组比,P<0.05
例数 手术时间(min) 出血量(mL) 苏醒时间(min) 进食时间(d)开腹组 30 152.4±39.3 33.6±12.68 82.1±20.2 2.3±0.7腹腔镜 42 187.8±32.6 15.3±5.2 77.5±18.0 1.3±0.4
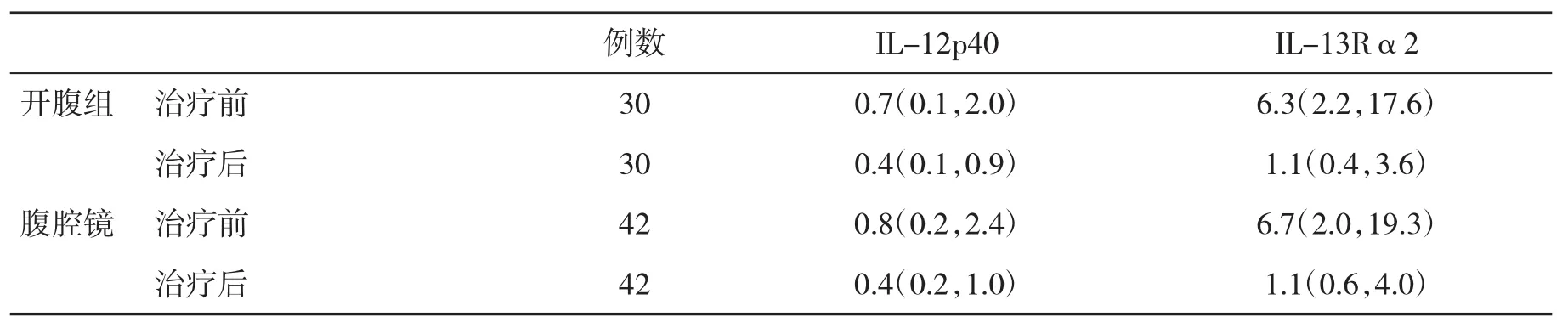
表3 两组血清细胞因子水平[ng/mL,M(Q1,Q3)]比较
2.4 两组患儿术后随访情况 术后3个月随访,37例(51.4%)BA患儿预后良好,35例(48.6%)BA患儿术后预后不良,其中腹腔镜组21例(50.0%)患儿黄疸消退,16例(38.1%)带黄生存,5例(11.9%)继发胆管炎死亡;开腹组16例(53.3%)患儿黄疸消退,10例(33.3%)带黄生存,4例(13.3%)死亡,其中3例因继发胆管炎死亡,1例因门静脉高压并发上消化道出血死亡。两组患儿预后情况比较,差异无统计学意义(P>0.05)。
3 讨论
目前,治疗BA最成熟的技术是肝门肠吻合术,但其也是最复杂的外科手术之一[7,8]。随着腹腔镜技术在临床医学上的广泛应用,腹腔镜下肝门肠吻合术在临床上应用的报道也逐渐见诸文献[9,10]。然而,腹腔镜下行肝门肠吻合术治疗BA的报道仍较少,且缺乏长期随访的结果,因此尚较难判断其是否为治疗BA的最佳手术方法。因此,我们采用腹腔镜和开腹肝门肠吻合术治疗BA患儿,比较了两组患儿手术相关指标及血清IL-12p40和IL-13Rα2水平变化情况。
本研究对腹腔镜组和开腹组手术情况进行比较,结果发现腹腔镜手术在治疗新生儿BA方面具有术中出血量少、进食时间短的优势,主要原因为腹腔镜手术不用开腹,腹壁创伤小,术者可准确对细小肝动脉和门静脉分支进行止血,故术中出血量少,对进食影响小,与有关研究[11]结果相符。但是,腹腔镜手术要比开腹组手术时间长,分析原因,可能是腹腔镜手术属于微创型手术,在术中需要充分暴露肝门,以达到更好的手术效果,从而使腹腔镜肝门肠吻合术手术时间比开腹组手术时间长。胆红素水平正常与否是判定肝功能正常和手术成功与否的重要依据[12]。在胆道闭锁后,机体肝肠循环受阻,无法将间接胆红素转化为直接胆红素,导致间接和直接胆红素均升高[13]。本研究结果显示,两组患儿术后血清总胆红素水平降低,表明手术在改善BA患儿肝肠循环、降低胆红素水平方面起到了积极的作用[14]。我们对两组患儿术前术后进行比较发现,手术在减轻BA患儿肝损伤方面起到了积极的作用。除此之外,本研究结果表明,腹腔镜肝门肠吻合术的疗效较好,患儿肝功能恢复相对较快,分析原因,可能为腹腔镜为微创手术,术中无须游离肝脏,对肝脏血运和下腔静脉血流影响较小,减轻了肝脏和全身代谢的负担,因此术后患儿肝功能恢复较快[15]。
IL-12是连接天然免疫和获得性免疫的功能性桥梁,具有增强宿主细胞免疫应答、促进机体消除炎症反应的功能[16,17]。IL-13具有调节免疫应答、炎症反应和造血功能等作用,机体在疾病状态下会导致 IL-13水平升高[18]。有研究[19,20]显示,患有 BA 的患儿机体会发生自身免疫反应,从而导致血清IL-12和IL-13水平升高。通过手术对疾病进行治疗后,机体炎症反应降低,血清细胞因子水平降低。本研究两组患儿手术后血清IL-12p40和IL-13Rα2水平均较治疗前降低,该结果说明IL-12p40和IL-13Rα2参与了BA患儿的发病过程。
综上所述,腹腔镜肝门肠吻合术治疗新生儿BA疗效确切、安全,患儿术后恢复较快。本研究病例数尚少,还需进一步扩大病例数和长期的随访观察,以便验证该结果的可靠性。由于BA的发病原因不清,病理类型多样,手术时机和手术技巧等都可能影响预后。进一步研究需要进行分层研究,做好组间均衡和可比,并在手术后营养支持、功能锻炼和肝功能评价方面做出更为科学的观察。
