MYC在弥漫大B细胞淋巴瘤的表达及其临床意义
2019-10-24柯晴段莹黄文强谭晓虹岑洪
柯晴 段莹 黄文强 谭晓虹 岑洪
作者单位:530021 南宁1广西医科大学附属肿瘤医院淋巴血液肿瘤科;柳州 5450012柳州市人民医院肿瘤内科
弥漫大B细胞淋巴瘤(diffuselargeB-celllymphoma,DLBCL)是一种高度异质性的淋巴系统恶性肿瘤,也是非霍奇金淋巴瘤(non-Hodgkin lymphoma,NHL)最常见的类型,发病率占非霍奇金淋巴瘤的30%左右[1]。利妥昔单抗时代R-CHOP方案(利妥昔单抗联合环磷酰胺、多柔比星、长春新碱、泼尼松)较传统的CHOP方案可提高DLBCL患者的治疗效果,然而仍有近40%的患者对治疗反应差,预后欠佳[2]。因此,寻找用于识别这部分预后欠佳患者的标志物尤为重要。
MYC基因是1979年发现的一种原癌基因,其编码的蛋白可作为转录因子参与细胞周期调控、细胞增殖与凋亡、能量合成代谢等[3-5]。2016年WHO淋巴组织肿瘤分类中将MYC遗传学改变列为DLBCL的重要诊断指标之一[6]。多项研究结果显示,MYC基因拷贝数增加及扩增是DLBCL预后不良的因素[7-8]。本研究回顾性分析220例初治DLBCL患者的临床资料,采用免疫组织化学法检测MYC蛋白表达及对预后的影响,并通过GEO数据库分析数据集GSE10846中MYC基因在DLBCL组织中的表达及其与预后的关系,以期寻找DLBCL新的预后预测标志物。
1 资料与方法
1.1 临床资料
收集2011年2月至2018年8月广西医科大学附属肿瘤医院收治的220例弥漫大B细胞淋巴瘤患者的临床病理资料。纳入标准:⑴年龄≥18岁;⑵初治;⑶经病理组织形态学及免疫组化确诊,诊断标准参照WHO(2008)淋巴造血系统肿瘤分类标准及2016年分类更新[6];⑷治疗前行组织活检,并有福尔马林固定石蜡包埋的组织标本;⑸临床病理资料完整;⑹排除合并AIDS/HIV感染、合并第二肿瘤患者。
1.2 方法
1.2.1 免疫组织化学法检测 采用免疫组织化学法检测病理切片中MYC的表达。采用双盲法,由2位病理医师分别阅片评判。MYC蛋白阳性反应为棕黄色颗粒定位于细胞核,参照HORN等[9]报道,不考虑细胞染色强度,只计数细胞染色百分比进行半定量计数,以10%为间隔增量。高倍镜(×200)视野下计数染色肿瘤细胞占所有肿瘤细胞的百分比。
1.2.2 生物信息学分析 从GEO公共数据库(https://www.ncbi.nlm.nih.gov/geo)中下载MYC基因mRNA表达谱数据集GSE10846,共包含414例DLBCL患者淋巴结组织样本,其中活化B细胞样(activated B-celllike,ABC)亚型167例,生发中心B细胞样(germinal center B-cell-like,GCB)亚型183例,64例不能分类型。基于GSE10846数据集MYC的表达信息,使用R语言(版本:3.5.2)分析MYC基因表达与DLBCL患者预后的关系。
1.3 判定标准
疗效评价采用2014年Lugano会议修订标准[10],分为完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)、疾病进展(PD)。按基因表达谱将DLBCL分为ABC亚型、GCB 亚型和不能分类型(UC)[11]。Hans分类法[12]将DLBCL分为GCB型和非生发中心B细胞(non-GCB)型。
1.4 随访
所有病例均以病理确诊当日为随访起点,随访截止时间为2019年6月31日。随访方式主要以化疗后返院复诊、电话随访为主。总生存期(overall survival,OS)指自病理确诊至因任何原因死亡的时间;无进展生存期(progress-free survival,PFS)指自病理确诊至出现肿瘤进展或死亡的时间。
1.5 统计学方法
采用SPSS 20.0软件进行数据分析。采用受试者工作特征曲线(receiver operating characteristic curve,ROC)计算MYC蛋白阴性和阳性表达的阈值。计数资料组间差异比较采用χ2检验或Fisher确切概率法。单因素生存分析采用Kaplan-Meier法,并用Log-rank法比较组间生存率,采用Cox回归模型分析MYC与DLBCL患者OS及PFS的关系。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 MYC蛋白在DLBCL患者组织中的表达
MYC蛋白阳性表达为棕黄色颗粒定位于细胞核(图1)。应用ROC曲线,以MYC蛋白表达值为检验变量,OS为状态变量,以约登指数最大的点作为MYC蛋白阳性和阴性表达的阈值,即以30%的肿瘤细胞出现MYC蛋白表达为最佳阈值,其灵敏度为52.2%,特异度为97.0%,ROC曲线下面积为0.751(0.681~0.812),见图 2。本组 220例DLBCL 患者 MYC蛋白阴性表达179例,MYC蛋白阳性表达41例,阳性表达率为18.64%(41/220)。

图1 MYC蛋白在弥漫大B细胞淋巴瘤患者中的表达Fig.1 MYC protein expression in DLBCL patients
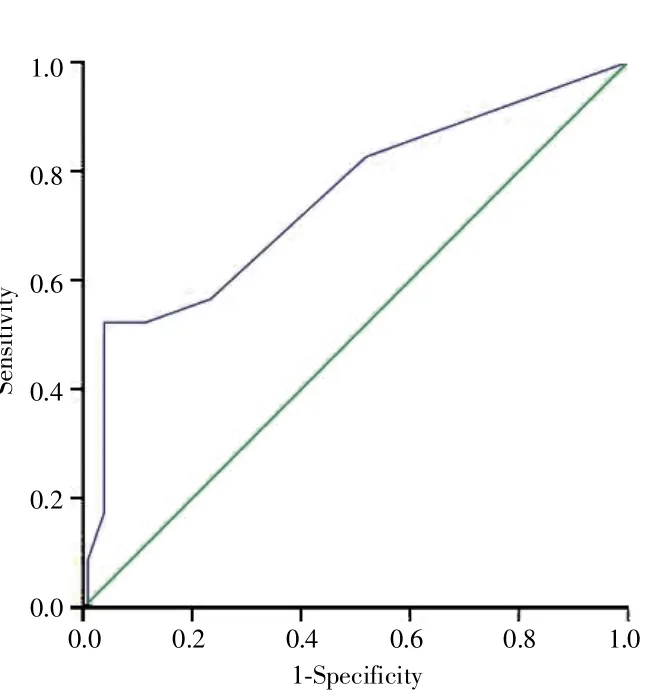
图2 确定MYC蛋白阳性表达阈值的ROC曲线Fig.2 The ROC curve for determining the threshold of positive MYC protein expression
2.2 MYC蛋白表达与DLBCL患者临床病理特征的关系
MYC蛋白表达阴性组DLBCL患者及MYC蛋白表达阳性组患者的性别、年龄、Ann-Arbor分期、结外受累器官数目、LDH、B症状、免疫亚型、化疗方案、化疗周期数、近期疗效等比较差异无统计学意义(P>0.05),MYC蛋白表达阳性组的ECOG评分和IPI评分较阴性组更高,差异有统计学意义(P<0.05),见表1。
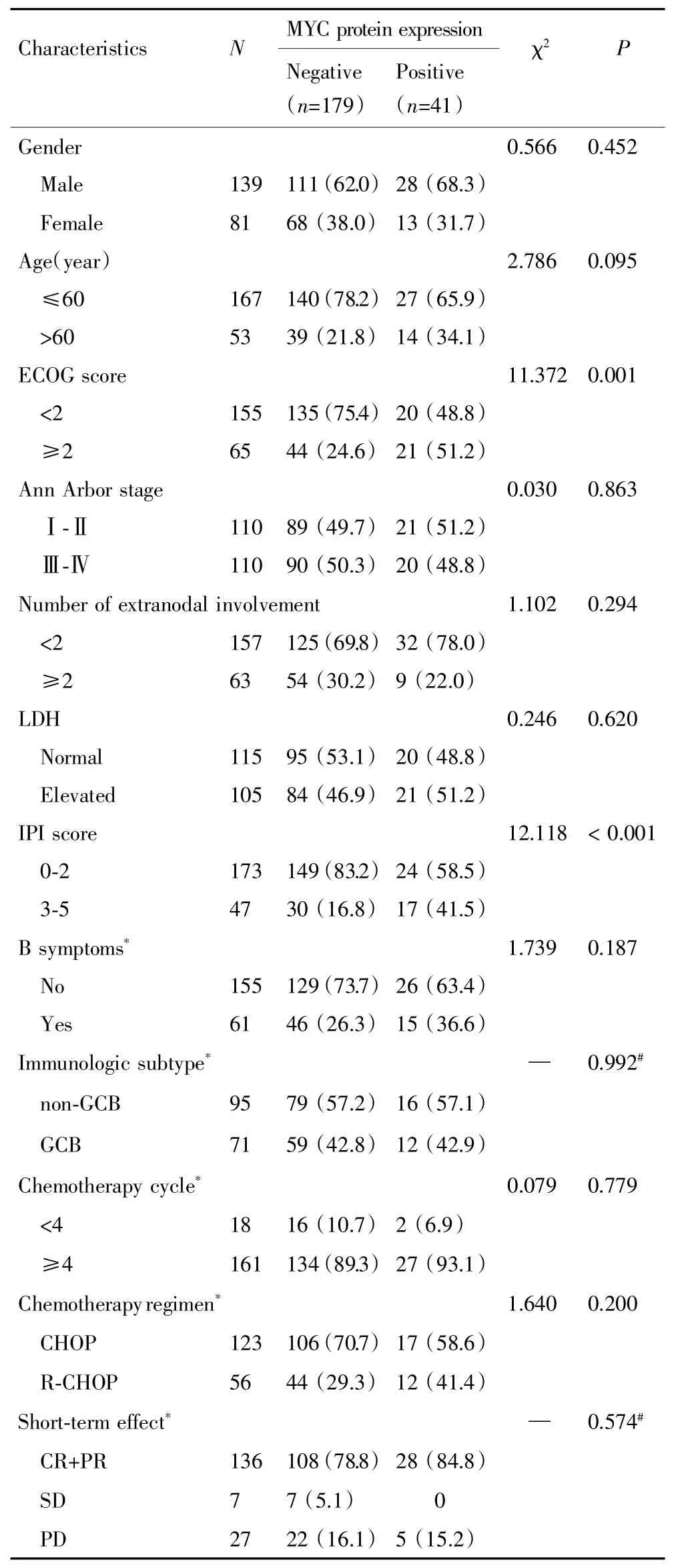
表1MYC蛋白表达与DLBCL患者临床病理特征的关系Tab.1 The relationship between MYC protein expression of DLBCL patients and its clinical pathological characteristics
2.3 MYC蛋白与DLBCL患者预后的关系
与MYC蛋白表达阴性的DLBCL患者相比,MYC蛋白表达阳性患者的OS及PFS显著缩短,差异有统计学意义(P<0.001),见图3。亚组分析显示,在GCB免疫亚型中,MYC蛋白阳性表达患者较阴性表达患者OS显著缩短(P<0.001),见图4;在non-GCB免疫亚型中,MYC蛋白阳性表达患者OS及PFS亦较阴性表达患者显著缩短,差异有统计学意义(P<0.001),见图5。
Cox比例风险回归模型分析结果显示,MYC蛋白表达、免疫亚型是影响DLBCL患者预后的独立危险因素(P<0.05),见表 2~3。

图3MYC蛋白表达对DLBCL患者OS及PFS的影响Fig.3 The influences of MYC protein expression on the OS and PFS of DLBCL patients

图4MYC蛋白表达对GCB亚型DLBCL患者OS及PFS的影响Fig.4 The influences of MYC protein expression on the OS and PFS of patients with GCB subtype of DLBCL

图5MYC蛋白表达对non-GCB亚型DLBCL患者OS及PFS的影响Fig.5 The influences of MYC protein expression on the OS and PFS of patients with non-GCB subtype of DLBCL
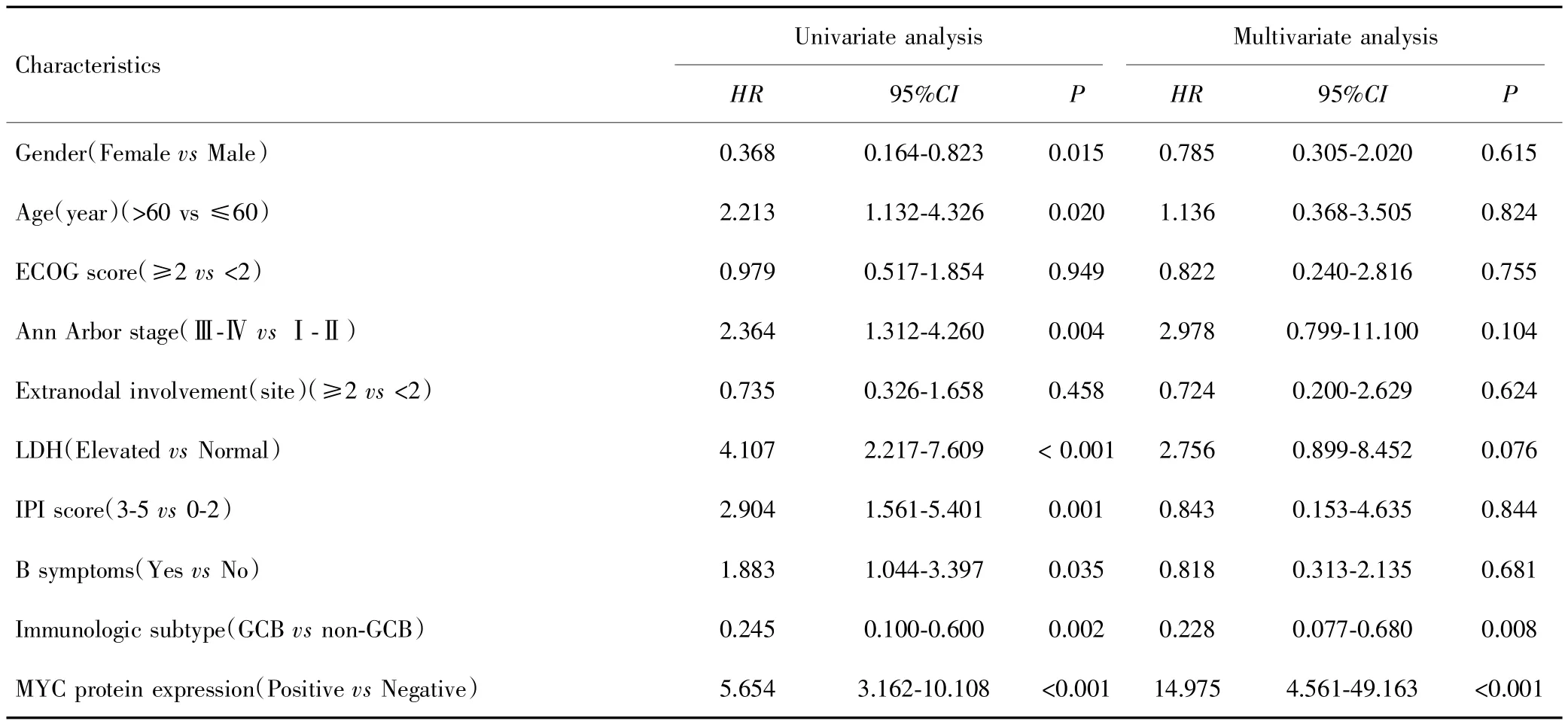
表2 影响DLBCL患者OS的单因素及多因素分析Tab.2 Univariate and multivariate analysis of prognostic factors for OS in DLBCL patients

表3 影响DLBCL患者PFS的单因素及多因素分析Tab.3 Univariate and multivariate analysis of prognostic factors for PFS in DLBCL patients
2.4 GEO数据库中MYC基因表达与DLBCL患者预后的关系
基于GEO数据库GSE10846数据集中MYC基因的表达信息,采用R语言(版本:3.5.2)进行分析。将MYC基因表达量按照中位数划分为高表达组和低表达组,结果显示,与MYC基因低表达组的DLBCL患者相比,MYC基因高表达组患者的OS显著缩短,差异有统计学意义(P<0.01),见图6A。在GCB免疫亚型患者中,MYC基因高表达患者较低表达患者的OS显著缩短,差异亦有统计学意义(P<0.05),见图6B;在ABC免疫亚型患者中,MYC基因高低表达患者的OS差异无统计学意义(P>0.05),见图6C。
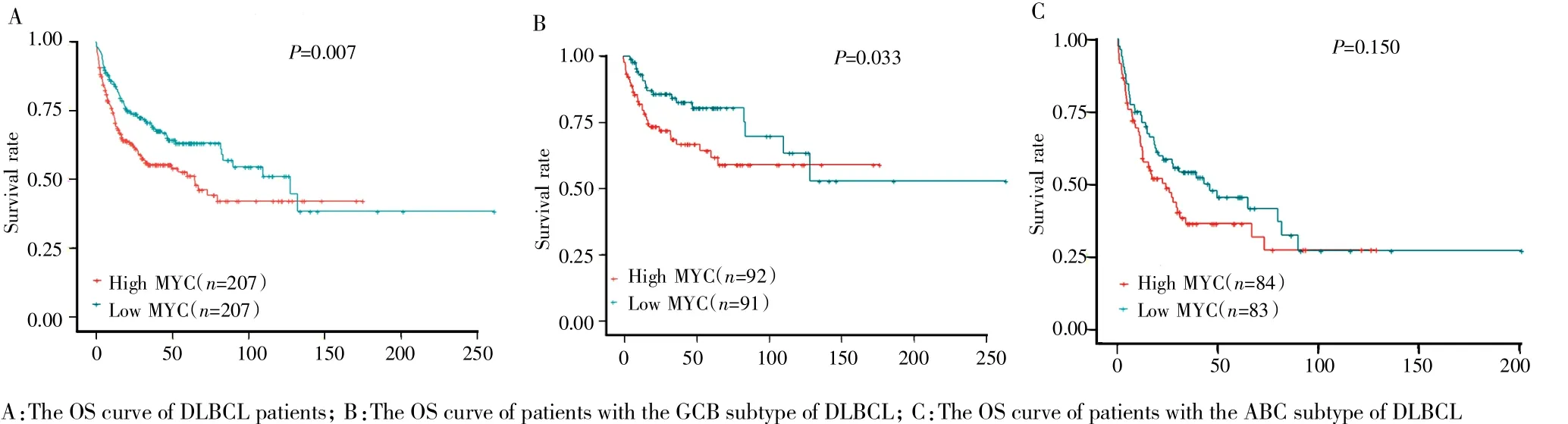
图6GEO数据库中MYC基因表达对DLBCL患者OS的影响Fig.6 The influences of MYC gene expression on the OS of DLBCL patients in GEO database
3 讨论
DLBCL是最常见的非霍奇金淋巴瘤类型,其临床表现、病理形态学、免疫表型、细胞遗传学、分子生物学、治疗反应及疾病转归等均有显著异质性。在利妥昔单抗前时代,多项研究已证实MYC基因重排的DLBCL患者采用标准CHOP方案化疗预后不良[13-14]。在利妥昔单抗时代,标准R-CHOP方案使 DLBCL患者治疗效果较前改善,但仍有一部分患者治疗反应差,容易复发及进展[15-16]。有效筛选这部分预后欠佳的患者,将有助于进一步改善其疗效和预后。目前临床上评估预后较多采用IPI。IPI主要强调年龄、临床分期、ECOG评分、结外侵犯器官数目等临床因素对患者预后的影响,但并未反映疾病的生物学异质性,因此不能有效指导疾病的治疗及预后评估。MYC基因定位于染色体8q24.1,其编码的转录因子在细胞核内结合于单链或双链DNA上,可调控转录过程,广泛参与细胞生长、分化、凋亡等,在肿瘤细胞增殖和癌细胞转移中发挥关键作用[17]。研究发现MYC基因异常与DLBCL患者的病理形态、化疗疗效及预后密切相关[18]。HORN 等[9]对 442例 DLBCL患者的石蜡包埋肿瘤标本进行MYC检测,多因素分析显示MYC基因重排是影响预后的因素。SAVAGE等[19]对135例DLBCL患者研究亦发现8.8%的患者存在MYC基因重排,且伴MYC基因重排的患者多表现为侵袭性临床进程,对治疗反应差,5年PFS及OS较差。ZHOU等[20]对4 662例患者进行回顾性分析,结果亦显示MYC基因突变为DLBCL的独立预后因素,且利妥昔单抗不能改善伴MYC基因突变患者的预后,认为MYC基因异常可作为DLBCL高危患者的筛查指标。目前用于检测MYC基因的方法主要有核型分析方法和FISH,但两者均具有成本高,不利于在基层医院推广应用等特点。免疫组织化学技术是临床病理诊断常用的技术,耗时短、费用低、操作方便,且有成熟的针对MYC蛋白的单克隆抗体,可利用免疫组织化学法对福尔马林固定及石蜡包埋的DLBCL患者活检组织中的MYC蛋白进行测定,但目前尚无统一判断MYC蛋白阳性的阈值。本研究参考DONIZY 等[21]和 YUAN 等[22]研究,通过 ROC 曲线计算MYC蛋白表达阈值为30%,免疫组织化学法检测结果显示MYC蛋白阳性表达率为18.64%。分析MYC蛋白表达与DLBCL患者临床病理特征的关系,发现MYC蛋白表达阳性患者ECOG评分和IPI评分更高,提示MYC蛋白表达阳性患者预后更差,与GUPTA等[23]研究结果一致。进一步进行生存分析发现MYC蛋白表达阳性DLBCL患者的OS及PFS均较阴性患者明显缩短,多因素分析结果亦显示MYC蛋白阳性表达是影响DLBCL患者OS和PFS的独立危险因素,分析GEO数据库中DLBCL基因表达谱数据集GSE10846,结果同样显示MYC基因高表达的患者OS明显缩短,再次印证MYC高表达的DLBCL患者预后较差,与国内外临床研究结果相符[18-23]。
OKI等[24]报道伴MYC基因重排的DLBCL患者,尤其是MYC基因重排同时伴BCL-2基因或(和)BCL-6基因重排的患者(即“双打击”或“三打击”的淋巴瘤)多为GCB表型,这部分患者具有高度侵袭性,预后较差,对目前标准的R-CHOP方案治疗反应差,CR率仅为40%,5年OS及PFS分别为22%和20%。MYC蛋白与BCL-2蛋白共表达称为“双表达淋巴瘤”,多见于ABC/non-GCB亚型。有研究显示“双表达淋巴瘤”患者预后较差,且具有更高的中枢神经系统复发风险[25]。基于不同免疫亚型DLBCL患者预后的差异,本研究对220例DLBCL患者进行亚组分析,结果显示GCB免疫亚型中MYC蛋白阳性表达患者的OS明显缩短,数据集GSE10846分析亦同样证实这一结果,与多项研究[26-27]结果一致。提示MYC为GCB亚型预后不良的影响因素,有望作为识别GCB亚型预后不良患者的指标。但在ABC免疫亚型中,本研究结果与数据集GSE10846中关于MYC对OS的影响结果不一致,考虑可能与本研究纳入的病例数较少有关,两者的关系有待进一步验证。值得注意的是,在当前使用R-CHOP方案的治疗策略下,MYC高表达的DLBCL患者预后欠佳,因此寻找新的治疗策略尤为必要。有研究发现MYC基因重排DLBCL患者一线使用DA-EPOCH-R[28]、联合来那度胺与化疗[29]或者一线治疗后予自体造血干细胞移植作为巩固治疗[30]等可带来更好的生存获益。但目前针对此类患者尚无统一的治疗方案,在强调个体化治疗的时代,尚需开展大样本、多中心、前瞻性的临床试验,以寻找最佳治疗方案。
综上所述,本研究发现采用免疫组织化学法检测DLBCL组织中MYC蛋白简便、经济、可行,MYC蛋白阳性表达与DLBCL患者不良预后有关,MYC蛋白有望成为预测预后不良DLBCL患者的指标。但本研究属回顾性分析,临床资料收集过程可能存在偏倚,病理蜡块存放时间不一,MYC蛋白不同程度丢失,可能影响其阳性表达率。在精准医学时代,识别预后不良DLBCL患者并给予相应的个体化治疗对提高DLBCL疗效或治愈率至关重要。因此,今后仍需对患者进行精准分类、分型,给予最佳的个体化治疗方案,使患者获益最大化。
