冠状动脉慢性完全闭塞病变行经皮冠状动脉介入治疗术中导丝断裂1例
2019-10-14杜俣张建维韩红亚郭永和赵迎新董然周玉杰
杜俣 张建维 韩红亚 郭永和 赵迎新 董然 周玉杰
1 临床资料
患者 男,67岁。因“反复胸痛40 d”于2016年10月18日就诊于首都医科大学附属北京安贞医院。患者自诉40 d前劳累时出现胸骨后及心前区针刺样疼痛,持续10 min后自行缓解,无放射痛、无恶心呕吐、无头晕心悸、无胸闷呼吸困难等不适。此后症状反复发作,情况同前。37 d前于外院就诊,冠状动脉造影示三支病变,其中左前降支(left anterior descending, LAD)中段慢性完全闭塞(chronic total occlusion, CTO),首先于左回旋支(left circumflex, LCX)置入一枚支架,随后尝试开通LAD CTO失败,具体过程不详。术后患者自诉症状较前稍缓解,但仍间断胸痛发作,遂转至本院。入院查体:心率56次/分,血压110/60 mmHg (1 mmHg=0.133 kPa),心律齐,未闻及明显心脏杂音。实验室检查示:超敏肌钙蛋白I 0.01 ng/ml,B型尿钠肽104 pg/ml。超声心动图示:左心室射血分数67%,左心室舒张末期内径45 mm。入院诊断:冠状动脉粥样硬化性心脏病,劳力性心绞痛,慢性萎缩性胃炎。入院后给予阿司匹林(首次剂量300 mg、顿服,随后100 mg、每日1次),氯吡格雷(首次剂量300 mg、顿服,随后75 mg、每日1次),单硝酸异山梨酯(40 mg、每日1次),阿托伐他汀(20 mg、每日1次),择期行经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)开通CTO病变。
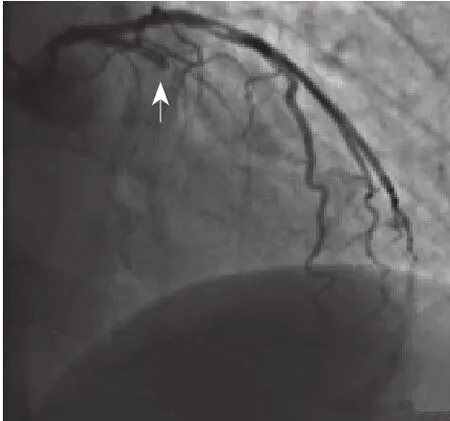
图1 冠状动脉造影显示前降支中段完全闭塞伴严重钙化,前向血流心肌梗死溶栓治疗试验血流分级0级(箭头处)

图2 导丝头端滞留于闭塞段并断裂 A.导丝头端嵌顿于闭塞段病变中,而缠绕的弹簧圈及其亲水涂层被剥离拉直(虚线处);B.断裂导丝断端位于右桡动脉(虚线处)
比伐芦定(泰加宁,信立泰)静脉推注10 ml(0.75 mg/kg),随后持续静脉泵入21 ml/h [1.75 mg/(kg · h)]。冠状动脉造影示:LAD中段完全闭塞伴严重钙化,前向血流心肌梗死溶栓治疗试验(thrombolysis in myocardial infarction,TIMI)血流分级 0级(图1),远段借右冠状动脉(right coronary artery, RCA)逆供显影。手术拟行双侧冠状动脉造影,尝试在Corsair微导管(朝日,日本)支撑下正向开通CTO病变。先后尝试Gaia First(朝日,日本)、Gaia Second(朝日,日本)、CORSS-IT 200 XT(雅培,美国)、PILOT 200(雅培,美国)导丝均未能通过病变,最终Conquest Pro导丝(朝日,日本)成功通过闭塞段,逆向造影显示导丝远端位于真腔,但前送和回撤时阻力均较大,回撤拟更换普通导丝时发现Conquest Pro导丝(朝日,日本)头端嵌顿于闭塞段病变中,而缠绕的弹簧圈及其亲水涂层被剥离拉直(图2A),随后继续尝试回撤导丝时发生导丝断裂,断端位于右侧桡动脉(图2B)。考虑滞留于体内的导丝及保护套难以通过介入方式取出,决定结束PCI,术后停用双联抗血小板治疗(阿司匹林/替格瑞洛)和比伐芦定,并使用普通肝素桥接(活化凝血时间维持在200~250 s),拟于次日行外科手术取出滞留物,同时行冠状动脉旁路移植术。PCI术后患者生命体征平稳,复查床旁超声心动图示:升主动脉内线样强回声,心包腔未见明显液性暗区。PCI术后24 h,患者在非体外循环下行冠状动脉旁路移植术(主动脉-大隐静脉-前降支,主动脉-大隐静脉-钝缘支-后降支),随后在体外循环下经升主动脉切口取出残留导丝,体外循环时间25 min。术后患者出现大量出血,血流动力学不稳定,急诊开胸探查并彻底止血,随后对症治疗2周后好转出院。住院期间共输注血浆3600 ml,悬浮红细胞48 U,血小板7治疗单位(200 ml/单位)。出院后1年临床随访,患者一般情况尚可。
2 讨论
PCI过程中导丝断裂十分少见,发生率为0.1%~0.2%[1]。导丝断裂常见原因包括过度旋转使导丝嵌顿于钙化病变或迂曲血管,旋磨或分叉病变支架释放时机械损伤[2-3]。体内滞留的断裂导丝可导致血栓形成、栓塞和穿孔等致命性并发症发生[4]。治疗方法包括介入方法、外科手术和保守治疗。保守治疗对于小段断裂导丝嵌顿于血管远端的部分患者可能安全。介入方法包括环形抓捕器取出、多根导丝缠绕取出或支架释放使其贴壁等,总体而言风险较高,且高度依赖术者经验[5]。外科手术在取出断裂段同时可行血运重建,但围术期风险较高。
本例患者冠状动脉三支病变合并LAD CTO,SYNTAX评分37.5分,首选冠状动脉旁路移植术;J-CTO评分3分,属于非常困难的CTO病变,开通成功率低。考虑患者1个月余前已行PCI,本次拟在双侧造影基础上首先尝试正向导丝升级策略,最终Conquest Pro导丝(朝日,日本)成功通过闭塞段,但回撤导丝时头端可能与CTO病变周围组织缠绕,导致缠绕的弹簧圈及其亲水涂层被剥离拉直且发生导丝断裂,由于断裂导丝过长,长期滞留体内风险过高,所以必须取出。未采取介入方法取出导丝断端,主要原因为:(1)进一步操作可能使断裂导丝损伤冠状动脉或主动脉,或者使继发血栓脱落;(2)由于血管严重钙化其他器械嵌顿风险也较高;(3)即使取出断裂导丝仍然未解决冠状动脉缺血。因此,决定行外科手术血运重建并取出导丝断端。考虑患者PCI术前抗血小板力度较大(阿司匹林+替格瑞洛),外科手术出血风险较高,且PCI术后血流动力学尚稳定,因此外科手术推迟至PCI术后24 h。但外科术中和术后仍然大量出血,这提示对于缺血风险较低的复杂CTO患者,使用强效的新型抗血小板药物(替格瑞洛)可能增加潜在出血风险。
随着PCI术和器械不断改良,PCI成功率明显提高,然而对严重钙化、迂曲、复杂分叉病变和CTO病变挑战时并发症风险仍然较大。导丝断裂在临床上虽并不常见,但处理不当可伴有严重并发症。最佳处理方案应该综合考虑患者临床表现,冠状动脉病变情况和导丝断端情况等而制定。
