全子宫切除术后阴道断端裂开:病例分析及文献回顾
2022-07-27梁华茂郭红燕韩劲松
杨 艳,李 萌,梁华茂,吴 郁,郭红燕,韩劲松,张 坤
(北京大学第三医院妇产科,国家妇产疾病临床医学研究中心,北京 100191)
阴道断端裂开是全子宫切除术后一种罕见的并发症,表现为急性腹痛,伴阴道流血、流液,甚至腹腔脏器脱出,快速识别及手术修复是成功处理的关键。目前阴道断端裂开确切的危险因素仍不清楚,对于如何管理及预防该并发症尚无共识。本研究通过对全子宫切除术后阴道断端裂开患者的临床特征、危险因素、症状、触发事件及处理措施进行分析总结,并结合相关文献复习对上述问题进行探讨,以期为临床中避免全子宫切除术后发生阴道断端裂开提供参考。
1 资料及方法
1.1 临床资料 2009年至2021年北京大学第三医院收治的行全子宫切除术或次广泛/广泛性子宫切除术后阴道断端裂开的患者共18例,发病率为0.2%(18/8929)。排除仅有阴道断端渗血、感染,无阴道断端裂开者。收集患者的临床资料,包括手术指征、年龄、体质量指数(body mass index,BMI),有无糖尿病、慢性咳嗽、便秘,前次手术情况(手术方式、手术时间、术中出血、阴道残端缝合方式、术后辅助治疗),阴道断端裂开情况(术后性交时间、发病间隔时间、诱发因素、症状、阴道裂开长度、有无伴发其他情况,如阴道感染等)、修复方式、切除组织、修复术后随访时间、复发等情况。
2 结 果
2.1 一般情况 18例全子宫切除术后阴道断端裂开患者的年龄35~60岁,平均(47.1±7.5)岁;BMI 18.2~24.6kg/m2,平均(21.4±2.0)kg/m2。1例患者合并糖尿病,2例术前中度贫血。术后1例患者存在慢性咳嗽,3例长期慢性便秘,1例大量腹水。
2.2 前次手术情况 18例患者前次手术指征包括妇科恶性肿瘤(77.8%,14/18)、尿路上皮癌(5.6%,1/18)、妇科良性疾病(11.1%,2/18)和癌前病变(5.6%,1/18)。经腹腔镜手术者占83.3%(15/18),开腹手术者占16.7%(3/18)。全子宫切除术及次广泛/广泛性子宫切除术手术方式均为标准手术方式。开腹子宫切除术中使用电刀切断或剪刀环切阴道穹窿,0号或1号微乔线连续缝合阴道断端2层;腹腔镜术者使用单极电钩以电凝模式或部分术者应用超声刀环切阴道穹窿,0号微乔线连续缝合阴道断端2层。患者平均手术时间(220.0±96.0)min,平均术中出血(100.6±103.0)mL,首次手术住院时间4~26天,中位数7.5天。术后辅助治疗者占55.6%(10/18),其中放疗22.2%(4/18),化疗27.8%(5/18),放化疗5.6%(1/18)。术后性生活开始时间60~195d,平均(117.3±50.2)d,见表1。
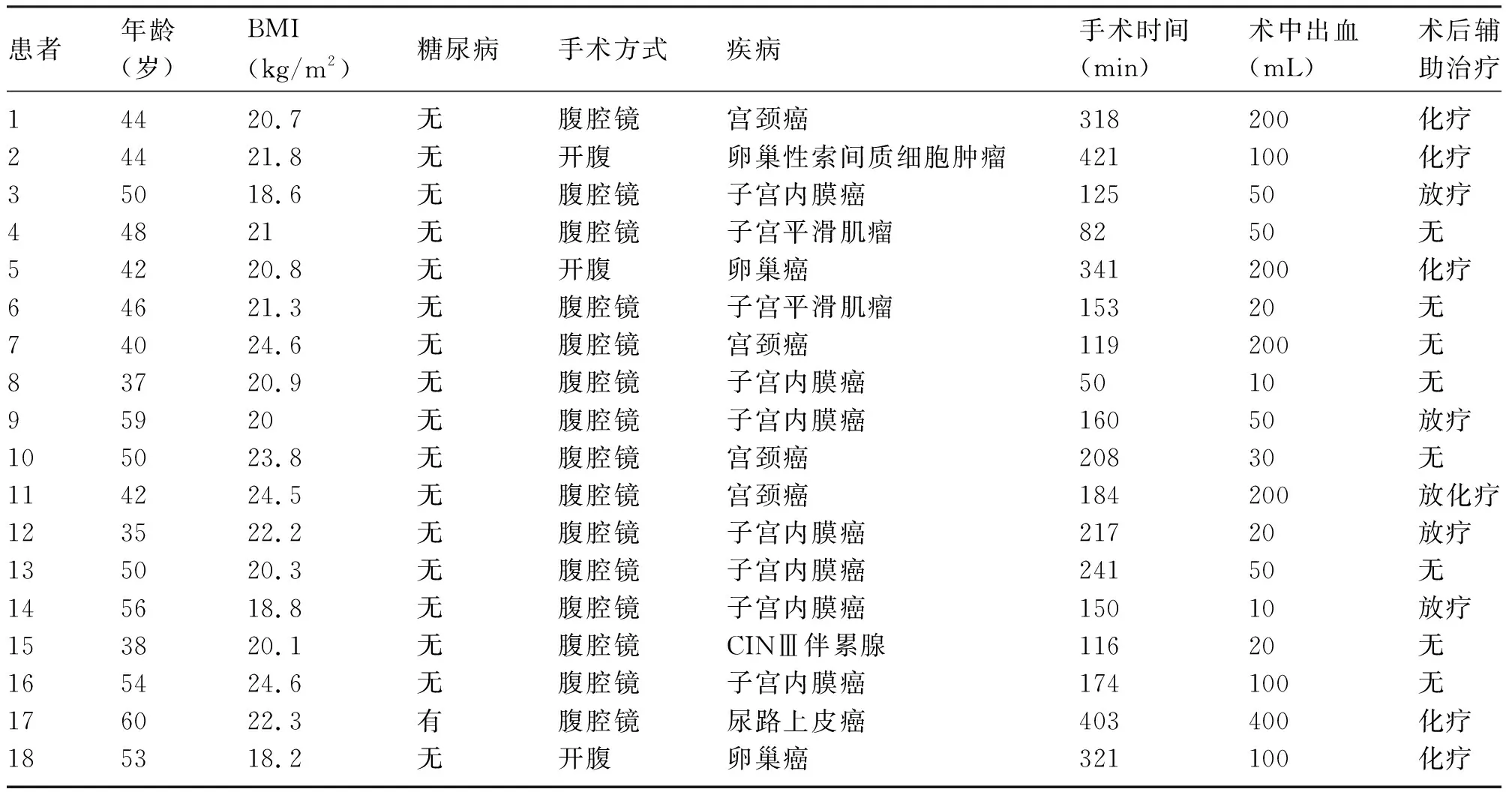
表1 全子宫切除术后阴道断端裂开患者的一般情况及前次手术情况
2.3 阴道断端裂开诱发因素、临床表现、处理及预后 阴道断端裂开距前次手术间隔37~2183d,中位发病时间128.5d。就诊时间为裂开发生后1~168h,中位就诊时间9.5h。诱发因素包括性生活8例(其中1例为应用阴道模具,1例为性生活后排便后发生)、经阴道超声检查3例、排便困难3例、无明确诱因者4例。18例患者的症状:腹痛5例,自觉阴道脱出肿物4例,阴道排液、出血9例,其中1例阴道大量出血伴失血性休克。查体:阴道断端全长裂开者9例,部分裂开9例。大网膜脱出者5例,肠管脱出者7例。所有患者中,11例经阴道修复,5例经腹腔镜修复,1例腹腔镜联合经阴道修复,1例开腹修复。其中4例同时行部分大网膜切除,所有病例未行肠管切除。术后给予抗炎治疗,平均住院(4.1±2.1)d,术后患者生命体征平稳,2个月复查阴道断端愈合良好,见表2。所有病例自阴道断端修复术后随访至2022年4月11日,病例4在阴道断端修复术后77天因同房后阴道排液,阴道断端局部愈合不良收入院抗炎治疗好转后出院;病例8修复术后查体持续发现阴道顶端愈合欠佳呈膜状,拟近期再次行修复手术。其他16例患者阴道断端修复术后均无断端渗液、感染、愈合不良及二次修复手术,查体阴道断端愈合良好。

表2 全子宫切除术后阴道断端裂开的诱发因素、临床表现及处理
3 讨 论
全子宫切除术后阴道断端裂开是罕见的严重并发症,一旦发生,对患者心理及生理均产生较大影响。全子宫切除术后发生阴道断端裂开的发生率由于受发表偏倚的影响,确切数值难以明确,据目前已有文献报道,约为0.14%~4.1%[1-2]。目前极少数研究认为,腹腔镜或机器人辅助的全子宫切除术后阴道断端裂开发生率较低,分别为0.2%和0.032%[3-4]。而更多报道机器人辅助和腹腔镜全子宫切除术后阴道残端裂开的发生率较高,约1%~4.1%[2,5]。2021年的一篇meta分析显示,腹腔镜术后阴道断端裂开发生率为0.64%~1.35%,机器人为1.64%,然而该文献纳入的研究对象均为因良性病变切除子宫的患者[6]。Hur等发现,阴道断端裂开的发生率自2000至2006年由0%增加至0.7%,认为阴道断端裂开的增加与微创手术的增加相关[1]。有数据显示,与经阴、经腹手术相比,腹腔镜术后阴道断端裂开的相对危险度分别为21及53.2[5]。而国内数据显示,腹腔镜术后发病风险较开腹高9.598倍[7]。本研究统计12年期间本院全子宫切除术后或次广泛/广泛性子宫切除术后阴道断端裂开的总体发生率为0.2%(18/8929),腹腔镜占83.33%,经腹占16.67%,与上述观点一致。但考虑本研究中部分术后阴道断端裂开患者可能于外院就诊及治疗,因此总体发生率实际上可能略高于0.2%。
关于阴道断端裂开距前次手术时间,有报道最早发生在术后3天[8],亦有报道发生在术后30年[9],平均为6.1周~1.6年(自2周到5.4年),但确切时间尚无定论。本文中最早发生时间为术后37天,最晚者为术后6年。较早发生者可能与术后断端出血、感染、贫血、慢性咳嗽、便秘、损伤、盆腔内积液等有关,较晚发生者原因相对较为复杂。本研究中术后6年发生者术前诊断宫颈中分化鳞状细胞癌Ib3期,病灶5cm×4.5cm×3.5cm,术后行盆腔外同步放化疗,术后6年性交后发生阴道断端裂开。
腹腔镜全子宫切除术后阴道断端裂开患者的前次手术情况是研究关注的重点,包括手术方式、缝合方式、使用不同能量器械、缝线等细节研究。(1)阴道断端的切开方式。Taskin等对199例经腹腔镜或机器人辅助子宫切除术患者的随机对照研究发现,在阴道断端切开方式上,阴道断端裂开的发生率在单极电凝组与单极电切组之间,差异无统计学意义(1% vs 0%,P=0.995)[10]。(2)阴道断端的止血方式。腹腔镜下阴道断端出血,大多数情况下采取双极电凝止血。反复电凝可造成断端组织坏死,焦痂形成,不利于切口的愈合。因此建议,对阴道断端较大的出血点和弥漫性出血应避免反复电凝,采用缝合方式止血更为合适。(3)阴道断端缝合方式。有研究显示,腹腔镜术中,经阴道断端缝合与经腹腔镜缝合差异无统计学意义(0.81% vs 0.35%,P=0.41)[11]。另一项研究中,双层缝合阴道断端与间断8字缝合比较,其临床结局包括阴道血性分泌物、阴道流血、切口疝形成、阴道断端裂开均无统计学差异[12]。与其他缝合方式相比,采用双向倒刺线缝合阴道断端可显著降低阴道断端裂开的风险(P=0.008)[13]。然而,该项研究是应用双向倒刺线缝合阴道断端1年内阴道断端愈合情况的回顾性分析,可能与学习使用该种新型缝合材料和技术时,更注重正常组织的充分贴合,进而导致阳性结果的产生相关。此外,研究提示,是否缝合关闭腹膜、有无盆腔粘连等与腹腔镜全子宫切除术后阴道断端裂开发生风险均无统计学相关性[14]。总之,目前对于阴道断端切开模式、缝合方式、缝线选择及相关细节方面多为meta分析及个案总结[6,15],可能存在发表偏倚,缺乏大样本、多中心、高质量的随机对照研究。
阴道断端裂开源于阴道切口愈合不良。理论上讲,手术时间越长、术中出血越多越影响术后阴道断端愈合,增加断端裂开风险,然而国外研究并未证实手术时间与术后阴道断端并发症相关[12]。王家鹤等[7]研究表明,阴道断端裂开组与对照组比较,手术时间有统计学差异(P=0.027),而术中出血量无统计学差异(P=0.537)。文献报道,糖尿病、吸烟和中重度盆腔粘连均显著增加全子宫切除术后阴道断端裂开(P=0.004,P<0.001,P=0.012)[12],但亦有不同观点[5]。本文中发生阴道断端裂开的患者中17例未合并糖尿病。此外,阴道萎缩、切口愈合不良相关因素(恶性肿瘤、类固醇使用、营养不良、慢性咳嗽、便秘导致腹压增加等)均可导致术后阴道断端感染及血肿,进而增加阴道断端裂开的风险[16]。相反,据报道,年龄和BMI增加对阴道断端裂开的发生为保护因素[11]。国内也有研究认为,年龄对术后阴道断端裂开发生无影响[7],这亦不除外与年龄大的患者性生活较少等因素有关。
恶性肿瘤是阴道断端裂开的危险因素。本文中77.8%(14/18)阴道断端裂开患者为妇科恶性肿瘤患者,这与Fuchs Weizman等的研究结果一致[17],可能与恶性肿瘤患者手术时间长、出血多、淋巴结清扫后淋巴漏造成盆腔积液进而影响阴道断端愈合相关。术后辅助治疗如放疗、化疗是影响切口愈合的危险因素[17],本研究中术后需辅助治疗者占55.6%,亦支持这一点。
性生活被认为是导致阴道断端裂开的最常见的直接诱发因素。研究表明,在年轻患者中,性交是阴道断端完全愈合前导致阴道断端裂开的主要诱发事件[4]。发生阴道断端裂开的患者中75%为性行为诱发(3/4),分别发生在腹腔镜全子宫切除术后96d、103d、47d[14]。分析可能与性生活对阴道断端的持续暴力冲击及破坏阴道微生态相关。本文中性生活后发生阴道断端裂开者8例,首次性生活时间为术后60~195d。目前尚无证据表明术后多久性生活较为安全,我院一般建议术后2个月,但会根据术后复查阴道断端愈合情况酌情调整。另外,排便也是导致阴道断端裂开的诱因之一,Hada等报道性生活后排便发生阴道断端裂开1例[14]。本研究中阴道断端裂开患者中,1例性生活后排便诱发,3例排便后诱发,考虑可能与术后便秘腹压增加导致阴道断端裂开相关。需注意的是,术后阴道超声检查亦为阴道断端裂开的危险因素。本文中阴式超声检查后发生阴道断端裂开患者3例,分别发生在术后133d、97d、444d。赵雪松等[18]报道,6例全子宫切除术后阴道断端裂开者,其中3例发生在阴式超声检查后。王家鹤等[7]报道,21例全子宫切除术后阴道断端裂开患者中,2例发生在阴式超声检查后,且并非在阴道断端愈合初期。提示检查者需注意检查力度,避免使愈合不良或假性愈合的阴道断端裂开。
阴道断端裂开的临床症状不同,腹痛或盆腔痛为58%~100%,阴道出血或流液为33%~90%[19],伴随腹腔内容物脱出为35%~70%[19-20],也有极少数患者无明显临床症状,仅在常规术后复查中得以诊断。本文中大部分患者均有阴道出血、流液和伴有脏器脱出,仅4例患者单纯表现为脏器脱出,而无明显腹痛,占22.22%。阴道断端裂开患者大部分腹腔脱出脏器为肠管及大网膜,严重者发生肠嵌顿、肠坏死、腹腔感染等,甚至危及患者生命。本研究中肠嵌顿、肠脱出者7例,术中经充分评估还纳肠管,无1例患者行肠管切除,术后随访患者均未发生肠坏死、腹腔感染等并发症,与文献报道一致[1,11]。肠管脱出、嵌顿一般推荐开腹联合经阴式手术进行修复,目的是进一步检测肠管受损情况,降低再次手术风险[3]。本研究阴道断端裂开患者中,1例因肠嵌顿,行开腹探查及肠管还纳;1例因肠管脱出两段,每段8~10cm,为进一步评估其他肠管情况行腹腔镜探查;另1例行腹腔镜探查同时切除双侧输卵管;其他4例肠管脱出患者均行经阴手术。
目前,关于阴道断端裂开后理想的修复方式尚无统一结论。通过综合不同类型的文献报道,51%经阴式进行缝合,32%经腹,2%经腹腔镜,10%经腹联合经阴或经腹腔镜[19]。本文中27.8%经腹腔镜修复,61.1%经阴道修复,5.6%开腹修复,5.6%腹腔镜联合经阴道修复阴道断端。研究表明,阴道断端裂开的患者中约4%(3/73)经历再次裂开及再次修复[19]。本文截止随访,有2例修复术后阴道断端愈合不良,1例行抗炎治疗后好转,另1例拟行二次修复,但无患者经历二次裂开。
综上所述,本研究总结了全子宫切除术后阴道断端裂开的危险因素、症状、诱发因素及处理措施。为降低此项并发症,需以预防为主,加强围术期管理,提高腹腔镜手术技能,避免过早性生活。对有高危因素者,应尽量避免经阴道超声检查,减少医源性阴道断端裂开的发生。
