基于CT密度联合纹理参数建模预测垂体大腺瘤质地
2019-08-24陈基明
万 强,陈基明,邢 涛,邵 颖
(皖南医学院弋矶山医院医科影像中心,安徽 芜湖 241001)
垂体腺瘤是临床常见颅内肿瘤,常致患者头痛、视力减退,部分可引起内分泌功能障碍[1]。外科手术切除是治疗垂体大腺瘤的主要方式,常用术式包括经蝶入路和开颅两种,分别用于治疗不同质地的肿瘤[2-4]。常规CT和MRI对判断肿瘤质地的价值有限[5]。纹理分析通过对图像的空间分布特点和像素强度进行数学分析,提供病变图像中肉眼无法观察到的客观信息,有助于揭示病灶的异质性,目前已用于多种肿瘤的鉴别诊断[6]。本研究探讨基于CT平扫图像密度和纹理参数评估垂体大腺瘤肿瘤质地的价值。
1 资料与方法
1.1 一般资料 回顾性分析2012年7月—2018年7月我院50例垂体腺瘤患者资料,男31例,女19例,年龄24~78岁,平均(55.6±12.4)岁。纳入标准:①术前接受CT平扫检查,临床和影像学资料完整;②手术切除并经病理证实为垂体腺瘤;③垂体腺瘤直径≥10 mm。排除标准:①图像质量不佳,不符合纹理分析要求;②肿瘤内伴有巨大囊变、坏死。根据术中所见肿瘤质地,将肿瘤分为质软组(n=30,术中切开脑膜后肿瘤自行涌出,易于用吸引器或刮匙刮除)和质硬组(n=20,术中不能用吸引器或刮匙刮除,需反复电凝或用锐器切割方能小块切除)。质软组男17例,女13例,年龄24~78岁,平均(55.9±12.9)岁;对其中27例采用经蝶入路,3例开颅手术;22例腺瘤有内分泌功能,8例为无功能腺瘤。质硬组男14例,女6例,年龄36~75岁,平均(55.4±12.1)岁;其中19例经蝶入路,1例开颅手术;13例腺瘤有内分泌功能,7例为无功能腺瘤。
1.2 仪器与方法 采用Siemens Somatom Emotion 16层及Toshiba Aquilion 16层CT扫描仪。患嘱者仰卧,行冠状位扫描。扫描参数:Somatom Emotion 16层CT,管电压130 kV,管电流92 mA,矩阵512×512;Aquilion 16层CT,管电压120 kV,管电流150 mA,矩阵512×512;FOV均为240 mm×240 mm,层厚和层间距均为2 mm。
1.3 图像处理 由2名放射科医师(分别具有5年和15年工作经验)分别独立分析图像。选取病灶最大层面图像,沿肿瘤边缘手动勾画整个病灶为ROI(图1),测量其CT值。将全部CT平扫冠状位图像以DICOM格式导入GE Omni-Kinetics 2.06软件,选取病灶最大层面图像勾画ROI,方法同前,软件自动提取图像纹理特征,最终获得5类77个纹理特征(表1)。

表1 基于冠状位CT平扫图像提取的主要纹理特征

图1 垂体大腺瘤病灶勾画ROI示意图 在肿瘤的最大层面,沿病灶轮廓勾画ROI
1.4 统计学分析 采用SPSS 20.0统计分析软件。以Kolmogorov-Smirnov检验计量资料是否符合正态分布。以组间相关系数(intraclass correlation coefficients, ICC)评估2名医师测量CT值和提取纹理特征的一致性。对符合正态分布的计量资料以±s表示,2组间比较采用两独立样本t检验;不符合正态分布者以中位数(上下四分位数)表示,2组间比较采用Mann-WhitneyU检验;筛选得到2组间差异有统计学意义的参数。采用多因素Logistic回归对筛选出的有统计学意义的参数进一步分析并建模,绘制ROC曲线以评估各参数及Logistic回归模型对垂体腺瘤质地的预测能力。采用Hosmer-Lemeshow检验对模型的拟合度进行检验。P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析结果 2名医师测量的CT值和提取的图像纹理特征一致性较好,ICC值分别为0.872和0.876。质硬组CT值高于质软组,差异有统计学意义(P=0.031,表2)。对基于CT平扫图像提取的77个参数特征进行组间比较,结果显示质软组与质硬组间4个纹理特征差异有统计学意义(P均<0.05,表2),分别为第90百分位数、惯量、方差和对比度。
2.2 多因素Logistic回归分析结果及预测模型 对2组间差异有统计学意义的变量行多因素Logistic回归分析,建立纹理特征预测垂体大腺瘤质地的模型如下:Y=0.102×惯量+0.038×第90百分位数。CT值结合纹理特征获得模型:Y=0.190×CT值+0.081×惯量-0.030×第90百分位数+387.866×方差。CT值结合纹理特征建立模型经Hosmer-Lemeshow检验,模型的P值为0.736,即模型预测值与观测值之间差异无统计学意义。
2.3 各参数及多因素Logistic回归模型预测垂体大腺瘤质地的效能 ROC曲线结果见表3及图2、3,其中CT值结合纹理特征模型预测垂体大腺瘤质地的AUC最大,为0.782,其特异度较高为96.7%,而敏感度仅为50.0%。纹理特征模型的AUC为0.690,其特异度和敏感度分别为83.3%、60.0%。
3 讨论
既往研究[7]发现,垂体大腺瘤内部的胶原含量是影响腺瘤质地的最主要因素,质硬肿瘤中含有大量Ⅰ型和Ⅲ型胶原蛋白,而质软肿瘤含有少量Ⅰ型胶原蛋白;进一步研究[8]表明转化生长因子β1及其调控下的金属蛋白酶组织抑制因子Ⅰ能够促进胶原蛋白沉积,在促进垂体腺瘤纤维化过程中发挥重要作用,而肿瘤纤维化程度越高,质地越硬。大部分垂体腺瘤质地较软,经蝶入路即可完整吸出肿瘤,而部分质硬肿瘤经蝶切除困难,必须经过开颅手术采用电凝反复灼烧或锐器切割方能小块切除,术前判断肿瘤质地对于选择手术方式十分重要。目前国内外对垂体大腺瘤质地的研究多局限于MRI,有学者[9-11]指出T2WI低信号提示垂体大腺瘤的纤维含量高,质地硬;质子运动可以反映肿瘤组织内部的微结构特征,近年来DWI和ADC值也逐渐用于预测垂体大腺瘤的质地[12-13]。但是,MRI对垂体大腺瘤质地的预测效果仍然存在争议。CT密度分辨率较高,且对肿瘤组织内部囊变、坏死、钙化等特征显示较好,能直接反映肿瘤组织内部体素的密度。异质性是良恶性肿瘤鉴别的重要特征之一。CT纹理特征分析不仅可反映肿瘤的异质性,而且与肿瘤组织内部许多生理生化反应及病理变化均具有一定相关性[14-16]。目前CT纹理特征分析已用于多种肿瘤的鉴别诊断及分级、分期[17-19],但其对垂体大腺瘤质地方面的研究却鲜见报道。
表2 质软组与质硬组垂体腺瘤CT值和纹理特征比较(±s)

表2 质软组与质硬组垂体腺瘤CT值和纹理特征比较(±s)
组别CT值(HU)第90百分位数惯量方差对比度质软组(n=30)38.33±5.3851.71±7.53815.39(371.69,1018.60)0.018±0.0090.012(0.006,0.016)质硬组(n=20)41.80±5.3856.71±9.961103.69(575.89,1591.29)0.027±0.0150.017(0.009,0.024)t/Z值-2.233-2.020-2.392-2.477-2.391P值0.0310.0490.0230.0150.023

表3 CT值和纹理参数预测不同质地垂体腺瘤的ROC曲线分析结果
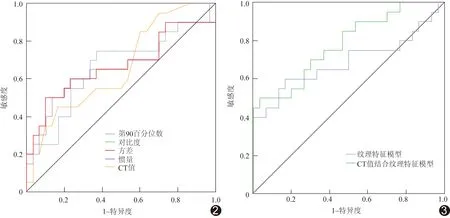
图2 CT值和纹理特征单独鉴别腺瘤质地的ROC曲线 图3 纹理特征模型和CT值结合纹理特征模型鉴别腺瘤质地的ROC曲线
本研究结果显示质硬和质软垂体大腺瘤之间CT值有显著差异,可能反映垂体大腺瘤间结构的差异;但CT值鉴别肿瘤质地的效能不佳(AUC为0.662,P=0.055)。本研究最终筛选出4个纹理特征鉴别肿瘤质地有统计学意义,包含一阶灰度统计特征的第90百分位数和方差、灰度共生矩阵类的惯量和对比度。一阶灰度统计特征是图像灰度级的函数,以定量方式描述、比较肿瘤生物指标的分布,反映病变特征数据集的离散程度,其数值越大表示肿瘤异质性越强。本研究中,质硬组第90百分位数和方差均高于质软组,提示质硬组垂体大腺瘤异质性更高,考虑与质硬组垂体大腺瘤内部胶原蛋白含量较多而肿瘤细胞及新生血管较少有关。灰度共生矩阵反映图像上一定距离的2个像素灰度值之间存在的空间关系,可以描述局部纹理特征,反映灰度分布的混乱程度。本研究获取的参数为对比度和惯量;对比度反映图像清晰度和纹理沟纹深浅程度,对比度越大其纹理沟纹越深,效果越清晰;惯量反映图像纹理的粗细程度,纹理粗时,元素较集中于矩阵的对角线附近,惯量较小;纹理细时惯量较大[20]。本研究质硬组惯量和对比度均高于质软组,表明质地较硬肿瘤内部空间结构更加复杂、不均质性更明显,可能是肿瘤组织内部不同程度纤维化、囊变、坏死等所致。
本研究对筛选出的有统计学意义的变量行多因素Logistic回归分析并建立预测模型,纹理特征模型预测垂体大腺瘤质地的AUC为0.690(P=0.024),高于CT值及单个纹理特征的AUC。CT值结合纹理特征建立模型,其预测垂体大腺瘤质地的AUC最高,为0.782,具有较高价值;且经Hosmer-Lemeshow检验,模型的P值为0.736,表明模型拟合效果较好。
本研究的不足:①样本量相对较小,质硬肿瘤更少;②仅选择肿瘤最大层面勾画ROI,不能反映肿瘤整体的三维属性;③术中判断肿瘤质地具有一定主观性,且缺乏术后病理胶原成分对照分析。
总之,基于CT平扫图像密度及部分纹理参数对于预测垂体大腺瘤质地具有一定价值,CT值结合纹理特征模型能提高预测效能,有助于选择手术方式。
