肺栓塞超声特征的多因素Logistic回归分析
2019-08-12郭淑萍张周龙李一凡
郭淑萍 张周龙 李一凡
近年来医学界虽然对肺栓塞的认识和诊疗水平不断提高,但该疾病在国内外致残率及致死率仍较高,如何对该疾病早期诊断及时治疗是目前医学界的一个热点和难点[1]。超声检查因其操作简便、使用方便、无辐射等优点广泛应用于临床,床边超声更是受到重症患者的青睐[2~4]。但是肺段以下小血管的栓塞超声检查无法清晰显示,只能通过间接征象推断[5]。因此本研究对肺栓塞患者(PE组)与非肺栓塞患者(非PE组)的多项超声指标进行多因素Logistic回归分析,建立肺栓塞诊断模型,为临床快速早期诊断提供依据。
对象与方法
1.研究对象:2017年2月~2018年5月在河南科技大学第一附属医院就诊怀疑肺栓塞的110例患者(除外心肌梗死、心脏瓣膜病及先天性心脏病等疾病),临床上主要表现为不明原因咳嗽、呼吸困难、胸痛、气促、咯血、晕厥等症状。均行超声心动图检查及外周血管超声检查,最终经核素肺灌注扫描、MRI或CT肺动脉造影(CTPA)等检查确诊PE组60例,非PE组50例;110例患者中,男性58例,占52.73%,女性52例,占47.27%;患者年龄最大者为87岁,最小者为17岁,平均年龄为62.65±15.47岁。
2.仪器与方法:(1)使用Philips IE33及Philips EPIQ 7C彩色多普勒超声诊断仪,心脏探头频率为2.5~5.0MHz,周围血管探头频率为5.0~7.0MHz。(2)研究方法:患者取左侧卧位,经胸超声心动图重点观察左心室长轴切面,大动脉短轴切面,心尖四腔心以及五腔心切面,重点观察肺动脉主干及其分支内有无血栓,右心系统结构及血流动力学的改变。患者仰卧位进行下肢静脉血管超声检查,观察下肢静脉血栓的有无。对PE组与非PE组之间右心室舒张末期内径/左心室舒张末期内径的比值、右心室舒张末期前后径、右心房舒张末期左右径、三尖瓣反流速度、肺动脉压、肺动脉内径、心室间隔运动幅度异常、下肢静脉血栓、三尖瓣反流面积和心包积液等10个超声特征,进行统计学分析,建立Logistic诊断模型。
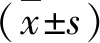
结 果
1.PE组与非PE组间的超声指标统计学分析结果:PE组的右心室舒张末期内径/左心室舒张末期内径的比值、右心室舒张末期前后径、右心房舒张末期左右径、三尖瓣反流速度、肺动脉压、肺动脉内径均大于非PE组(P=0.000、0.000、0.000、0.022、0.002、0.000),PE组室间隔运动幅度异常和下肢静脉血栓的比例分别为56.67%和61.67%,均高于非PE组中的比例即14.00%和22.00%,差异有统计学意义(P<0.05)。PE组与非PE组的三尖瓣反流面积和心包积液情况比较,差异无统计学意义(P>0.05),详见表1。
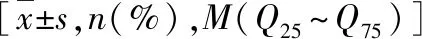
表1 发生与未发生肺栓塞患者间的相关指标比较
2.肺栓塞超声特征的多因素分析结果:根据 PE组与非PE组间的比较结果,P<0.10的因素有右心室舒张末期内径/左心室舒张末期内径的比值、右心室舒张末期前后径、右心房舒张末期左右径、三尖瓣反流速度、肺动脉压、肺动脉内径、室间隔运动幅度异常和下肢静脉血栓。以是否发生肺栓塞为因变量,上述因素为自变量。进行Logistic逐步回归分析,进入和排除的标准分别为0.05和0.10(表2)。分析结果显示右心室舒张末期前后径、右心房舒张末期左右径和肺动脉内径为肺栓塞的独立影响因素。对于右心室舒张末期前后径,其越大则发生肺栓塞的风险越大(OR=1.183,95%CI:1.028~1.361);右心房舒张末期左右径越大,发生肺栓塞的风险越大(OR=1.316,95%CI:1.137~1.525);肺动脉内径越大,发生肺栓塞的风险越大(OR=1.284,95%CI:1.077~1.531)。

表2 肺栓塞超声特征的多因素分析
经过Logistic逐步回归,建立的肺栓塞预测诊断模型为:Logit(P)=-20.496+0.168×(右心室舒张末期前后径)+0.275×(右心房舒张末期左右径)+0.250×(肺动脉内径)。经计算回归模型以P≥0.50诊断为发生肺栓塞。对上述结果带入模型检验显示,发生肺栓塞的60例患者中,54例诊断正确;未发生肺栓塞的50例患者,43例诊断正确,回归模型的敏感度为90%,特异性为86%,漏诊率为10%,误诊率为14%。
讨 论
肺栓塞是内源性或外源性栓子阻塞肺动脉或其分支而引起的一种病理生理综合征,是目前临床上主要猝死原因之一。有研究表明,深静脉血栓合并肺栓塞的概率高达62%[6]。所以对于疑诊肺栓塞的患者,都应及时进行下肢血管超声检查,明确是否有栓子来源。当机体受到创伤、长期制动、手术、口服避孕药等情况下,容易诱发血栓,而机体抗血凝酶、Ⅻ因子、纤溶酶原、蛋白S缺乏及V因子Leiden突变(活性蛋白C抵抗)等情况下,可引起患者反复血栓和栓塞,因此当任何可以导致静脉血液瘀滞、血管内皮细胞损伤及血液高凝状态的情况,都应引起重视。当机体发生肺栓塞后,体内血流动力学发生改变,可导致右心功能不全,长时间作用下,左心功能受损,致体循环低血压甚至是休克。当右心衰竭时,机体将产生恶性循环最终导致死亡。而发生肺栓塞的同时机体的气体交换也会发生障碍,导致通气/血流比例失调,出现低氧血症和代偿性过度通气等呼吸功能不全等情况。
大多数肺栓塞患者临床症状不明显,甚至是隐匿的,出现典型呼吸困难、胸痛及咯血“三联征”表现的患者较少,缺乏特异性,临床上对肺栓塞的早期诊断较困难。血浆D二聚体敏感度高,但特异性较差,对肺栓塞的诊断意义不大,但对排除肺栓塞有重要作用。目前主要的影像学检查有核素肺灌注扫描、MRI或CT肺动脉造影(CTPA)等,CTPA是目前公认诊断肺栓塞的金标准,通过这项检查可以发现段以上肺动脉内的血栓,直观的显示栓子的部位及大小,具有较高的敏感度和特异性[7]。但以上检查因其有创性及部分患者对造影不适用,基层医院条件滞后,该方法不能在临床上广泛应用。
超声心动图是一种简便可靠的成像技术,在血流动力学不稳定的情况下,可以对右心腔内及肺动脉主干的血栓直接显示,也能对右心功能进行评估。研究表明,右心功能障碍是肺栓塞病死率的重要预测指标,因此超声心动图对肺栓塞的预后分层是十分重要的[8~12]。超声心动图也可以无创地估测肺动脉压,肺动脉压的程度主要取决于肺动脉栓子的大小和位置,以及之前机体存在的心肺病理情况,该检查方法临床符合性高,对肺动脉高压有较高的诊断价值[13]。但超声心动图也有其缺点,即很难发现新鲜及肺动脉主干以外血管的血栓[14]。本研究中有2例患者死亡,因其早期诊断不明确,未能及时得到治疗,后经证实为段以下小动脉阻塞。1例患者超声心动图直接观察到右心增大及肺动脉血栓,立即确诊,患者经溶栓治疗,48h后复查超声心动图,肺动脉内血栓消失,肺动脉压由98mmHg下降至32mmHg,心脏大小恢复正常,1周后肺动脉压降至正常,预后较好。
当栓子阻塞肺动脉及其分支,通过机械阻力作用及神经体液因素的影响,肺血管阻力增加,肺动脉压升高,右心负荷增大,右心系统发生相应改变,如右心系统的增大。本研究显示右心室舒张末期前后径、右心房舒张末期左右径和肺动脉内径为影响肺栓塞的独立影响因素,三者与肺栓塞发生呈正相关,即右心室舒张末期前后径、右心房舒张末期左右径、肺动脉内径越大发生肺栓塞的风险越大,符合血流动力学改变。Miniati等[15]认为右心室舒张末期前后径增大,肺栓塞发生可能性大,与本研究相符。
本研究PE组中右心室舒张末期前后径增大46例,右心房舒张末期左右径增大43例,肺动脉内径增大42例,3个独立因素影响力大小并无先后性,只有Logit(P)值越大,发生肺栓塞可能性越大。本研究中漏诊6例,误诊7例,观其Logit(P)值多在0.4~0.6之间,误诊7例中3例右心负荷增大时,Logit(P)值增大,假阳性的出现,造成诊断错误。本研究为回顾性研究,样本量有限且有地域性差异,但本研究中敏感度和特异性均较高,肺栓塞诊断预测模型具有较高的应用价值。超声心动图及外周血管超声检查对肺栓塞诊断具有重要价值,多因素Logistic回归模型对诊断肺栓塞符合性高,为临床快速诊断及时治疗肺栓塞提供依据。
