超声内镜结合内镜黏膜下剥离术治疗直肠类癌应用价值
2019-07-31罗雅丽劳有益宁华敏
罗雅丽,劳有益,宁华敏
广西钦州市妇幼保健院消化内科,广西钦州 535099
直肠类癌是较少见的肿瘤之一。直肠类癌生长缓慢,临床上属于神经内分泌肿瘤,具有恶性倾向,早期患者多无症状、大多数是因其他肠道疾病行肠镜检查时发现,少数可能是有肛周不适、便秘、大便形态改变等表现,易漏诊、延误治疗。随着内镜及超声影像学技术的不断发展,直肠类癌的检出率不断提高,治疗更微创、简单。直肠类癌先前接受了传统外科手术治疗,但外科手术创伤很大,手术切除是首选治疗方法,传统开放性手术可获得良好效果,但带来较大创伤。随着微创技术的不断发展,超声内镜结合内镜黏膜下剥离术被广泛用于直肠类癌的治疗[1-2]。该研究选择该院 2016年5月—2018年11月20例直肠类癌患者,分析了超声内镜结合内镜黏膜下剥离术治疗直肠类癌应用价值,报道如下。
1 资料与方法
1.1 一般资料
选择 20例直肠类癌患者,随机分组。观察组10例,年龄 41~75岁,平均(51.92±2.89)岁。男女分别有 6例和 4例。其中,无临床症状有3例,出现不规则腹痛症状有3例,出现大便性状改变有6例。病灶直径最小是0.0 cm,最大是 1.7 cm,平均是(0.67±0.24)cm。
对照组 10 例,年龄 41~76 岁,平均(51.15±2.29)岁。男女分别有6例和4例。其中,无临床症状有4例,出现腹痛症状有3例,出现大便性状改变有4例。病灶直径最小是0.25 cm,最大是 1.7 cm,平均是(0.69±0.21)cm。 该研究所选病例经过伦理委员会批准,患者或家属知情同意。两组一般资料可比。
1.2 手术方法
术前超声内镜明确类癌的起源:①肠镜(Olympus CFH260AZI型)检查明确直肠粘膜下肿物,粘膜表面光滑,②顺肠镜插入12MHzMAJ-935超声探头(UM-DP12-25R型)检查诊断粘膜下肿物位于粘膜层及粘膜下层,边界清晰、内部回声均匀、与固有肌层分界清晰,高度疑似直肠类癌,具内镜下切除指征;③病变直径≤1.5 cm;④患者经CT检查无肝脏转移、淋巴结转移。
对照组对于直肠类癌患者选择传统的开放性手术,观察组对于直肠类癌患者选择超声内镜结合内镜黏膜下剥离术。术前告知患者及其家属治疗的方案和安全性、可能出现的并发症等,在患者和家属知情之后给予同意书签署。对患者血常规和心电图等进行检测,术前结合患者情况给予10 mg安定和盐酸哌替啶50 mg肌注。嘱咐患者摆放合适体位,内镜头端加透明帽之后,将病灶置于视野中间,并用Dual刀头端于病灶边缘0.5 cm左右实施电凝标记,用0.5%肾上腺素0.9%氯化钠溶液混合溶液注射黏膜下,加入适量的靛胭脂进行病变标记,直至病灶完全隆起,与固有肌层液体垫形成。用Dual刀沿标记环将黏膜切开,并用Dual刀或者IT-2刀剥离黏膜下层,必要时更换体位,术中给予去甲肾上腺素冰0.9%氯化 钠溶液进行创面冲洗,促使视野充分暴露,剥离当中进行黏膜下反复注射,分离病变层和肌层,直至完全将病变及周边组织(包括粘膜下层组织)切除,取出病灶送检,对创面基底观察有无残留病灶,并电凝处理出血,给予金属夹夹闭创面,观察无出血退镜。术后常规禁食、抗感染和补液、止血。
1.3 观察指标
分析诊断准确率、手术操作用时等指标;治疗前后患者机体生理应激指标、心理应激指标、生命质量评分;并发症发生率。
1.4 统计方法
数据采用SPSS 22.0统计学软件处理,计量资料(±s),计数资料[n(%)] 分别进行t、χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 诊断准确率
观察组诊断准确率10例(100.00%)高于对照组7例(70.00%)(χ2=6.734,P=0.016<0.05)。
2.2 治疗前后机体生理应激指标、心理应激指标、生命质量评分分析比对
治疗前两组机体生理应激指标、心理应激指标、生命质量评分相似,差异无统计学意义(P>0.05);治疗后观察组机体生理应激指标、心理应激指标、生命质量评分优于对照组,差异有统计学意义(P<0.05)。见表1。
2.3 两组手术操作用时等指标分析比对
观察组手术操作用时等指标优于对照组,差异有统计学意义(P<0.05),见表 2。
表1 治疗前后机体生理应激指标、心理应激指标、生命质量评分分析比对(±s)
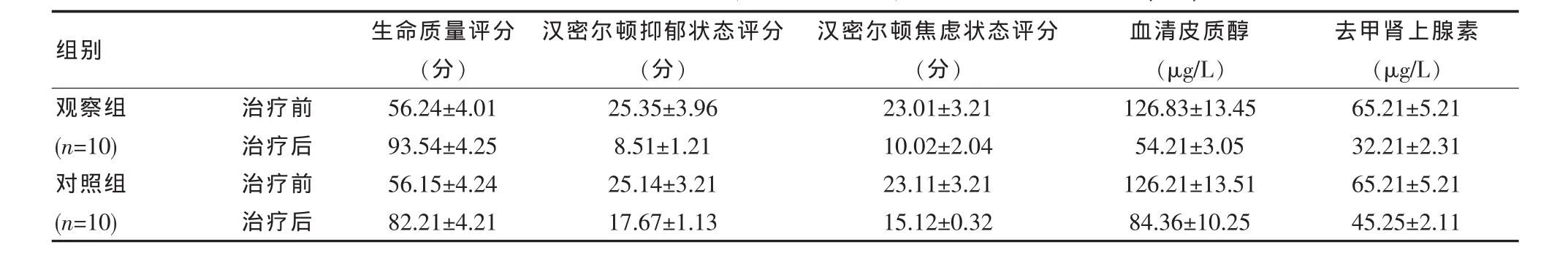
表1 治疗前后机体生理应激指标、心理应激指标、生命质量评分分析比对(±s)
组别生命质量评分(分)汉密尔顿抑郁状态评分(分)汉密尔顿焦虑状态评分(分)血清皮质醇(μ g/L)去甲肾上腺素(μ g/L)观察组(n=1 0)对照组(n=1 0)治疗前治疗后治疗前治疗后5 6.2 4±4.0 1 9 3.5 4±4.2 5 5 6.1 5±4.2 4 8 2.2 1±4.2 1 2 5.3 5±3.9 6 8.5 1±1.2 1 2 5.1 4±3.2 1 1 7.6 7±1.1 3 2 3.0 1±3.2 1 1 0.0 2±2.0 4 2 3.1 1±3.2 1 1 5.1 2±0.3 2 1 2 6.8 3±1 3.4 5 5 4.2 1±3.0 5 1 2 6.2 1±1 3.5 1 8 4.3 6±1 0.2 5 6 5.2 1±5.2 1 3 2.2 1±2.3 1 6 5.2 1±5.2 1 4 5.2 5±2.1 1
表2 两组手术操作用时等指标分析比对(±s)
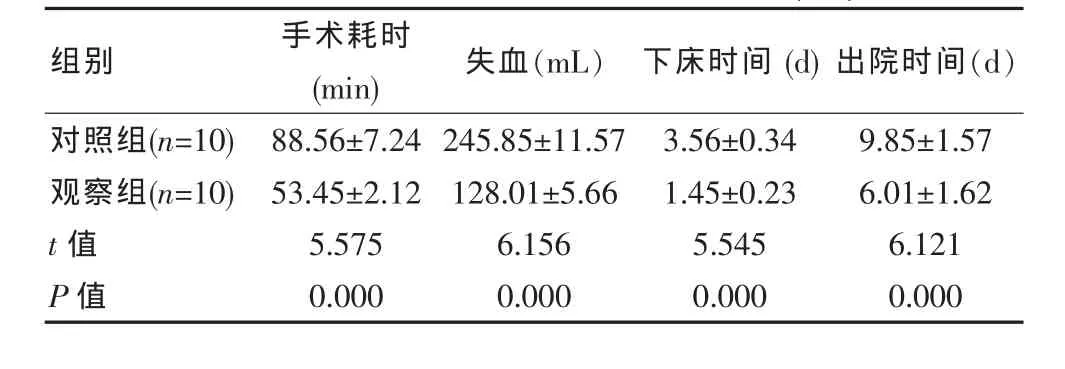
表2 两组手术操作用时等指标分析比对(±s)
组别 手术耗时(m i n) 失血(m L) 下床时间 (d)出院时间(d)对照组(n=1 0)观察组(n=1 0)t值 P值8 8.5 6±7.2 4 5 3.4 5±2.1 2 5.5 7 5 0.0 0 0 2 4 5.8 5±1 1.5 7 1 2 8.0 1±5.6 6 6.1 5 6 0.0 0 0 3.5 6±0.3 4 1.4 5±0.2 3 5.5 4 5 0.0 0 0 9.8 5±1.5 7 6.0 1±1.6 2 6.1 2 1 0.0 0 0
2.4 两组并发症发生率分析比对
观察组并发症发生率1例(10.00%)低于对照组4例(40.00%),差异有统计学意义(χ2=6.246,P=0.021<0.05)。
3 讨论
直肠类癌在临床上较为少见。直肠类癌的临床治疗包括传统的开放手术和微创手术,开放手术手术后较大的伤口会导致疼痛和其他并发症,降低患者生活质量[3]。随着超声内镜技术和内镜设备技术的进步和微创手术概念的推广,超声内镜结合内镜黏膜下剥离术(EMR)不断发展完善,体现出明显的优势[4-5]。内镜下切除直肠类癌可有效减轻创伤和缓解疼痛,减少出血和并发症发生率,缩短术后住院的天数,切口小,恢复快,可减少牵拉操作,彻底切除肿瘤,减少复发率[6-8]。与传统手术相比,超声内镜结合内镜黏膜下剥离术(EMR)可以完全去除病变,达到根治性肿瘤治疗的效果,EMR可切除包括粘膜层、粘膜下层的整个病灶并进行病理学检查,既弥补了超声内镜检查不足,同时也达到治疗作用,将超声内镜与粘膜下剥离术(EMR)完美结合。根据研究数据分析,超声内镜手术中出血和穿孔等并发症的发生率明显降低;超声内镜结合内镜黏膜下剥离术(EMR)切除的病理变化是完整的,可以进行全程病理检查,结果更可靠[9-11]。
该研究中,对照组对于直肠类癌患者选择传统的开放性手术,观察组对于直肠类癌患者选择超声内镜结合内镜黏膜下剥离术。结果显示,观察组诊断准确率100.00%高于对照组,差异有统计学意义 (χ2=6.734,P=0.016<0.05)。治疗后观察组机体生理应激指标、心理应激指标、生命质量评分、手术操作指标优于对照组,差异有统计学意义(P<0.05)。观察组并发症发生率1例(10.00%)低于对照组4例(40.00%),差异有统计学意义(χ2=6.246,P=0.021<0.05)。龚勇等[12]的研究也显示,超声内镜结合内镜黏膜下剥离术对直肠类癌的临床疗效确切,诊断准确率100.00%,所有21例患者成功完成剥离,无复发,与我们研究相似。
综上所述,直肠类癌临床无特征性,应早期诊断、治疗。直肠类癌患者实施超声内镜结合内镜黏膜下剥离术(EMR)可获得较好效果,可进一步明确内镜可切除性的判断,结合内镜粘膜下剥离术可有效减轻患者机体的创伤和应激,减少并发症的发生,改善患者的生命质量,随着超声内镜技术的不断发展,超声内镜结合粘膜下剥离术(EMR)将成为直肠类癌治疗的趋势。
