自发性低颅压综合征自体硬膜外血贴片临床疗效研究
2019-07-17黄翚陈浩扬陈浩博李泽潘小平阮祥才邓伟华
黄翚,陈浩扬,陈浩博,李泽,潘小平,阮祥才,邓伟华
(广州市第一人民医院,广东 广州 510180)
自发性低颅压综合征(spontaneous intracranial hypotension,SIH)是指颅内压低于60 mmH2O并出现临床症状的综合征,其主要临床特征为体位性头痛,常由脑脊液渗漏引起[1]。目前临床上多采取补液保守治疗,但存在部分患者症状缓解时间过长、效果不理想等情况。对于保守治疗效果不理想,尤其是存在脑脊液漏的低颅压患者,自体硬膜外血贴片(epidural blood patch,EBP)是最有效的治疗方法[1]。本研究回顾性分析了2014年9月至2018年9月我院收治的35例SIH患者的临床资料,旨在比较保守治疗与EBP治疗的临床效果与安全性。
1 资料与方法
1.1 一般资料
纳入标准:(1)年龄≥18岁;(2)患者均符合Schievink等[2]的诊断标准:体位性头痛、低颅压(≤60 mmH2O);(3)患者或其家属签署知情同意书。排除标准:(1)存在中枢系统感染引起低颅压病因,如病毒性脑炎;(2)有肿瘤病史。
本组SIH患者35例,根据治疗方法的不同分为两组:观察组16例(EBP治疗),男6例,女10例;平均年龄(36.38 ± 9.76)岁。对照组19例(保守治疗),男10例,女9例;平均年龄(41.53±14.42)岁。两组患者性别、年龄等一般资料比较,差异无统计学意义(χ2=0.801,P=0.371;t=0.371,P=0.219),具有可比性。
1.2 方法
观察组:采用EBP(盲法)治疗。患者取俯卧位,在数分钟内将自体静脉血注入硬膜外腔,剂量上限为腰部区域20 mL、颈部区域10 mL[3]。当脑脊液漏的确切部位未知时,采取于腰椎行盲法EBP,在L3/L4水平行间接血贴片治疗。
对照组:采用保守治疗,每天静脉滴注0.45%~0.90%氯化钠溶液1 000~2 000 mL。
1.3 观察指标
记录患者从开始治疗至首次头痛缓解的天数、视觉模拟评分(visual analogue scale,VAS)、随访出院后1年内低颅压复发情况。对比两组不良事件的发生率。
1.4 统计学方法
应用SPSS 22.0统计学软件进行分析,符合正态分布的计量资料以均数±标准差表示,两组比较采用两独立样本t检验;不符合正态分布的计量资料以中位数(四分位数间距)表示,两组比较采用秩和检验;计数资料以百分率(%)表示,两组比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
观察组患者头疼完全缓解,缓解率为100%,其中有2名患者需在住院期间行2次EBP治疗才能达到头痛完全缓解,首次有效率为87.5%;对照组中有3例出院时仍有轻度头痛,缓解率为84.3%。观察组从开始治疗至头痛缓解的天数中位数为2.5(2,3)d,而对照组从开始治疗至头痛开始缓解的天数中位数为5(4,6)d,两组比较,差异有统计学意义(P<0.05)。
两组治疗前、治疗后1dVAS评分比较,差异无统计学意义(P>0.05);治疗2、3、5 d,两组VAS评分均较治疗前下降,其中观察组VAS评分更低(P<0.05)。见表1。
两组各有1例患者出院1年内复发,观察组和对照组复发率分别为6.3%和5.3%,两组比较,差异无统计学意义(P>0.05)。观察组1例患者行EBP治疗后头痛加重,卧床休息3 d后头痛明显好转,余患者均未出现不良反应,两组不良事件发生率比较,差异无统计学意义(P>0.05)。见表2。典型病例图片见图1。
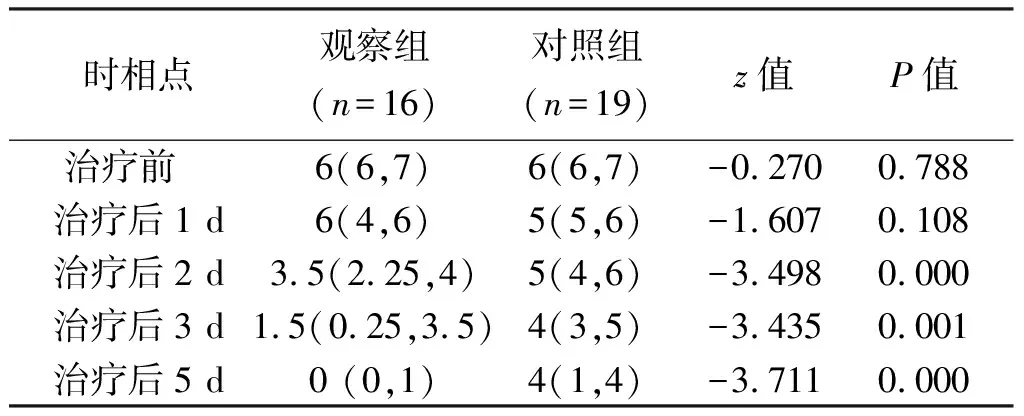
表1 两组患者不同时相点VAS评分比较结果

表2 两组患者疗效与不良反应比较结果

患者女,20岁,因“头痛2 d”入院诊断为自发性低颅压综合征,EBP治疗穿刺点L3/4,注入自体静脉血20 mL) 1A 脑池检查示S2/3水平可见造影剂从右侧骶孔向盆腔肌肉间隙渗漏;1B 腰椎增强MRI检查示骶管囊肿
图1 自发性低颅压综合征患者影像学图片
3 讨 论
体位性头痛是SIH的核心症状,可逐渐出现,也可突然出现,未经过治疗的患者可能会进入慢性期,其头痛可逐渐演化成持续性。头痛的特点一般为全头搏动性的疼痛,也有患者仅诉额部或枕部的钝痛,在患者转变站立位后数秒钟或数分钟内头痛会出现或加重,而改为卧位休息后头痛缓解[4-5]。大多数患者在纠正低颅压后头痛可以缓解。目前认为脑脊液容量的丢失是SIH的主要原因,部分SIH患者硬膜外间隙内出现脑脊液信号[4]。而发生脑脊液外漏有三大诱因:一是硬脑(脊)膜结构上存在薄弱处,或有硬脊膜囊肿、憩室[5],二是与腰椎间盘突出相关的腹侧硬脑(脊)膜撕裂[6],三是脑脊液静脉瘘[7]。临床常用治疗方法为患者取去枕平卧,取足高位的体位,同时多饮水,每天静脉滴注0.45%~0.90%氯化钠溶液1 000~2 000 mL,多数患者症状可缓解。但对于保守治疗不理想的SIH患者可考虑选用EBP治疗。
EBP治疗是指在无菌条件下取俯卧位,在数分钟内将12~20 mL自体静脉血注入硬膜外腔,其作用机制可能包括:(1)血机械压迫硬脊膜,增加脑脊液压力;(2)血机化形成血凝块封闭硬脑膜,中止脑脊液漏[8]。EBP治疗有盲法和靶向法,盲法是指直接将自体静脉血注入下胸椎或腰椎硬膜外腔,操作简单,不需要寻找脑脊液漏部位。而靶向法则是将自体静脉血直接注入脑脊液漏部位,这种方法首先要找到脑脊液漏的部位,许多研究表明其疗效优于盲法。盲法EBP的首次有效率为30%~70%,有效率的变化范围可能与不同中心病例的严重程度和复杂性有关[9]。但目前普遍认为SIH患者可能需行多次EBP治疗,而靶向EBP治疗则比盲法EBP具有更好的首次有效率。一项纳入56例患者的回顾性分析显示,靶向法的首次有效率为87%,而盲首次有效率为56%[10]。本研究观察组患者均采用盲法,结果显示盲法EBP治疗的首次有效率为87.5%,有2例患者需行2次EBP治疗才能达到头痛完全缓解,这与以往报道的首次有效率有所不同。我们考虑这是由于不同人种对EBP治疗的敏感性不同,既往研究多以西方人群为研究对象,目前尚未有大型临床研究来证实EBP在中国人群的有效性与安全性。
虽然靶向法的疗效优于盲法,但靶向法操作相对复杂,风险更高,对操作者有更高的要求,易出现脊髓和神经根压迫、椎管内穿刺、无菌性脑膜炎、颈部僵硬或癫痫等,其他并发症包括颅神经麻痹、颅内高压、局灶性瘫痪、马尾综合征、硬膜下血肿、蛛网膜下腔出血、颅内积气等。另外,反复硬膜外腔注射自体血可能会导致硬膜外间隙的纤维化和闭塞。因此,是否需要使用靶向EBP治疗SIH需要临床医生评估其获益和风险。由于靶向EBP治疗风险较大,操作要求更高,需行脑池造影检查明确漏口位置,在基层医院尚不能得到很好开展。
在本研究中,SIH患者行EBP治疗后头痛症状缓解较保守治疗更快。对于部分不能耐受大量补液的SIH患者(如心功能不全患者),EBP治疗亦是不错的选择。而在安全性方面,观察组只有1例患者出现头痛加重,该患者在卧床休息3d后头痛好转,考虑患者头痛加重可能与注入血液中红细胞裂解后产生的组织胺等产物刺激脑膜引起,而当这些产物代谢后,患者头痛减轻。
总体而言,EBP治疗具有良好的疗效和安全性,值得临床应用。但由于本研究为回顾性研究,部分临床数据不够完善,纳入例数少,未来仍需大型研究来进一步验证EBP治疗的有效性与安全性。
