血液透析患者血管穿刺示意图的设计与应用价值
2019-07-17李红熳肖龙
李红熳,肖龙
(广州医科大学附属第二医院 肾内透析科,广东 广州 510260)
自体动静脉内瘘(arteriovenous fistula,AVF)是维持血液透析(maintenace hemodialysis,MHD)最佳血管通路,使用AVF作为血管通路的患者生存时间明显高于其他血管通路[1]。中国专家共识提出,AVF要占血管通路80%以上,但血管通路由于反复穿刺皮肤出现瘢痕、硬结、疼痛、穿刺点出血、内瘘狭窄、血管瘤样扩张等并发症,严重者导致内瘘失功,从而影响患者的生存质量[2]。不同的穿刺方法对AVF的影响不同,目前穿刺方式主要有区域法、绳梯法及扣眼法3种[3]。研究表明,绳梯穿刺法可以降低AVF并发症的发生率,延长使用寿命[4-6]。为了方便护理工作的开展,保证绳梯穿刺法的顺利开展,2017年1月始,我科自行设计患者血管穿刺示意图及跟踪表,有效提高了绳梯穿刺法的正确执行率,现报告如下。
1 资料与方法
1.1 一般资料
纳入标准:(1)每周规律治疗,一般状况良好,依从性较高高,沟通无障碍;(2)有自主意愿配合此项研究;(3)自体动静脉内瘘在术后4周以上,并经B超检查确认内瘘成熟,可穿刺血管≧6 cm,无内瘘相关并发症。排除标准:(1)合并精神障碍或沟通困难者;(2)血管不成熟或内瘘有瘢痕、红肿、假性动脉瘤等并发症;(3)长期卧床患者。本研究通过医院伦理委员会批准,患者可因转院、接受肾移植、病情加重或死亡等原因中途剔出研究。
将2017年1-9月我院收治的97例MHD患者作为研究对象,根据内瘘开始使用时间分成对照组和观察组。对照组48例,男22例,女26例;年龄35~67岁,平均年龄(49.09±13.66)岁;高中文化程度及以上5例,以下43例;在职12例,不在职36例;平均透析龄(7.66±4.71)月。观察组49例,男20例,女29例;年龄34~70岁,平均年龄(50.52±13.59)岁;高中文化程度及以上4例,以下45例;在职11例,不在职38例;平均透析龄(8.02±4.96)月。两组患者年龄、性别、文化程度、在职情况、平均透析龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 研究方法
科室成立血管通路小组,定期对血管进行监测和评估。
1.2.1对照组 采用传统绳梯穿刺法: ①在使用之前对内瘘进行B超评估,确认成熟;②动脉穿刺点的选择距离吻合口≥3 cm,每个穿刺点间隔1~2 cm,每一对动静脉穿刺点间隔4≥ cm,同一个患者间隔距离相同,预计动静脉端各4-6点进行轮换穿刺。当所有穿刺点轮完后,回到第一个穿刺点穿刺,穿刺点应按照之前的针眼进入,不能在原有穿刺点周围进针,如此循环;③动静脉都采用向心穿刺。
1.2.2观察组 在对照组采取的措施上,通过血管通路组评估血管后统一定点、拍照及制作穿刺示意图:(1)成立设计组:设计组由2名医生,护士长、组长、2名穿刺经验丰富的护士组成。组内人员实行小组讨论制订研究方案、培训、考核及质控流程。护士长主要负责整个项目的实施、疑难内瘘穿刺及质控工作。组长和责任护士负责所有患者前12次的定位穿刺,穿刺反馈及项目延续质控工作。临床医师负责引导护士评估动静脉内瘘,规划穿刺点,并观察患者血管的动态变化。设计组每周定期举行内瘘穿刺反馈会议。(2)医护人员的培训:①动静脉内瘘的概念、动静脉内瘘并发症、动静脉内瘘手术视频观看、不同的穿刺方式及其对动静脉内瘘的影响等基础知识;②介绍穿刺示意图的使用方法,如何登记血管穿刺跟踪表;③介绍绳梯穿刺法的循证依据、绳梯穿刺法的相关注意事项以及内瘘的辅助护理措施;④指导护士做好积极的反馈,并形成及时且准确的医护沟通模式。(3)患者的培训:①动静脉内瘘的概念、动静脉内瘘并发症、不同的穿刺方式及其对动静脉内瘘的影响等基础知识;②介绍绳梯穿刺法对延长血管使用寿命的意义、动静脉内瘘的常规及特殊护理措施;③调动患者的主动性,在护士参照血管穿刺示意图的前提下指导患者了解自身血管情况,并记住自己的穿刺点顺序,及时与医护人员沟通。(4)穿刺图的依据及方案:设计组成员预计动静脉端各4-6点进行轮换穿刺。但由于患者透析时间各异,每周透析2~3次,在执行的过程中出现患者穿刺点血痂脱落后导致穿刺点难以辨认,增加了绳梯穿刺的执行难度,部分患者出现多点区域穿刺现象。因此,经过调整,在原有基础上,患者穿刺点缩至4点。穿刺点评估后用油笔标注定位,由设计组成员穿刺3周成功定点,并进行拍照确认,彩色打印归入病例。内瘘动脉端穿刺点标注为:A、B、C、D;静脉端穿刺点标注为A1、B1、C1、D1。为了保证穿刺点的准确定位及穿刺成功率,由设计组成员进行前12次的定位穿刺。(5)穿刺示意图的应用方法:穿刺前对每位患者内瘘血管的评估,然后参照穿刺示意图及跟踪表登记的上一次穿刺点,然后进行穿刺,穿刺成功后填写日期,登记该次穿刺点,并签名。如内瘘有特殊情况导致穿刺点更换应与设计组成员进行沟通确认后再穿刺。组长或两名责任护士每班对穿刺点与跟踪表登记是否吻合进行质控,护士长不定期进行抽查。每周定期召开小组讨论,总结本周穿刺的执行情况及患者反馈意见,并进行调整和改进。(6)穿刺示意图及血管通路跟踪表见图1,2。

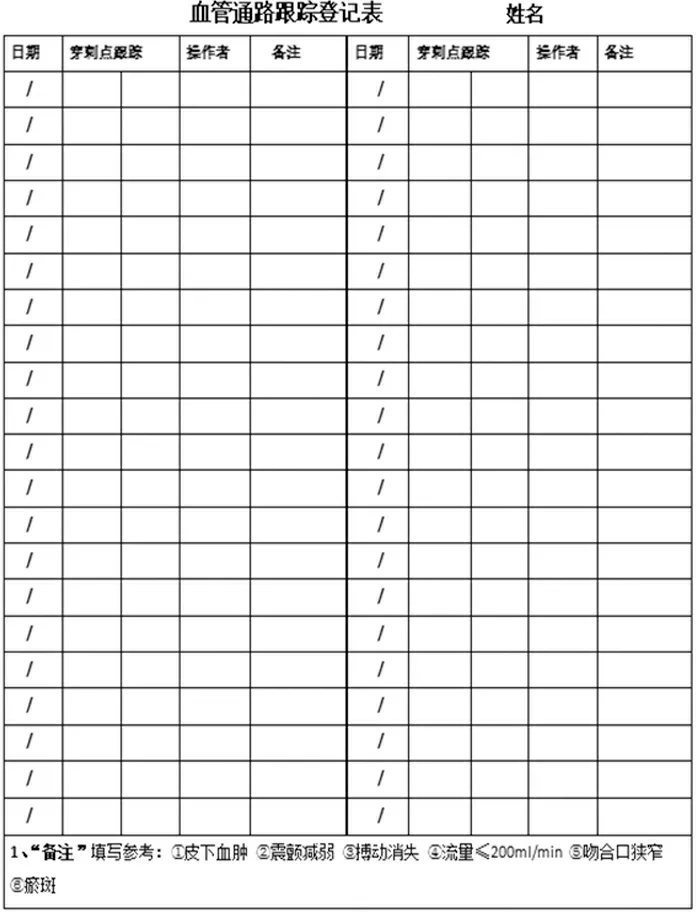
图1
图2
1.3 观察指标
①观察两组患者内瘘并发症(皮肤瘢痕、皮下血肿、穿刺点渗血、内瘘堵塞、血管瘤)的发生率;②记录两组患者的一次性穿刺成功率,穿刺成功的标准[7]如下:针尖斜面一次性进入血管为一次穿刺成功;针尖经过几次回针后进入血管为一次穿刺失败。③绳梯穿刺技术执行率=整个随访过程中实际执行次数/应执行次数。④疼痛程度(疼痛评估采用数字评分量表,numeric rating scale,NRS):分级标准:0分为无痛;1~3分为轻度疼痛;4~6分为中度疼痛:7~10分为重度疼痛)[8]。⑤患者满意率:科室自设的满意度调查表进行评定,内容包括服务态度、护理方式及穿刺技术水平等方面。
1.4 统计学方法

2 结 果
2.1 两组内瘘并发症比较
观察组出现1例皮下血肿、1例穿刺点渗血,无其他并发症;对照组出现1例皮肤瘢痕、5例皮下血肿、4例穿刺点渗血、1例内瘘堵塞、2例局部血管扩张甚至血管瘤。观察组内瘘并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组血管穿刺情况比较
两组血管穿刺成功率比较,差异无统计学意义(P>0.05);观察组穿刺执行率明显高于对照组(P<0.05);观察组中度及以上疼痛的发生率低于对照组(P<0.05)。见表1。
2.3 两组患者满意度比较
观察组服务态度、护理方式及穿刺技术水平平均得分97.64分,对照组为82.30分,两组患者满意度比较,差异有统计学意义(P<0.05),见表1。

表1 两组相关指标的比较[(n%)]
3 讨 论
血液透析是尿毒症患者长期、甚至终生的替代治疗方式。在漫长的治疗过程中,患者承受着身心和经济上的双重压力[9]。AVF是MHD患者最安全、方便的透析通路,但长期反复穿刺致使内瘘皮肤出现疤痕、硬结甚至血管瘤样扩张等皮肤外观改变,对爱美人士,尤其是女性患者造成严重的精神负担,采取恰当的穿刺方法及有效的护理措施,积极预防及减少内瘘的并发症,延长内瘘寿命,能有效减轻患者的痛苦和经济负担,提高患者的生活质量和生存率。本研究通过成立医护一体的通路管理小组,应用科学的方法和程序,制定个体化的穿刺方案,对血管进行计划性穿刺,以延长患者内瘘使用寿命为主旨,升华了医护的人文关怀理念。
3.1 血管穿刺示意图降低内瘘并发症发生率
绳梯穿刺法的穿刺点间隔1~2 cm,整条内瘘血管均匀使用,每个穿刺点可间歇1~2周,有利于穿刺点的愈合,从而减少内瘘并发症的发生[10]。本研究借助穿刺示意图方便引导护理人员穿刺,准确执行绳梯穿刺法,使患者的血管得以时间愈合,这样既减少了因长期局部穿刺出现穿刺部位渗血现象,又避免了血流在同一部位冲击,从而减少了血管瘤的形成,保护了内瘘,延长了内瘘使用寿命,增强了患者手臂的外观美感。
3.2 血管穿刺示意图提高穿刺成功率
护士穿刺失败会增加患者的痛苦,甚至出现皮下血肿、瘀斑等并发症,严重者可导致内瘘失功。患者血管在前期由有经验的护士进行评估和穿刺,定点成熟后的穿刺难度降低,普通责任护士无特殊情况下只需参照上一次的穿刺点,而无需选择新的血管穿刺,穿刺点按照之前的针眼进入。
3.3 血管穿刺示意图提高穿刺执行率
血液透析患者平均每周透析2~3次,每月穿刺累计约22针次,每年约264针次。在实际工作中,由于追求上机速度、一次性穿刺成功率、患者血管条件等因素的限制,绳梯穿刺技术的执行率很低,最后导致绳梯穿刺变成了多点区域穿刺。血管穿刺示意图联合跟踪表简洁、可操作性强,方便了护理工作的进行。
3.4 血管穿刺示意图提高患者满意度
满意度是评价护理工作的重要指标之一。患者满意度的提高主要与以下因素有关:①穿刺示意图简单、明了,可操作性强,患者的参与度高;②在整个项目实施过程中,实行医护患一体模式,增加了医患之间沟通的机会;③通过患者的反馈,医护提供了关于动静脉内瘘从围手术期更全面的知识,患者从行为改变上去护理内瘘。
3.5 血管穿刺示意图的使用注意事项
①穿刺前应做好血管评估,严禁出现登记表与实际穿刺点不符现象,导致整个穿刺计划混乱,所以应配合质控流程,甚至惩罚措施;②对于新开瘘患者,条件允许情况下可行B超辅助下对血管进行评估和计划穿刺,效果更佳。
综上所述,血管穿刺示意图的使用提高了护士的穿刺成功率及患者的满意度,也方便了护士的穿刺工作,后期更应该跟进患者内瘘使用效果。
