X射线小肠钡剂造影与CT小肠造影在克罗恩病临床诊断效果的比较研究
2019-07-16王娜琴林智胜
王娜琴 邓 婕* 林智胜
克罗恩病(Crohn's disease,CD)是消化内科临床治疗常见疾病,又被称为局限性肠炎,多发于末端回肠与右半结肠。目前,临床中针对该病具体发病因素尚未明确,推测可能与感染、遗传、体液免疫及细胞免疫等因素密切相关[1]。患者通常伴有腹痛、腹泻及肠梗阻等临床表现,疾病发生及进展后还可能引发多种严重并发症产生,在对患者生活质量及身心健康产生严重影响的同时,甚至威胁患者生命安全[2]。
CD患者在发病期间通常不具有典型性临床表现,因而诊断难度较大。针对CD患者临床诊断,目前多采用X射线钡剂造影,该检查方式通常可清晰显示肠壁溃疡、卵石征及肠腔狭窄程度的改变,诊断准确性较高[3]。但近期有学者指出,X射线钡剂造影对肠壁增厚及肠外并发症诊断效能并不显著,故在上述检查方式的基础上利用CT造影可有效提高CD的诊断效果[4]。本研究为明确上述报告的准确性,并为探讨X射线钡剂造影与CT造影在CD临床诊断中具体应用效果的差异,回顾性选取79例近期收治的CD患者进行研究分析。
1 资料与方法
1.1 一般资料
选取2016年10月至2018年11月南京医科大学附属明基医院收治的79例CD患者资料进行回顾性研究,其中男性43例,女性36例;年龄18~64岁,平均年龄(37.25±4.83)岁;病程1~5年,平均病程(2.97±0.32)年;主要临床表现为下腹疼痛34例,慢性腹泻51例,肠梗阻23例,便血17例,腹部包块21例,低热38例,消瘦58例,贫血31例。所有患者及家属均对研究知情,并自愿签署知情同意书,本研究已获得医院伦理委员会审批。
1.2 纳入与排除标准
(1)纳入标准:①所有入选本研究的患者均符合美国结肠直肠外科医师协会临床实践指南委员会制定并发布的《克罗恩病外科治疗的临床实践指南》[5]中相关诊断标准;②所有患者均在手术病理检查下确诊为CD;③患者年龄≥18岁。
(2)排除标准:①合并有其他消化内科疾病;②合并有腹部恶性肿瘤疾病;③机体多项重要器官严重功能障碍;④对本研究所采用检查方式存在严重禁忌证;⑤临床病案资料缺失。
1.3 仪器与药物
LightSpeed迅捷128层容积64层螺旋CT机(美国GE公司)。碘佛醇(350 mg I/ml,江苏恒瑞,国药准字号H20143027);复方泛影葡胺(20 ml∶15.2 g,湖南汉森制药股份有限公司,国药准字H43021120)。
1.4 检查方法
1.4.1 X射线小肠钡剂造影检查
患者在口服100 ml碘佛醇(350 mg I/ml)74.1 g,用药后协助患者进行左右体位翻转,采用X射线小肠钡剂造影跟随肠蠕动波分段反复观察。
1.4.2 CT小肠造影检查
检查前患者口服复方泛影葡胺(20 ml∶15.2 g),于CT扫描前60 min开始口服,每次剂量控制在300~400 ml范围内,间隔时间5~10 min,连续服用6次,选用64层螺旋CT机;相关参数:探测器准直器64 mm×0.6 mm,机架旋转时间0.5 s,螺距0.984∶1,管电压120 kVp,参考管电流230 mAs,准直器64 mm×0.6 mm,扫描层厚5 mm,重建层厚1.25 mm。造影剂采用50 ml碘佛醇(320 mg I/ml)(50 ml∶33.9 g,320 mg I/ml),剂量根据个人,每公斤体重注射1.5 ml,速率控制为3 ml/s,进行动脉期、静脉期与延迟期扫描。
1.5 观察指标
统计CT小肠造影及X射线钡剂造影征象的差异,并将不同影像学诊断结果与病理结果对比,评价两种检查方式的敏感性和特异性差异。
1.6 统计学方法
研究数据纳入SPSS 20.0软件进行分析,均呈正态分布,计量资料用(x-±s)表示,采用t检验,计数资料用(%)表示,采用x2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两种检查方法诊断CD病变征象比较
在79例CD患者的X射线钡剂小肠造影中,对裂隙状溃疡和卵石征的诊断效果明显高于CT小肠造影,其中X射线钡剂小肠造影的裂隙状溃疡和卵石征检出率分别为51.90%和50.63%;CT小肠造影的检出率均为0.00%,两种检查方法比较差异有统计学意义(x2=7.417,x2=7.295;P<0.05);两种检查方法对多节段性病变的检出率比较,差异无统计学意义(x2=1.688,P>0.05);CT小肠造影检查对强化增加、蜂窝织炎、炎性包块和腹腔囊肿的诊断检出率高于X射线钡剂小肠造影检查,其差异均有统计学意义(x2=10.070,x2=7.173,x2=4.770,x2=6.161;P<0.05),见表1。
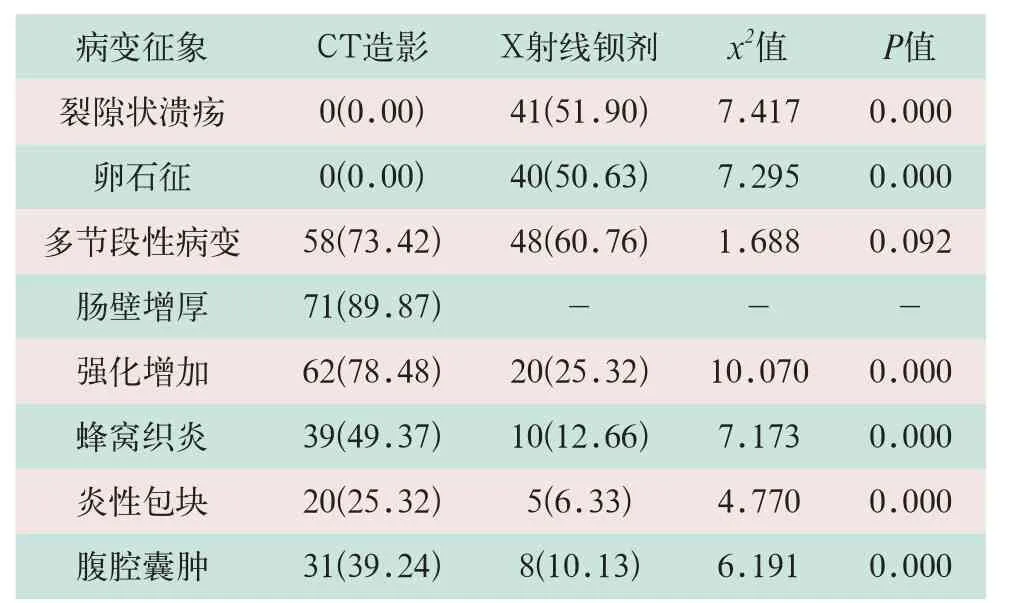
表1 79例CD患者两种检查方法诊断CD病变征象比较[例(%)]
2.2 两种检查方法诊断效能分析
在79例CD患者CT小肠造影中,诊断多节段性病变、肠壁增厚、强化增加、蜂窝织炎、炎性包块和腹腔囊肿诊断的灵敏度分别为100.00%、98.59%、100.00%、94.87%、95.00%和90.32%,特异度分别为100.00%、88.89%、100.00%、75.00%、80.00%和92.31%;在X射线钡剂小肠造影诊断的灵敏度分别为95.83%、95.83%、97.56%、80.00%、88.89%和75.00%,特异度分别为88.89%、88.89%、75.00%、75.00%、80.00%和80.00%。CT小肠造影无法检出裂隙状溃疡和卵石征;X射线钡剂小肠造影能较好的检出裂隙状溃疡和卵石征,但针对肠壁增厚及肠外的诊断能力相对较差。CT小肠造影诊断的灵敏度和特异度均处于较高水平,两种检查方法比较差异有统计学意义(x2=4.864,x2=6.954,x2=5.324,x2=6.886,x2=2.924;P<0.05),见表2。

表2 79例CD患者两种检查方法诊断效能比较(%)
3 讨论
CD属于一种慢性非特异性炎症性疾病,通常情况下患者在患病初期均无明显临床表现,因而针对该病的临床诊断及治疗方案的制定显得较为困难。病理学及肠镜检查均可作为CD诊断的金标准,但考虑到上述两种检查方式对患者可能造成较大的创伤,同时对患者治疗结局及预后影响程度较为严重,因此非必要时并不推荐临床应用[6-7]。曾有学者在研究中提出,X射线钡剂造影在CD临床诊断中的应用效果较好,其对CD患者疾病发生的初步诊断具有重要的价值,但该检查方法对患者肠壁增厚及各类肠管外并发症发生情况并不能有效显示,因而单独应用X射线钡剂造影诊断存在明显局限性[8];而CT造影虽能较好的发现患者肠壁增厚及各类肠管外并发症发生情况,但其对裂隙状溃疡及卵石征无明显的诊断效果。
本研究中,为进一步明确X射线钡剂造影与CT造影在CD患者临床诊断中应用价值的差异,对近期收治的79例CD患者资料进行研究分析,其结果表明,CT造影对多节段性病变、肠壁增厚及其他肠外并发症诊断价值较高,但无法检出裂隙状溃疡与卵石征;X射线钡剂造影虽对裂隙状溃疡与卵石征有较高的诊断价值,但针对肠壁增厚及肠外并发症无诊断能力,提示X射线钡剂造影与CT造影在CD患者临床诊断中的应用均具有一定的优势,但依旧存在不足。为探讨造成上述结果的主要原因,收集了多位学者近期相关研究报告,并进行综合分析:刘绍伟等[9]报道,CD临床诊断时,CT检查的优势在于可明确显示肠壁增厚及肠外并发症。健康人群的小肠肠壁厚度通常为1~2 mm,当肠壁厚度≥4 mm后认为患者存在肠壁增厚,增厚的肠壁呈节段性,以系膜侧肠壁增厚为主,CT表现为增厚肠壁周围脂肪密度一定程度升高,边缘清晰度较低。此外,CT对引起肠梗阻的CD同样具有较高的诊断价值。CT扫描中的冠状位重建技术可有效显示梗阻扩张的肠管,明确具体梗阻部位、形态及原因,从而对炎性肠梗阻及肿瘤性肠梗阻进行鉴别区分[10]。
以往有学者在针对CD患者的研究中采用CT造影检查发现,CT造影可较为清晰的显示梗阻部位肠壁增厚、肠腔的不规则狭窄等情况,为后续手术治疗方案的制定提供了数据支持[11]。相较于CT造影,X射线钡剂造影则主要对CD患者裂隙状溃疡、卵石征病变进行诊断,以往临床研究中有学者采用X射线钡剂造影对CD患者进行了诊断研究,其发现上述检查方法对患者裂隙状溃疡、卵石征病变可进行较为清晰的观察,但对肠壁增厚及肠管外并发症的发生却缺乏了预测价值[12-13]。本研究表明,单纯采用X射线钡剂造影或CT造影对CD患者的诊断结果缺乏可靠性,考虑到X射线钡剂造影对CD患者病症的初步诊断具有重要价值,CT造影可完成重要的补充诊断,针对CD患者的临床诊断时可考虑联合上述两种检查方式,完善检查步骤,从而最大程度上提高诊断准确性。
X射线钡剂造影与CT造影在CD诊断中均具有重要价值,联合诊断方式可较好的弥补两者之间的劣势,提高诊断效果,改善患者治疗结局与预后。
