鼻内镜下真菌性上颌窦炎的术式选择及疗效评估
2019-07-06陈瑞骆禹良张宇薇陈飚友李杰恩姚东方
陈瑞,骆禹良,张宇薇,陈飚友,李杰恩,姚东方
(1.广西科技大学第一附属医院 耳鼻喉科,广西 柳州 545002;2.广西医科大学第一附属医院耳鼻喉咽喉头颈外科,广西 南宁 530000)
真菌性鼻窦炎(fungal rhinosinusitis,FRS)是指真菌侵袭鼻及鼻窦黏膜,从而引起特异性炎症反应的一系列疾病,近年发病率逐年增多。目前研究[1]表明,该病致病主要条件是:机体免疫减退,局部抵抗力下降,存在消耗性或代谢性疾病,长期使用免疫抑制剂或类固醇激素,放疗和广谱抗生素的长期应用等。传统治疗真菌性上颌窦炎的手术方法通常为柯陆氏进路上颌窦开窗手术。随着鼻内镜技术的发展和普遍应用,由于鼻内镜可提供清晰的手术视野,手术创伤小,能更好地清除鼻窦内病变组织黏膜、骨质及真菌团块,保护上颌窦腔黏膜,建立持久的鼻窦通气引流,从而达到减少因真菌残留导致的复发。因此,鼻内镜手术已逐渐取代传统的手术方式成为主要的治疗方式[2-3]。本研究通过术前鼻内镜及鼻窦CT检查判定上颌窦病变的部位以及范围,选择鼻腔外侧壁保留黏膜瓣的下鼻道入路、上颌窦自然口入路及联合入路3种不同的手术方式治疗真菌性上颌窦炎。现报道如下:
1 资料与方法
1.1 一般资料
选取2016年1月-2017年12月广西医科大学第一附属医院收治的行鼻内镜下手术治疗真菌性上颌窦炎患者84例。其中,男33例,女51例;年龄27~82岁,平均50.9岁。84例患者主要临床表现为鼻塞、流脓涕、鼻腔异味、涕中带血、回吸性血痰以及头部胀痛等。鼻内镜检查可表现为鼻腔黏膜充血,中、下鼻甲肿大,部分可见中鼻道棕黑色干酪样物。CT表现可有窦腔钙化斑或点、空泡,密度不均匀增高,骨质增生同时合并骨质吸收破坏。术后病理诊断为真菌性上颌窦炎,均为曲霉菌感染,部分可见真菌菌丝。
1.2 手术设备
选用奥林巴斯高清显像系统,STORZ公司4 mm硬性鼻内镜系统,彼岸1600513-001动力系统,直径3或4 mm金刚磨钻。手术器械:钩突刀、剥离子、高频针式电刀、直头及弯头吸引管、枪状镊、咬骨钳。
1.3 手术分组
上颌窦分为上壁、下壁、前壁、内侧壁及后外侧壁。根据术前鼻内镜检查及鼻窦CT检查,将84例患者分为A、B、C3组,A组30例,B组20例,C组34例,分别采用以下鼻腔外侧壁保留黏膜瓣的下鼻道入路、上颌窦自然口入路及联合入路3种不同的手术方式。
1.3.1 A组A组患者鼻内镜检查窦口鼻道复合体无明显病变(图1),鼻窦CT检查提示病变位于上颌窦窦腔前壁、内侧壁或下壁(图2),采用鼻腔外侧壁保留黏膜瓣的下鼻道入路手术。

图1 鼻内镜显示窦口鼻道复合体无明显病变Fig.1 Nasal endoscopy showed no obvious lesions in the ostiomeat alex

图2 鼻窦CT病变位于上颌窦窦腔前壁及内侧壁或下壁Fig.2 CT findings of nasal sinus are located in the anterior and medial or inferior walls of the maxillary sinus cavity
1.3.2 B组B组患者鼻内镜检查可见窦口鼻道复合体有病变(图3),鼻窦CT检查提示病变位于上颌窦腔后外侧壁(图4),采用上颌窦自然口入路手术。
1.3.3 C组C组患者鼻内镜检查可见窦口鼻道复合体有病变,鼻窦CT检查上颌窦腔除后外壁之外,前壁、内侧壁及下壁亦有病变(图5),采用联合入路手术。
1.4 手术方法

图3 鼻内镜下显示窦口鼻道复合体有病变并且窦口扩大Fig.3 Nasal endoscopy revealed lesions in the ostiomealex and enlargement of the ostium

图4 鼻窦CT显示病变主要位于窦腔后外侧壁Fig.4 Sinus CT shows that the lesion is mainly located in the posterolateral wall of the sinus cavity

图5 鼻窦CT提示上颌窦窦腔各壁均有病变Fig.5 CT findings of nasal sinuses indicate lesions in all walls of maxillary sinus cavity
84例患者术前均完善相关检查,排除手术禁忌证、合并高血压和糖尿病患者,血压稳定、血糖控制良好。所有患者均在静脉复合全身麻醉气管插管下手术。
1.4.1 鼻腔外侧壁保留黏膜瓣的下鼻道入路手术气管插管全身麻醉,常规消毒铺巾,以肾上腺素生理盐水混合液棉片(比例为1∶10 000)充分收缩手术侧下鼻道、中鼻道后取出,将下鼻甲骨折后向后上方移位,充分暴露鼻腔外侧壁,在鼻腔的外侧壁作一弧形切口,范围自下鼻甲前缘附着处后上方下鼻道外侧壁向下至鼻底部,距鼻中隔约3 mm,以针形高频电刀自外上向内下切开鼻腔黏膜,达骨膜层(图6),剥离子沿切口黏骨膜下钝性分离直至鼻泪管前缘,充分暴露骨性下鼻道(上颌窦内壁),用骨凿凿开或电钻磨开上颌窦内侧壁前部骨质,骨窗大小约1 cm,切开上颌窦内壁黏膜,原覆盖于骨窗的黏膜保留形成黏膜瓣,进入上颌窦窦腔(图7)。鼻内镜下将上颌窦腔前壁、内侧壁或下壁的病变充分显露后清除干净(图8),尽量保留正常的上颌窦壁黏膜,用5%碳酸氢钠对上颌窦腔进行冲洗。检查无病变残留,复位下鼻甲,将黏膜瓣复位覆盖于上颌窦内壁的骨窗(图9),膨胀海绵填塞下鼻道将黏膜瓣固定。

图6 位于鼻腔外侧壁的手术切口Fig.6 Surgical incision on the lateral wall of the nasal cavity

图7 打开骨窗后显露的上颌窦腔Fig.7 Maxillary sinus cavity exposed after opening bone window

图8 清理后完整暴露的上颌窦腔黏膜Fig.8 Completely exposure of maxillary sinus cavity mucosa after debridement

图9 黏膜瓣复位后的切口Fig.9 Incision after flap reduction
1.4.2 上颌窦自然口入路手术手术方法参考韩德民等[4]中鼻道上颌窦开窗术,以生理盐水肾上腺素棉片收缩手术侧总鼻道及中鼻道黏膜,切除有病变的钩突组织,根据病变情况选择性切除影响上颌窦引流的筛泡以及中鼻甲病变组织,适当扩大上颌窦自然口,在内镜下将上颌窦窦腔内病变组织清除干净,尽量保留可逆转的黏膜或窦内正常组织,用5%碳酸氢钠对上颌窦腔进行冲洗,膨胀海绵填塞中鼻道。
1.4.3 联合入路手术手术方法为上颌窦自然口入路手术加鼻腔外侧壁保留黏膜瓣的下鼻道入路手术,术中充分显露窦腔各骨壁,彻底清除真菌团块及不可逆病变窦腔黏膜,5%碳酸氢钠对上颌窦腔进行冲洗,复位保留的黏膜瓣。一块膨胀海绵固定下鼻道黏膜瓣,另一块膨胀海绵填塞中鼻道。
1.5 术后处理
48 h内取出鼻腔填塞物,然后对患侧鼻腔冲洗直至伤口愈合。术后全身应用激素及抗菌素1周,口服抗过敏药物2~4周,局部使用鼻喷激素1~2个月。
1.6 疗效评定标准
采用慢性鼻-鼻窦炎诊断和治疗指南(2012年,昆明)[5]中的疗效标准评定。
2 结果
3组患者术后病理均证实为真菌感染,上颌窦黏膜慢性炎症改变。84例患者全部治愈。术后随访半年以上,患者血涕、面部胀痛、头痛或鼻腔异味症状逐步消失,鼻内镜复查见术腔愈合好,上皮化良好,各鼻道无异常分泌物,术腔病变无残留,无鼻腔粘连、前鼻孔狭窄、鼻泪管损伤或其他并发症,下鼻道黏膜瓣愈合良好(图10)。术后6个月复查鼻窦CT,上颌窦腔无病变残留及复发,下鼻道黏膜瓣愈合良好,见图11。
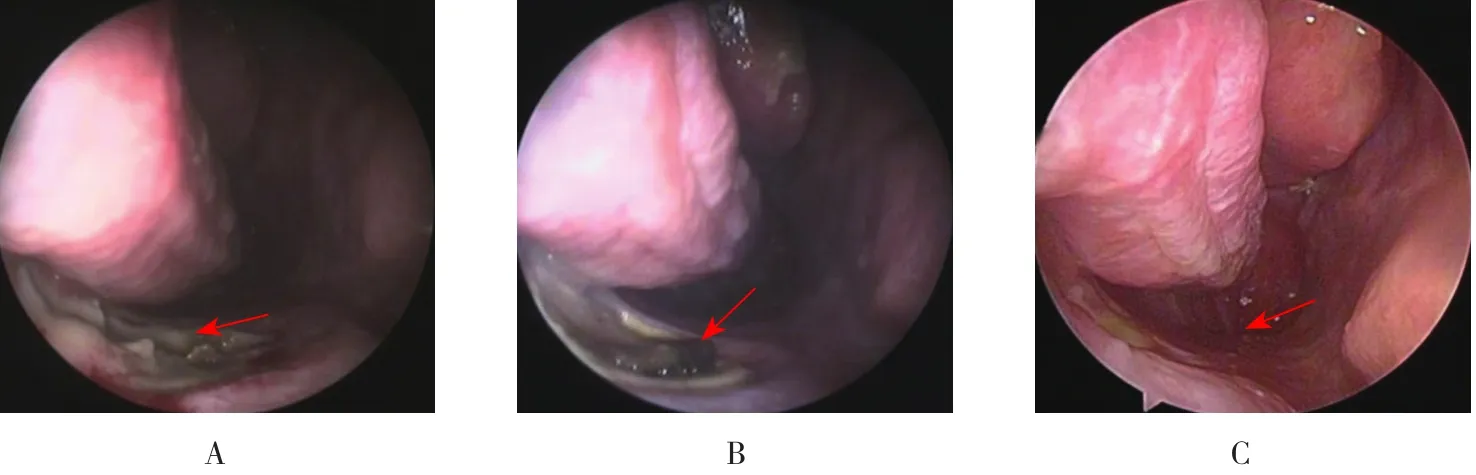
图10 术后鼻内镜图片Fig.10 Postoperative nasal endoscopy

图11 术前及术后6个月鼻窦CT对比Fig.11 CT comparison of sinus before and 6 months after operation
3 讨论
真菌(fungus)别称霉菌,在自然界中广泛存在,一般情况下致病力较弱,部分真菌只在一定条件下致病。FRS因个体差异大,故临床表现发病过程及预后也各有不同。常见FRS可分为侵袭型和非侵袭型两类。非侵袭型FRS可以只发生在鼻窦,病变一般局限于单窦,以上颌窦发病率最高。上颌窦分为上壁、下壁、前壁、内侧壁及后外侧壁,共5个壁,发生于上颌窦的病变,医生不可能通过上壁、下壁入路进行手术,更无法从后外侧入路,故内侧壁及前壁入路就成为必须的选择。传统的Caldwell-Lu入路为通过前壁的主要手术方式,因其对眶下神经或其分支的损伤可导致术后面部或牙齿麻木,还可引起口腔上颌窦瘘、面颊肿胀或继发黏液囊肿,并且对上颌窦自然口未予开放、下鼻道造口易闭锁,极有可能造成手术失败。随着鼻内镜技术的不断发展,鼻内镜上颌窦内侧壁入路成为有效的主要治疗手段[6],术中既可彻底清除鼻腔、鼻窦内的病变组织或受累的骨质,充分开放窦口,建立良好的引流,又可彻底改变真菌生存的低氧环境,恢复鼻窦的正常生理功能。国内外学者在多项研究[7-9]中表明,鼻内镜上颌窦手术中,上颌窦的顶壁及后壁在术中暴露比较充分,内侧壁通过30°或70°鼻内镜可以观察,但由于手术中出血以及手术器械的限制,前壁、内侧壁及底部成为手术术野的死角,容易导致病变残留。因此,术前根据不同的病变部位选择恰当的手术入路,在治疗真菌性上颌窦炎中显得尤为重要。
针对术前鼻内镜检查明确上颌窦窦口无病变、自然口无堵塞,且鼻窦CT检查明确病变仅局限于上颌窦窦腔的前壁、内侧壁及下壁的患者,笔者采用鼻腔外侧壁保留黏膜瓣的下鼻道入路。泪前隐窝入路因具有充分暴露上颌窦腔、并能同时为进入翼腭窝、眶底壁和颞下窝提供手术径路等特点,在治疗上颌窦前壁、内壁及底壁病变中得到广泛应用。泪前隐窝入路手术[10]切口为鼻腔外侧壁的下鼻甲前缘上方,术中需将下鼻甲附着根部剪断,以下鼻甲附着鼻腔外侧壁根部为标志,去除上颌窦内壁,以鼻泪管鼻腔开口为标志,开放骨性鼻泪管同时去除骨质,游离鼻泪管下端形成膜性鼻泪管-下鼻甲瓣,切除病灶,复位膜性鼻泪管-下鼻甲瓣,黏膜切口对位缝合。但对于真菌性上颌窦炎而言,此术式的手术创伤偏大。鼻内镜下经下鼻道上颌窦开窗术亦是上颌窦内侧壁入路常选的方式,该术式为使下鼻道得到充分暴露,需行下鼻甲向内侧反转骨折移位,开窗位置需在明确鼻泪管开口前提下,结合上颌窦腔病变来作出选择,术后下鼻道开窗部位遗留永久开口。本研究中,鼻腔外侧壁保留黏膜瓣的下鼻道入路手术切口位于鼻腔外侧壁,自下鼻甲前缘附着处后上方下鼻道外侧壁向下至鼻底部,无需将下鼻甲切除,也无需处理鼻泪管,既可充分暴露上颌窦腔,又可避免对下鼻甲及鼻泪管损伤,从而能最大限度保持鼻腔、鼻窦正常结构功能,手术视野清楚并且创伤更小。因上颌窦黏液纤毛清除方向始终朝向自然窦口,即使行下鼻道开窗术后依然不会改变,故传统的上颌窦下鼻道开窗术后遗留的骨性窗口对术后窦腔的引流无任何实质作用。鼻腔外侧壁保留黏膜瓣的下鼻道入路手术,在术中病变切除后,将下鼻甲及保留的黏膜瓣复位,覆盖于上颌窦内壁的骨窗,无需缝合,仅需膨胀海绵压迫黏膜瓣48 h后即可拔除。既可避免下鼻道开窗术后人为造孔引起的鼻腔鼻窦气流的改变,又可使患者免受泪前隐窝入路方式对黏膜瓣进行的缝合,更符合微创的手术理念。在鼻腔外侧壁保留黏膜瓣的下鼻道入路手术切开黏膜时使用针形电刀,针形电刀的电凝切割为线性切口,能明显减少切口出血,得到近乎无血的视野。由于针尖锐利、切口整齐并且造成的组织消融极小,能达到最佳的微创效果,术后愈合好,也不易引起局部组织挛缩、瘢痕[11]。因此,本研究中,鼻腔外侧壁保留黏膜瓣的下鼻道入路手术高效、经济实用,鼻腔鼻窦损伤小,更有利于术后保持鼻窦正常的引流,并能有效减少患者手术后不良反应发生。但采取此种手术入路术前需行鼻内镜检查,明确上颌窦窦口无病变、自然口无堵塞,才能避免术后上颌窦引流不畅;鼻窦CT检查明确病变仅局限于上颌窦窦腔的前壁、内侧壁及下壁,从而能有效避免因清除病变不彻底而引起的残留及复发。
针对窦口鼻道复合体有病变,鼻窦CT检查提示病变范围仅位于上颌窦腔后外侧壁,笔者采取上颌窦自然口入路即可达到最佳效果。通常上颌窦自然口位于筛漏斗的后下,钩突尾端易将其覆盖,术中需将有病变的钩突选择全切或部分切除。上颌窦自然口处理可依据窦腔的情况采取相应的方法,清除窦腔真菌团块及分泌物后,若窦腔黏膜仅有苍白水肿,只需清理病变、保留可逆黏膜,无需再处理窦口,术后使用抗组胺药物治疗;若窦口黏膜有病变致窦口狭窄需开放并扩大窦口,此时需避免环形咬除窦口骨质,应保留大部分窦口后下方黏膜。因为窦口边缘黏膜损伤可引起瘢痕增生,进而导致窦口狭窄甚至闭锁,亦可导致上颌窦黏膜黏液纤毛的清除传输途径遭到破坏,从而引起上颌窦腔潴留分泌物。上颌窦自然开口将窦腔分泌物引流于中鼻道内,鼻内镜中鼻道入路上颌窦手术是最早开展、并得到广泛应用的鼻内镜手术入路之一,其优势在于该术式可充分处理窦口鼻道复合体病变,开放上颌窦自然口,解除阻塞,上颌窦窦腔内的病变可一并处理;术式也易学易掌握,能在0°镜下完成对窦口的开放。
患者鼻腔鼻窦解剖结构变异多,临床处理应当具体情况具体分析,对于中鼻道病变合并上颌窦腔广泛病变时,联合入路显得尤为重要[12]。当病变位于侵及上颌窦后外侧壁、内侧壁、下壁及前壁,并且上颌窦开口附近亦有病变时,笔者采取联合入路。相对于单纯的中鼻道自然口入路,既可消除视野死角,又可充分暴露上颌窦各壁,可以充分地清除上颌窦病变,而且手术器械能达到上颌窦腔的理想部位并彻底清理病变;同时对上颌窦自然口病变的清除开放,可促进术后窦腔引流,能治疗疾病并避免术中及术后残留。近年来,被临床医师广泛应用于累及上颌窦窦口和窦腔前、内、底壁及后外侧壁等复合病变的切除[13]。
钩突作为窦口鼻道复合体的重要结构,对上颌窦具有天然屏障作用。切除钩突后,此屏障作用亦会随之消失,外界气流直接对中鼻道和鼻腔外壁造成冲击,诸如变应原、细菌及病毒等可夹在外界气流中,随着冲击直接进入窦腔[14]。在手术清除病变后切除钩突,扩大上颌窦自然口,保留无病变的窦腔黏膜,对鼻窦的健康亦有重要作用[15]。因此,在治疗非侵袭性上颌窦真菌病时手术,选择合适的手术入路就可最大限度地保留正常组织结构的功能并治疗疾病。本研究中84例患者均能彻底清除病灶,无复发。故笔者认为,术前根据病变部位及范围选择手术方式个体化治疗真菌性上颌窦炎,能充分暴露上颌窦窦腔,有效清除病变,避免损伤正常的鼻腔结构,既微创又彻底去除病灶,并且能恢复鼻腔鼻窦引流通畅和通气。
