单纯持续鞘内注射吗啡治疗老年晚期癌症重度癌性疼痛的效果
2019-07-04周外平华雷李喜霞李梦杰陈思宇
周外平 华雷 李喜霞 李梦杰 陈思宇
(武汉市第四医院疼痛科,湖北 武汉 430033)
癌性疼痛是疼痛部位需要修复或调节的信息传到神经中枢系统后引发的感觉,是影响晚期癌症患者生活质量的主要不良因素,其中50%~80%患者疼痛未得到有效控制。现阶段,癌性疼痛已成为全球范围内严重的公共健康问题,在我国40%~65%癌症患者伴有癌痛,中重度者占20%,其治疗仍是临床亟待解决的问题。阿片类镇痛药是临床治疗癌性疼痛的常规药物,1986年,世界卫生组织制定了三阶梯止痛基本原则,推动其在全球癌性疼痛患者中得到合理应用。孙坚等〔1〕研究发现,阿片类镇痛药没有封顶效应,在各种癌性疼痛中均具有良好的镇痛效果,但常规的给药途径如口服、肌肉注射、静脉注射往往存在“用药剂量大、毒副作用多”等不足,而鞘内注射则可有效避免上述弊端。本研究评估持续鞘内注射吗啡治疗老年晚期癌症重度癌性疼痛的有效性和安全性。
1 资料与方法
1.1临床资料 2016年3月至2018年2月,随机选取武汉市四医院就诊的71例老年晚期癌症重度癌性疼痛患者作为研究对象,符合以下纳入标准:①经病理学确诊为重度癌性疼痛,符合美国国立综合癌症网络(NCCN)成人癌性疼痛控制指南解读中“癌性疼痛”诊断标准〔2〕;②经三阶梯镇痛治疗后,药物副作用不能耐受或疗效不理想者;③签署知情同意书。排除标准:①合并脊柱部位感染者;②伴有神经系统疾病、沟通功能障碍者;③伴有肝肾功能不全、心脏系统疾病者。将其按照抛硬币法随机分为两组,对照组35例,男21例,女14例,平均年龄(65.4±4.2)岁;观察组36例,男22例,女14例,平均年龄(65.7±4.5)岁。两组上述基线资料对比均保持同质性(P>0.05),可进行后续对比。
1.2方法 两组术前均遵医嘱常规禁食2 h,进入手术室后连接心电监护保持侧卧位,在T10~11间隙进行穿刺。对照组给予常规途径吗啡镇痛,根据患者身体情况选择口服硫酸吗啡缓释片〔萌蒂(中国)制药有限公司(国产),国药准字H10980263〕、盐酸羟考酮控释片(Bard Pharmaceuticals Limited,国药准字J20040096)及外贴芬太尼透皮贴(Janssen Pharmaceutica NV,国药准字J20110042)3种强吗啡制剂。观察组应用持续鞘内注射吗啡(东北制药集团沈阳第一制药有限公司,国药准字H20013351)镇痛,常规消毒后采用5 g/L利多卡因作局部麻醉。采用专用穿刺针作硬膜外穿刺,成功进针至穿破硬脊膜,回流通畅(以流出脑脊液作为标准)后置入鞘内导管,并于其中注入1 ml造影剂,在C臂X线片辅助下确认造影剂分布、导管头端位置,无异常后固定导管。包埋皮下隧道连接DDB-1型号吗啡泵、导管,自控输液泵额定容量100 ml,泵盒内注入100 ml生理盐水+吗啡混合液,固定在筋膜之后,包埋于对侧平肋弓腋前线水平处,确认脑脊液注射及回抽通畅后,缝合止血。药物用法用量:初始剂量根据术前每天吗啡最大剂量设定,以鞘内和口服吗啡用量比为1∶300换算为鞘内每天吗啡用量,术后每隔24 h评估患者疼痛变化,并根据患者疼痛变化设定理想泵速和追加剂量,直到患者疼痛控制满意停止用药。
1.3观察指标 ①两组患者于镇痛前1 d(T1)、镇痛后第1天(T2)、第7天(T3)、第15天(T4)、第30天(T5)进行T淋巴细胞亚群、炎性因子、自然杀伤(NK)细胞数值检测对比。T淋巴细胞亚群及NK细胞数值:所有患者于晨起抽取外周静脉血2 ml,肝素抗凝。于每支试管中加入抗凝的全血100 μl,再分别加入20 μl对照及单抗,避光、室温下放置30 min反应。然后分别加入红细胞裂解液稀释到2 ml,避光、室温反应10 min。离心,弃去裂解液用磷酸盐缓释液(PBS)冲洗,弃去上清液。于试管中加入400 μl PBS,离心,加入1%多聚甲醛0.5 ml混匀,300闭目尼龙网过滤后上机检测CD3+、CD4+、CD8+及NK细胞百分比,计算CD4+/CD8+比值,以流式细胞仪检测分析。细胞因子:所有患者清晨空腹抽取外周静脉血7 ml,分离血清后采用酶联免疫吸附试验(ELISA)测定,按照Cytodetect试剂盒提供的方法采用Fioll密度梯度离心法常规分离外周血淋巴细胞,根据刺激细胞-固定细胞-细胞表面抗原染色-细胞打孔-染色步骤进行白细胞介素(IL)-2、干扰素(IFN)-γ、IL-4、IL-10、IL-17各项细胞因子检测。②两组均于T1、T2、T3、T4、T5采用数字分级法(NRS)对患者疼痛程度进行评价,总分10分,其中1~3分、4~6分、7~10分别表示轻度疼痛、中度疼痛、重度疼痛,得分越高说明患者疼痛程度越明显。③统计两组不良反应发生情况。
1.4统计学处理 采用SPSS20.0软件进行t及χ2检验。
2 结 果
2.1两组T淋巴细胞及NK细胞水平比较 T1、T3时两组T淋巴细胞及NK细胞百分比对比差异无统计学意义(P>0.05);T2时观察组CD3+、CD4+、CD4+/CD8+、NK细胞百分比明显低于对照组(P<0.05);T4、T5时两组T淋巴细胞及NK细胞百分比对比差异有统计学意义(P<0.05)。见表1。
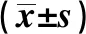
表1 两组T淋巴细胞及NK细胞水平比较
与对照组比较:1)P<0.05,下表同
2.2两组细胞因子水平比较 T1时两组各项细胞因子对比差异无统计学意义(P>0.05);T2时观察组IL-2明显低于对照组,IL-4、IL-17明显高于对照组(P<0.05);T3时观察组IL-10明显低于对照组(P<0.05);T4、T5时观察组IL-2、IFN-γ明显高于对照组,IL-4、IL-10、IL-17明显低于对照组(P<0.05)。见表2、3。
2.3NRS评分 两组T1时NRS评分对比无明显差异(P>0.05),镇痛后两组上述评分均明显下降,但两组T2、T3、T4、T5时NRS评分组间对比无统计学差异(P>0.05),见表4。

表2 两组IL-2、IL-4水平比较

表3 两组IL-10、IL-17、IFN-γ水平比较
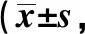
表4 两组不同时间点NRS评分比较分)
2.4不良反应发生情况 观察组不良反应发生率为13.9%,明显低于对照组(60.0%),差异有统计学意义(χ2=16.258,P=0.000)。见表5。
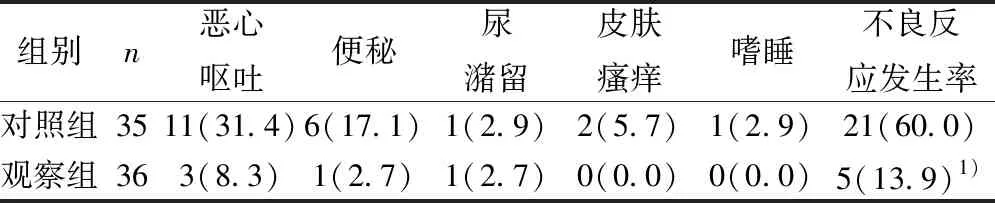
表5 两组患者不良反应发生情况对比〔n(%)〕
3 讨 论
现阶段,临床多采用口服、外贴等常规形式吗啡镇痛,关于鞘内注射吗啡的效果研究并不多见。针对这一现状,本研究将不同吗啡给药方式进行对比分析,结果显示常规形式吗啡镇痛、持续鞘内注射吗啡均可起到良好的镇痛效果。吗啡作为阿片类激动剂,能够作用于大脑皮质痛觉区,起到强效镇痛作用;同时对于呼吸中枢、咳嗽中枢均有抑制作用,可使胆道、输尿管等平滑肌都呈现兴奋作用,增加张力。药理实验发现,吗啡能够抑制伤害性感觉通路上行传导,控制脊髓后角的外周痛觉冲动,从而对脊髓后角灰质内细胞活性进行选择性抑制〔3〕。相比常规途径吗啡镇痛,鞘内注射给药能够通过脑脊液将药物直接作用于中脑导水管周围灰质,起到缓解疼痛的效果,这与刘涛〔4〕研究结论相一致。吗啡在体内分布受给药剂量、给药途径等因素影响。刘洋〔5〕研究中,用高效液相色谱法(HPLC)对急性、慢性吗啡染毒大鼠进行长期观察,发现急性吗啡染毒大鼠心肌、血液中吗啡浓度明显高于脑组织,而慢性染毒大鼠心肌、血液、脑组织浓度基本相同,证实给药量、持续时间对吗啡体内分布存在显著影响。故本研究中,以鞘内和口服吗啡用量比为1∶300换算为鞘内每天吗啡用量,经证实能够有效实现中枢性镇痛作用,且持续给药形式可使阿片受体长期保持激动状态而产生代偿性适应,维持长期镇痛效果。
免疫学研究证实,肿瘤一旦在机体内形成、发展,机体免疫可能通过多种途径参与抗癌的免疫效应〔6,7〕。国外一项报道认为,机体抗癌的免疫作用主要由细胞免疫所介导,T淋巴细胞、NK细胞在其中发挥着重要的作用〔8〕。早在上个世纪90年代,有学者发现吗啡能够使大鼠淋巴萎缩,CD4+/CD8+细胞比值、NK细胞活性下降,认为镇痛能够缓解患者生理痛苦,减轻因疼痛造成的免疫抑制〔9〕。本研究结果表明实施鞘内注射操作及打通皮下隧道埋入输液壶,对患者而言是一种创伤,再加之吗啡应用正处于测试阶段,对部分患者镇痛还不完善,也会对患者免疫功能造成影响。T3时观察组T淋巴细胞、NK细胞百分比已基本恢复至术前水平,提示创伤逐步恢复,鞘内吗啡镇痛机制逐步稳定。T4、T5时两组T淋巴细胞及NK细胞百分比对比差异显著,究其原因,主要在于:①鞘内吗啡用量仅需口服用量的1/300,可避免大量用药造成免疫抑制;②鞘内吗啡注射不但用药剂量少,且持续均匀给药,能直接作用于脊髓的阿片受体,阻断疼痛信息传导及激活内啡肽释放,产生理想的镇痛作用,从而最大程度减轻了疼痛所造成的免疫抑制。辅助性T淋巴细胞在机体对癌细胞的免疫学监视中起着重要作用,同时与癌细胞转移、疾病复发明显相关。其亚群中Th1细胞可分泌IL-2、IFN-γ,这两种因子能够增强NK细胞毒性,介导的细胞免疫应答在清除癌细胞及获得记忆性细胞免疫中发挥着重要作用;Th2细胞分泌的IL-4、Th17细胞分泌的IL-17、调节性Th细胞分泌的IL-10,则有促进癌细胞生长的效果。一般情况下,Th1、Th2细胞处于相互抑制、相互转化的平衡状态,一旦失衡让Th2细胞占据优势,将会导致抗肿瘤免疫受到严重干扰。本研究结果显示T2时观察组IL-4、IL-17升高,T4、T5时缓慢下降;IL-10自T3起一直呈缓慢下降趋势,而IL-2、IFN-γ在T4、T5时逐步上升,其发生原因与T淋巴细胞亚群变化相似,这主要手术应激反应相关,会导致患者神经-内分泌改变、炎症及下丘脑-垂体肾上腺轴激活。另一方面也说明,持续鞘内注射吗啡镇痛后,能够完善镇痛及减少用药剂量,不仅不会破坏机体免疫功能,还能够使Th2向Th1偏移,改善重度癌性疼痛患者的免疫功能〔10〕。从安全性角度分析,观察组用药剂量减少,产生恶心呕吐、便秘、尿潴留等不良反应的风险也会随之降低,这与董克军等〔11〕研究结果相吻合,均证实持续鞘内注射吗啡镇痛不会给患者身体带来大幅度毒副作用,易受患者认可。
