不同人工破膜方式在产科临床应用中的随机对照研究
2019-06-24陈芸褚伯良周晔梁羽飞
陈芸 褚伯良 周晔 梁羽飞
人工破膜是利用人工的方法刺破胎膜的手术操作,可以对产妇的羊水情况进行观察,了解产妇羊水胎粪污染的程度,并在引产中常配合催产素静脉滴注,目前常用的人工破膜方法为采用针头刺破胎膜及组织钳夹破胎膜的方法,本文研究利用消毒棉棒行人工破膜的方法,与其他2种方法比较,具有一定的临床价值,现报道如下。
1 资料和方法
1.1 一般资料 选取2017年1月至2018年8月于我院正常分娩的产妇283例,入组条件[1]:(1)无胎位不正;(2)无头盆不称;(3)无明显影响先露入盆的产道梗阻;(4)无严重的宫颈水肿;(5)无严重合并症或并发症;(6)无脐带先露、前置胎盘、血管前置;(7)未曾行古典式剖宫产手术。所有产妇均有人工破膜指征,其中,未临产者97例,潜伏期101例,活跃期85例。按随机数字表法分为3组:A组82例,采用夹针破膜;B组78例,采用组织钳破膜;C组114例,采用消毒棉棒破膜(新乡市宏达卫材有限公司产品,规格:18cm,毛头),3组产妇年龄、妊娠时间、宫颈Bishop评分、分娩次数均无统计学差异,3组基本资料情况见表1。本研究经本院伦理委员会认可,产妇以及家属均事先知情并同意接受研究。
表1 3组产妇基本资料情况
1.2 治疗方法 人工破膜常规操作法:产前嘱产妇排空膀胱,取截石位,常规消毒,选择在宫缩间歇期及下次宫缩开始前进行。A组手夹9号针头送入阴道内,利用9号针头刺破羊膜囊,刺破过程中注意保持适度的破口大小;B组将有齿钳伸入阴道内钳夹住胎膜并将其撕破;C组右手手指置入阴道伸入宫颈内,左手持消毒棉棒非棉絮一端沿右手手指置入宫颈口,利用消毒棉棒轻划胎膜使得胎膜破裂。人工破膜时及人工破膜前后,均采用胎心监护仪持续监测产妇的宫缩情况及胎心音变化情况,阴道检查无脐带脱垂的发生结束人工破膜,破膜完成后嘱咐产妇放平臀部。
1.3 观察指标 比较3组人工破膜成功率、产妇人工破膜时视觉疼痛评分、医务人员职业暴露率、剖宫产率、胎儿损伤率。医务人员职业暴露率情况除医务人员主观感受外,采用的为破膜后手套灌水法,即手套内灌入100ml 0.9%氯化钠溶液,查看是否有液体从手套小孔中流出,如有液体流出则明确手套存在破裂,存在职业暴露情况。
1.4 统计学处理 应用SPSS 21.0统计软件。计量资料均用表示,各组间指标比较采用单因素方差分析,两两比较采用LSD-t法。计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
3组产妇人工破膜成功率及其他临床指标的比较见表2。
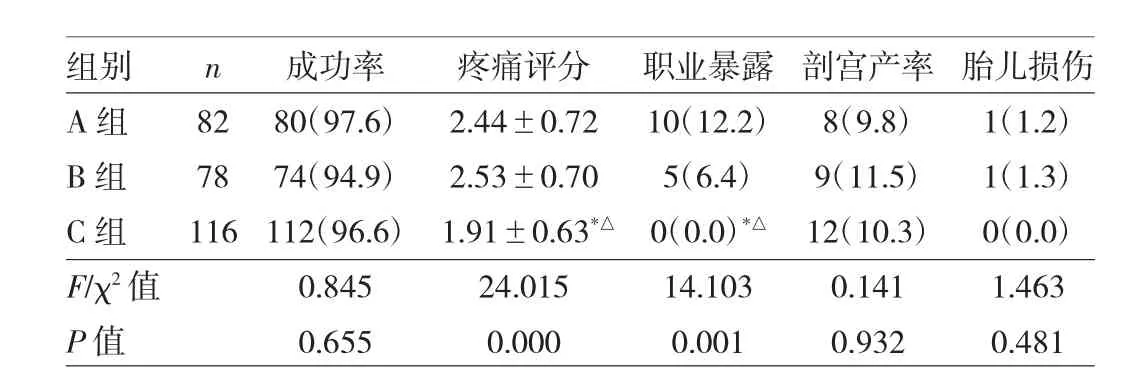
表2 3组产妇人工破膜成功率及其他临床指标的比较[例(%)]
由表2可见,3组破膜成功率无统计学差异(P>0.05);3组剖宫产率无统计学差异(P>0.05);3组胎儿损伤率无统计学差异(P>0.05);A组和B组职业暴露人数所占比例明显高于C组,差异有统计学意义(P<0.05);3组疼痛评分比较差异有统计学意义(P<0.05),A组和B组疼痛评分明显高于C组患者,差异有统计学意义(P<0.05),A组和B组疼痛评分差异无统计学意义(P>0.05)。
3 讨论
人工破膜用于引产是从18世纪开始的,被英国产科医生引入产科实践,成为现代产科实践中最常用的临床操作之一。人工破膜术是人为的钳破胎膜、排出羊水、缩小子宫体积、使胎先露下降,刺激宫颈、促进宫口扩张,并反射性地引起宫缩,以达到加速分娩的目的,是常用的一种引产方法[2]。在宫缩乏力、潜伏期出现延长趋势、胎心监护异常等首先可考虑行人工破膜[3]。理论依据可能是胎膜破裂后前列腺素和缩宫素释放增加,使宫缩加强从而缩短产程[4]。但是2013年的一篇Cochrane综述专门对人工破膜是否可加快产出以及安全性进行了评价[5]。结果发现,单纯的人工破膜既未缩短第一产程也未缩短第二产程。虽然第一产程和第二产程时间分别缩短20.4min和1.3min,但差异无统计学意义。人工破膜虽然减少了后续缩宫素的使用,但剖宫产风险有增加趋势(RR=1.27,95%CI:0.99~1.63)。结合考虑到人工破膜存在如脐带脱垂或受压、胎儿损伤等风险,不建议产程中常规行人工破膜。但无头盆不称、胎头已衔接而出现了产程延缓或停滞、胎心监护异常时,仍推荐人工破膜了解羊水性状,促进产程进展,评估胎儿情况。文献报道,人工破膜联合缩宫素促宫颈成熟可有效提高宫颈成熟度产妇的阴道分娩成功率,临床上在有一定指征的情况下,我们仍可使用人工破膜术。
在人工破膜时,需要面对的一个问题就是职业暴露,医护工作的职业暴露危险从20世纪90年代才逐渐得以关注[6]。医院工作环境中,医务人员常暴露于各种职业危害因素中,发展中国家尤其突出。据相关文献报道医务人员因职业感染血源性传播疾病的危险性是普通人群的2~19倍[7],而血源性传染病职业暴露严重威胁医务人员身心健康,引起焦虑、抑郁,甚至创伤后应激障碍(post-traumatic stress disorder,PTSD)的发生[8]。而妇产科因其工作的特殊性从而成为医院职业暴露危险的高发科室,而产房工作需接触产妇体液、血液及病原体较多,从而导致职业暴露危险出现的概率将明显增加[9],已成为职业暴露的高危人群[10]。而血源性职业暴露主要发生在锐器伤,其中一项即为人工破膜时针刺伤[11],郝凤瑞等[12]报道43名产房工作人员2年职业暴露发生率为100%,发生职业暴露291人次,其中血液及羊水污染147人次,其中就包括检查及人工破膜时污染42人次。因此要重视人工破膜时的职业暴露问题,除了加强教育,规范操作,减少因破膜困难强行多次人工破膜而增加职业暴露的情况,也可以通过更换破膜方式来降低人工破膜时的职业暴露情况。本研究中发现A组破膜时职业暴露率为12.2%,10例职业暴露中有2例明确为针头刺破手指皮肤,其余8例灌水试验提示手套破裂,B组破膜时职业暴露率为6.4%,而C组破膜时均未发现职业暴露情况,这与消毒棉棒与胎膜接触面为钝性,且由于消毒棉棒长度为18cm,明显长于9号针头及组织钳,一手指示的同时可以用另一只手在患者阴道口外即可控制棉棒的位置无需用指示手控制棉棒破膜有关,而由于可以在阴道外控制棉棒避免指示手在阴道内过多的操作,棉棒破膜组破膜时患者疼痛评分低于其他两组,差异有统计学意义。但同时由于消毒棉棒为钝性的关系,其破膜成功率虽然与A组破膜无统计学差异,但破膜成功率仍略低于A组,其破膜失败的产妇大部分胎膜与胎头贴合紧密,其中2例存在羊水过少情况。而A组破膜失败的2例产妇均为破膜时操作主观发现存在职业暴露情况,3组所有破膜失败者中,均使用窥阴器直视下组织钳破膜方式。Lauren等[13]报道人工破膜存在胎儿损伤的情况,由于9号针头为锐性,在破膜时可能存在划破胎儿头部皮肤情况,A组有1例为存在表面划痕,皮肤未破损出血,B组组织钳破膜时有1例,表现为胎儿头部破膜位置头发脱落。临床上对于破膜困难的产妇,不建议强行反复多次行人工破膜,以免增加胎儿损伤的风险。对于破膜成功率、疼痛评分及胎儿损伤情况,除了各破膜器械不同外,操作者的技巧也存在一定相关性。
采用消毒棉棒破膜虽然破膜成功率、胎儿损伤率、剖宫产率与持针破膜及组织钳破膜比较无统计学差异,但因其有职业暴露率低、患者疼痛评分低的优点,故有一定的临床应用价值,适合基层医院推广使用。
