脑脊液乳酸及降钙素原对诊断神经外科术后细菌性脑膜/脑室炎的应用探讨
2019-06-12杨启纲程宏伟
张 玲,杨启纲,程宏伟,邵 敏
神经外科术后细菌性脑膜/脑室炎(post-neurosurgical bacterial meningitis/ventriculitis,PNBM/BV)是一种严重的院内获得性感染,发生率约2%~10%[1-3],如未及时诊治将造成20%以上的病死率[2-3],是神经外科尤其是神经重症患者致残致死率居高不下、住院时间显著延长、医疗花费高昂的重要原因。如何早期识别并正确诊断PNBM/BV,及时采取针对性治疗,对挽救患者生命及其神经功能尤为重要。近年发现脑脊液乳酸(lactate,Lac)、降钙素原(procalcitonin,PCT)升高对其有一定的辅助诊断价值[1,4-5],但诊断截断值不明确,且二者联合检测的研究少见。该研究前瞻性收集了61例神经外科术后患者的临床资料,对脑脊液Lac、PCT等各项指标统计分析,探讨脑脊液Lac、PCT及二者联合检测对诊断PNBM/BV的应用价值。
1 材料与方法
1.1 入选和诊断标准
1.1.1入选标准 ① 年龄为18~80岁;② 入住本院神经外科并至少接受1次手术治疗;③ 术后30 d内至少完善1次脑脊液检查;④ 术前无颅内感染性疾病及慢性神经精神系统疾病史;⑤ 排除病毒性和真菌性颅内感染、脑转移瘤等。
1.1.2PNBM/BV诊断标准 参考《神经外科重症管理专家共识(2013版)》和《中国神经外科重症患者感染诊治专家共识(2017)》关于细菌性中枢神经系统感染的诊断标准,对患者有无PNBM/BV进行诊断。
1.2 对象与资料
1.2.1病例资料 采用前瞻性观察性研究,选取2017年1月~2018年10月入住安徽医科大学第一附属医院神经外科的61例患者(其中51例在重症医学科进行救治)。根据PNBM/BV诊断标准,将61例患者分为PNBM/BV组(31例)和无PNBM/BV组(30例)。PNBM/BV组年龄18~79(53.55±14.42) 岁,男16例,女15例;无PNBM/BV组年龄27~77(56.27±12.96) 岁,男15例,女15例。
1.2.2研究资料 术后3~5 d无禁忌症下,通过无菌腰椎穿刺术或经脑室引流管留取脑脊液标本,立即送检脑脊液白细胞数、多核百分比、葡萄糖、总蛋白,以及脑脊液 Lac、PCT、革兰染色和培养+药敏(小儿血培养瓶送检);同时抽取血标本,送检血清葡萄糖,计算脑脊液糖/血糖值。
2 结果
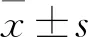
2.1 一般资料61例神经外科术后患者中,PNBM/BV组31例,8例死亡(25.8%);无PNBM/BV组30例,1例死亡(3.3%)。PNBM/BV组住院时间长于无PNBM/BV组,病死率高于无PNBM/BV组,差异有统计学意义(P<0.05);两组在年龄、性别、疾病分类上的差异无统计学意义。见表1。
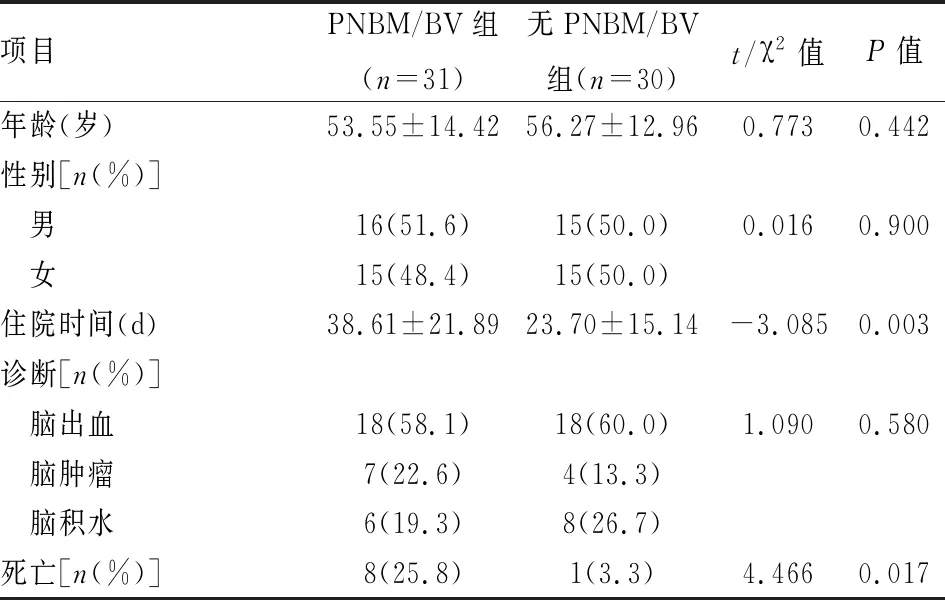
表1 PNBM/BV与无PNBM/BV患者一般资料的比较
脑出血包括:蛛网膜下腔出血、高血压性脑出血、外伤性脑出血
2.2 两组脑脊液各项指标的比较与无PNBM/BV组比较,PNBM/BV组脑脊液Lac、PCT、白细胞数、多核百分比、总蛋白水平显著升高,脑脊液糖/血糖值显著降低,差异有统计学意义(P<0.001);两组其他指标间差异无统计学意义。见表2。
2.3 PNBM/BV组脑脊液各项指标的ROC曲线和诊断效力分析
2.3.1脑脊液Lac和PCT的单独诊断效力 脑脊液Lac对PNBM/BV的诊断截断值为4.35 mmol/L,曲线下面积(area under the curve,AUC)为0.990,敏感度为100%,特异度为93.3%;脑脊液 PCT对PNBM/BV的诊断截断值为0.235 μg/L,AUC为0.860,敏感度为80.6%,特异度为81.0%。见图1、表3。
2.3.2脑脊液Lac和PCT的联合诊断效力 联合脑脊液 Lac及PCT对PNBM/BV的诊断效力进行分析,显示AUC达到0.990,敏感度为100%,特异度为94.2%。见表3。
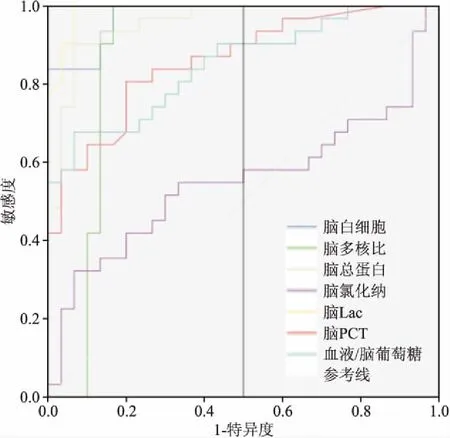
图1 PNBM/BV患者脑脊液各项指标对PNBM/BV的诊断效力ROC曲线
2.4 脑出血与非脑出血患者的脑脊液各项指标比较
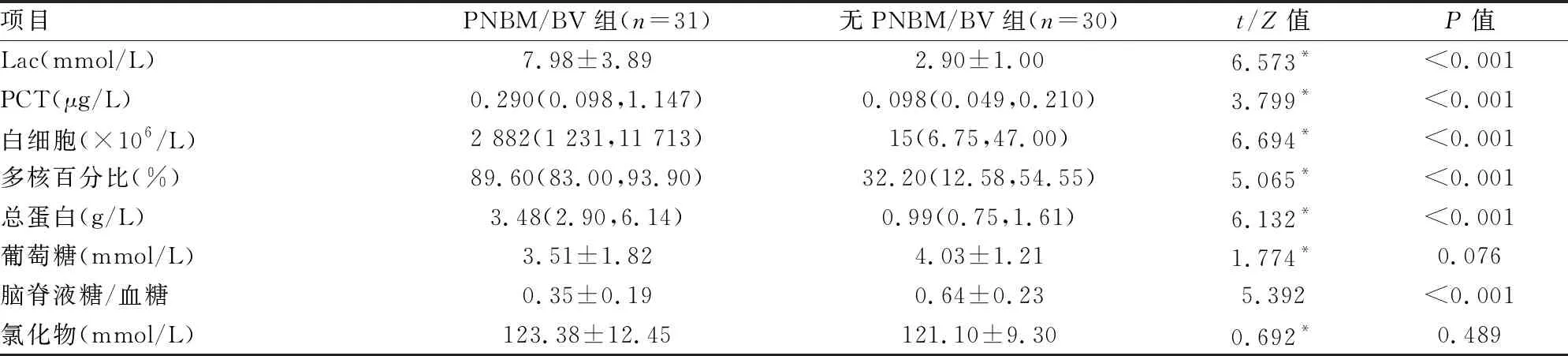
表2 PNBM/BV与无PNBM/BV患者脑脊液各项指标的比较
*表示采用的是Mann-Whitney U 秩和检验
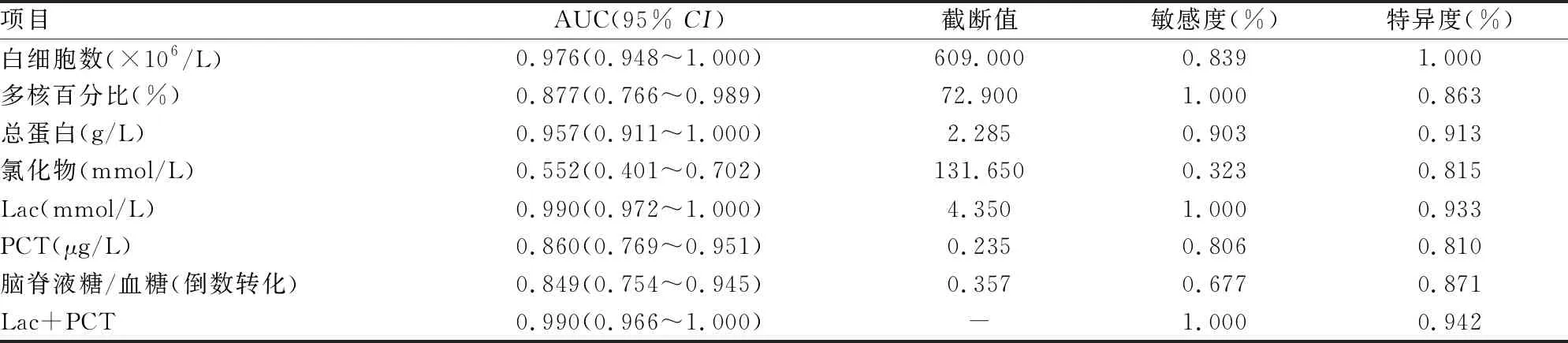
表3 PNBM/BV患者脑脊液各项指标的诊断效力
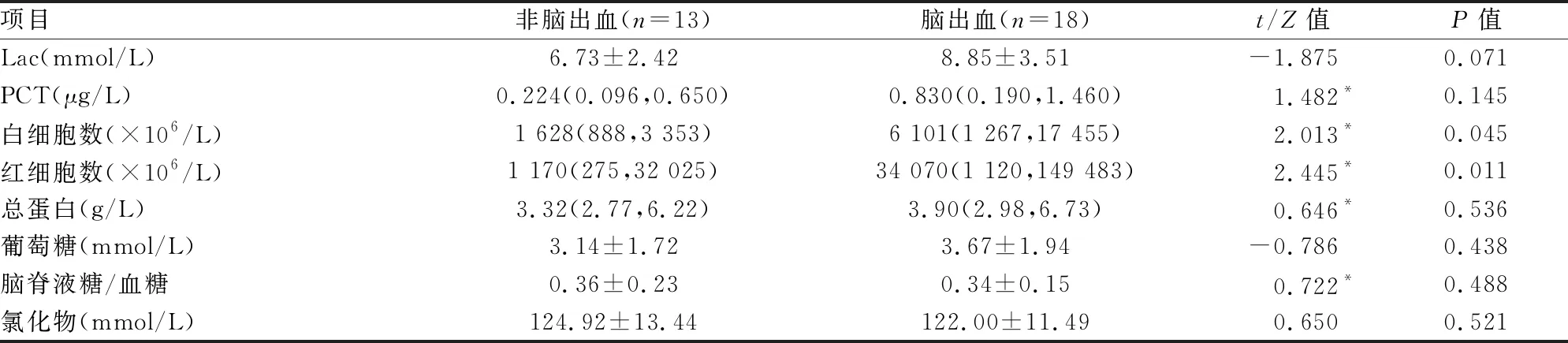
表4 PNBM/BV组脑出血与非脑出血患者脑脊液各项指标的比较
*表示采用的是Mann-Whitney U 秩和检验
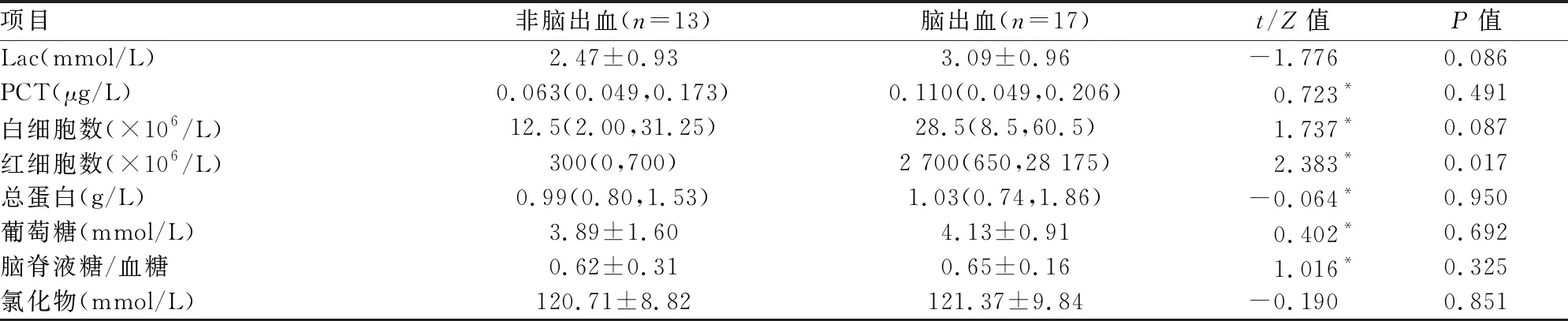
表5 无PNBM/BV组脑出血与非脑出血患者脑脊液各项指标的比较
*表示采用的是Mann-Whitney U 秩和检验
2.4.1PNBM/BV组脑脊液的比较 脑出血患者的脑脊液红细胞数、白细胞数高于非脑出血患者,差异有统计学意义(P<0.05);两组脑脊液 Lac、PCT等指标间差异无统计学意义。见表4。
2.4.2无PNBM/BV组脑脊液的比较 脑出血患者的脑脊液红细胞数高于非脑出血患者,差异有统计学意义(P<0.05);两组脑脊液 Lac、PCT等指标间差异无统计学意义。见表5。
3 讨论
PNBM/BV是院内获得性感染的重要组成部分,常导致患者神经功能损害严重,住院时间和治疗花费明显增加,病死率高达20%~50%[2-3,6],本研究为25.8%,因此需尽量避免延误最佳救治时机。但PNBM/BV的诊断金标准“脑脊液细菌培养”因受技术的限制、送检标本前使用抗生素等原因,国内报道其阳性率不超过10%[1-2,4],且耗时数日。近年由于脑脊液 Lac和PCT的检测快速、客观且价格不高,成为临床较为关注的PNBM/BV诊断标志物,而它们的诊断截断值不明确,且二者联合检测的研究鲜有报道。
正常脑脊液Lac约1.0~1.5 mmol/L,主要来自星形胶质细胞的无氧代谢,能较为准确地反映颅内代谢情况。当存在PNBM/BV时,由于细菌自身代谢和缺氧脑组织代谢异常致无氧酵解增加,引起脑脊液 Lac升高[7],而在PNBM/BV得到控制后脑脊液 Lac降低[6]。研究[4,6,8]显示脑脊液 Lac对PNBM/BV的诊断截断值波动在3.45~5.40 mmol/L,具有80%以上的敏感度和特异度。本研究显示当脑脊液 Lac为4.35 mmol/L时,其诊断PNBM/BV的敏感度和特异度高达100%和93.3%,显著高于其他单独的脑脊液指标,提示脑脊液 Lac检测对PNBM/BV具有良好的诊断效力。
当然,也有少数学者[7]指出脑脊液 Lac可能会受红细胞代谢影响而出现假阳性。本研究分别对两组脑出血与非脑出血患者的脑脊液 Lac进行统计,均未发现显著差异,提示脑脊液红细胞对Lac无明显影响,与Maskin et al[8]和王玉芳 等[9]的研究结果基本一致。但基于样本量不大,脑脊液 Lac的影响因素有待进一步研究。
血清PCT在细菌感染性疾病方面的研究结果已基本得到共识,而对于脑脊液PCT的研究尚少。近来发现脑脊液PCT升高是诊断细菌性中枢神经系统感染比较灵敏的独立指标[10-12],但脑脊液PCT对PNBM/BV的诊断截断值波动较大,据报道分别为0.075 μg/L(敏感度为68.0%,特异度为72.7%)[5]和0.15 μg/L(敏感度为69.39%,特异度为91.49%)[10]。本研究显示脑脊液 PCT对PNBM/BV的诊断截断值为0.235 μg/L,敏感度为64.5%,特异度为89.4%;且分别对两组脑出血与非脑出血患者的脑脊液 PCT比较后,也未发现统计学差异,提示其也不受CSF红细胞影响,因此推测脑脊液PCT检测对PNBM/BV具有一定的诊断价值。
然而Hill et al[13]对脑脊液 Lac单独诊断PNBM/BV的可靠性提出质疑,结合本研究脑脊液 PCT的敏感度和特异度低于脑脊液 Lac和白细胞数、总蛋白,故将脑脊液 Lac与PCT联合检测进行分析,结果表明二者联合检测对PNBM/BV的诊断价值更大,但有待大规模研究证实。
综上所述,PNBM/BV是神经外科术后严重并发症之一,且病死率较高,临床应高度重视。脑脊液Lac、PCT升高对于PNBM/BV具有较好的诊断效力,尤其是脑脊液 Lac,二者联合检测能进一步提高诊断的敏感度和特异度。但大样本研究仍需继续开展,以期寻找可以提高对PNBM/BV诊断效力的特异性指标。
