股薄肌肌皮瓣修复坐骨结节3、4期压力性损伤创面的疗效分析
2019-04-28罗旭超欧昌良邹永根周鑫陈波刘安铭魏庆宇
罗旭超,欧昌良,邹永根,周鑫,陈波,刘安铭,魏庆宇
(西南医科大学附属中医医院骨伤手外科,四川 泸州 646000)
压力性损伤是皮肤和深层软组织的局部损伤,通常位于骨隆突处或与医疗等器械相关处。损伤可表现为完整皮肤或开放性溃疡,损伤是由于强烈或长时间存在的压力或压力联合剪切力所致[1]。压力性损伤所致的创面称之为压疮或褥疮。坐骨结节压疮较为常见,若不及时修复,易导致滑囊内感染,严重者引起坐骨结节骨髓炎。换药、引流等传统的手段治疗压疮,治疗时间长,临床效果不是很理想,容易加重病情,增加患者痛苦和经济负担。带血管蒂的股薄肌肌皮瓣与坐骨结节压疮相邻近,转移方便,且具有血供好、抗感染能力强等优点。我院自2015年9月至2017年9月的15例坐骨结节压疮创面患者均采用此方法修复,目的是为了快速的修复压疮创面,防止伤口长期外露加重患者病情,提高患者生活质量。
1 资料与方法
1.1 一般资料 本研究患者15例,其中男9例,女6例;年龄在48~76岁,平均年龄62岁。15例均为脊髓损伤后截瘫患者,长期卧床导致压疮,病程3~18个月,平均病程8.5个月。按照美国压疮咨询委员会(National pressure ulcer advisory panel,NPUAP)最新定义分为3期8例,4期7例。创面范围4 cm×4 cm~8 cm×12 cm,平均6 cm×8 cm。15例患者均伴有全身不同程度的营养不良。血红蛋白<90 g/L的患者7例,白蛋白<30 g/L的患者8例。
1.2 方法
1.2.1 术前准备 患者入院后,取创面分泌物做药敏,选择敏感的抗生素加强抗感染治疗;创面坚持每天换药,渗液较多、病程长、感染严重者可一期清创,清创坏死组织后,选择负压封闭引流覆盖1~2周;输血、静脉高压营养治疗纠正贫血和全身营养不良;积极补液以防电解质紊乱;完善术前相关检查,排除手术禁忌证。
1.2.2 手术方法 a)皮瓣设计:全身麻醉生效后,患者取俯卧位,在相邻的大腿内侧设计皮瓣,根据术前应用多普勒血管探测仪探测到穿支搏动点为中心点,以耻骨结节和股骨内侧髁连线为轴线,根据创面大小确定肌皮瓣面积。b)皮瓣切取:逐层切开皮肤和皮下组织,在股薄肌和长收肌肌腱间隙找到血管蒂,仔细分离股薄肌,在远端离断股薄肌,继续沿着血管蒂向近端解剖,彻底止血,根据创面大小,旋转股薄肌肌皮瓣修复创面。供区直接拉拢缝合,若皮肤张力过大,可植皮修复。
1.2.3 术后处理 术后加强营养支持,增加蛋白质和维生素的摄入;及时复查血常规、肝肾功、电解质,注意水电解质平衡,预防低钾、低钠血症等,避免低钾、低钠、贫血、低蛋白血症等因素导致的创面愈合不良;同时加强对患者的护理,每2 h定时翻身,及时清理粪便避免污染,术区予以棉垫包扎、保暖,供区切口加强换药。
2 结 果
15例肌瓣均成活,其中1例肌皮瓣表面皮肤少许坏死,经换药清创后创面愈合。术后随访6~24个月,所有创面愈合良好,皮瓣质地、颜色、弹性良好,供区、受区未见明显溃疡,术后压疮无复发。
典型病例为一56岁男性患者,因长期卧床致右坐骨结节出现褥疮,入院诊断:右坐骨结节褥疮形成(3期),入院后予以换药致创面清洁,肉芽组织生长良好时,切取股薄肌肌皮瓣修复,手术前后影像学资料见图1~4。

图1 入院时压疮创面大体照 图2 引流换药1个月后褥疮创面清洁,未见明显脓液
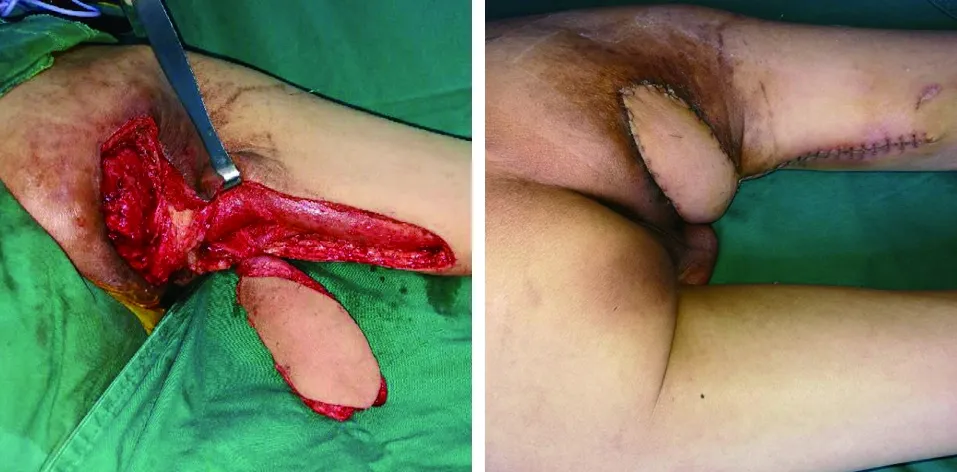
图3 切取带蒂皮瓣术中照 图4 术后21 d大体照示皮瓣愈合良好
3 讨 论
3.1 压力性损伤创面的定义及分型 压力性损伤又称压疮,好发于骶尾、坐骨结节、腰背部、肘踝等易受压部位。压疮形成的原因是局部组织长期受压,血液循环不良,使皮肤和皮下组织持续缺血、缺氧、营养缺乏,加上各种理化因素的刺激及全身营养不良,导致组织坏死和压力性溃疡。国内刘毅等[2]将褥疮分为窦道型、溃疡型、混合型三种类型。叶祥柏等[3]根据褥疮坏死组织的深浅、病程长短和临床不同表现形式将其分为溃疡型、全层组织坏死型、窦道型和囊袋肉芽肿型。根据NPUAP最新定义及可分为4期,1期:皮肤完好,局部出现压之不变白的红斑,深色皮肤可能有不同的表现,此期的颜色改变不包括紫色或栗色;2期:部分皮肤缺失,真皮暴露,伤口床有活性,呈粉色或红色、湿润,也可表现为完整或破损的浆液性水疱;3期:全层皮肤缺损,溃疡中可见脂肪、肉芽组织和伤口卷边常见,可能存在腐肉或焦痂,无筋膜、肌肉、骨骼暴露;4期:全程皮肤和组织缺损,溃疡中可见或可直接触及筋膜、肌肉、肌腱、软骨或骨骼。
3.2 股薄肌肌皮瓣修复坐骨结节压力性损伤创面的可行性 压疮处理比较棘手,易导致创面感染,难以控制,是显微外科修复面临的难题。对于坐骨结节压疮,尤其是3、4期压疮,传统的换药、引流、植皮难以治愈,严重影响患者的生活质量和信心。采用游离皮瓣因手术操作繁琐、损伤大、牺牲主干血管等问题而受限,且在血管损伤时应用效果较差[4-6],本组15例压疮均采用股薄肌肌皮瓣转移修复。带血管蒂的股薄肌肌皮瓣血供可靠、抗感染能力强,且与坐骨结节相邻近,因此修复坐骨结节压疮具有可靠的实用性和操作性。本研究中有1例因皮瓣切取面积较大,远端发生少许坏死,经过积极处理后成活。
3.3 带血管蒂的股薄肌肌皮瓣修复压疮的特点 国外学者Harii等[7]首次报道利用股薄肌移植修复皮肤软组织缺损,并获得满意疗效。此后,股薄肌肌瓣被大量运用于临床。近年来,常飞等[8-9]均采用股薄肌肌瓣修复慢性感染性创面取得了较为满意的临床效果。通过临床实践笔者认为该皮瓣具有以下特点:a)股薄肌位于大腿内侧,是扁平的带状肌,可根据不同大小的创面切取肌瓣,且位置距离坐骨结节较近,切取后易于旋转修复创面;b)股薄肌瓣有长收肌、短收肌等协同肌,不会影响下肢功能;c)股薄肌肌瓣修复坐骨结节压疮创面,具有血供可靠,术中出血较少等优点,是修复臀部创面较为理想的方法;d)当皮瓣面积较大时,在切取时应当尽量减少对皮瓣远端静脉的破坏,避免术后皮瓣远端发生坏死;e)对于感染严重的患者,应当尽量控制感染,待创面彻底清洁时再予以皮瓣转移修复。
3.4 股薄肌肌皮瓣修复压疮创面的适应证、禁忌证及注意事项 骨科慢性伤口的主要特征是局部血供不良、缺血缺氧、继发感染或感染难以控制等,伤口持续治疗1个月以上难以愈合或无愈合迹象[10],通过研究实践,股薄肌肌皮瓣修复压疮的适应证:a)压疮部位在臀部及坐骨结节处;b)压疮前期治疗取得了相应的效果,感染得到控制,如创面清洁,无明显异常分泌物渗出等;c)患者基础条件允许,营养状况已得到改善,不存在低蛋白血症和贫血等问题。禁忌证:a)压疮面积超过股薄肌修复的面积,如切取过大范围的皮瓣容易出现边缘组织的坏死[11];b)患者全身基础条件差,经济条件不允许;c)患者存在严重的心脑血管疾病,存在较大麻醉风险者;d)排除合并糖尿病患者,诸多文献显示,当褥疮患者伴发糖尿病时,皮瓣移植往往使创面更加难于愈合[12-13]。
压疮患者长期卧床,创面持续外露,术前须纠正患者的全身营养状况,待患者的基本条件稳定后再行手术治疗。压疮治疗住院时间长、换药次数较多、花费较高,住院期间应避免二次感染或交叉感染。运用股薄肌肌皮瓣修复邻近坐骨结节创面时,需要克服俯卧位给术前体表定位带来的困难,术后要加强护理,坚持翻身拍背,同时在拆线之前患者也需要克服长期俯卧位带来的不便。修复术后存在因患者营养不良、受剪切力和摩擦力影响导致的创面不易愈合。此外,长期截瘫病人因其臀部明显萎缩,褥疮周围皮肤常瘢痕化,缺乏弹性,不能牵拉,给皮瓣设计创造了极大困难。因此,肌皮瓣的设计应根据褥疮创面的部位、大小、特点而定,以就近、便于转移和缝合为原则[14]。
