颅内动脉瘤破裂合并脑内血肿的早期手术治疗
2019-04-21张绍林黄金生罗文伟王晓亮杨道明吴德骥
张绍林 黄金生 罗文伟 王晓亮 杨道明 吴德骥
【摘要】 目的:探讨颅内动脉瘤破裂合并脑内血肿的早期手术治疗效果。方法:回顾性分析30例颅内动脉瘤破裂合并脑内血肿患者的临床资料,探讨早期显微外科手术夹闭动脉瘤并清除脑内血肿的临床效果和预后。术后当天复查颅脑CT,术后第1天复查CTA,术后3个月进行格拉斯哥预后评分(Glasgow outcome scale,GOS)评估预后,并进行定期随访。结果:30例患者共检查出32个动脉瘤,均成功夹闭动脉瘤的同时进行了血肿清除术,术后CTA复查未见动脉瘤瘤颈残留。术后发生肺部感染11例,颅内感染1例,脑积水3例,电解质紊乱6例,肢体偏瘫8例,应激性溃疡5例,癫痫1例。术后3个月,GOS 5分21例,GOS 4分6例,GOS 3分2例,GOS 2分1例,GOS 1分0例;规律随访,患者未再自发颅内蛛网膜下腔出血及动脉瘤复发。结论:颅内动脉瘤破裂合并脑内血肿,早期显微镜下夹闭动脉瘤的同时清除脑内血肿,患者预后较好。
【关键词】 显微外科手术 脑内血肿 颅内动脉瘤
doi:10.14033/j.cnki.cfmr.2019.29.022 文献标识码 B 文章编号 1674-6805(2019)29-00-03
[Abstract] Objective: To investigate the effect of early surgical treatment of intracranial aneurysm rupture combined with intracerebral hematoma. Method: The clinical data of 30 patients with intracranial aneurysm rupture combined with intracerebral hematoma were retrospectively analyzed. The clinical effect and prognosis of early microsurgery for clipping aneurysm and clearing intracerebral hematoma were discussed. Cranial CT was reviewed on the day after surgery, and CTA was reviewed on the first day after the surgery. The Glasgow outcome scale (GOS) was used to assess the prognosis 3 months after the surgery, and regular follow-up was conducted. Result: Thirty-two aneurysms were detected in 30 patients. All the aneurysms were successfully clipped and the hematoma was removed. Postoperative CTA reexamination showed no residual aneurysm neck. There were 11 cases of pulmonary infection, 1 case of intracranial infection, 3 cases of hydrocephalus, 6 cases of electrolyte disorder, 8 cases of limb hemiplegia, 5 cases of stress ulcer and 1 case of epilepsy. Three months after surgery, GOS in 5 points was 21 cases, GOS in 4 points was 6 cases, GOS in 3 points was 2 cases, GOS in 2 points was 1 case, GOS in 1 point 0 cases. Regular follow-up, no spontaneous subarachnoid hemorrhage and aneurysm recurrence occurred. Conclusion: Intracranial aneurysm rupture combined with was intracerebral hematoma, early microsurgery clipping aneurysm and clearance of intracerebral hematoma, the prognosis of the patients is better.
[Key words] Microsurgery Intracerebral hematoma Intracranial aneurysm
First-authors address: Nanping First Hospital Affiliated to Fujian Medical University, Nanping 353000, China
顱内动脉瘤是指颅内动脉管壁的瘤样膨出,动脉瘤破裂后引起颅内出血,其发病率仅次于脑梗死和高血压性脑出血的脑血管疾病。该病起病急、致死率和致残率高。动脉瘤破裂后血液流入蛛网膜下腔引起蛛网膜下腔出血,血液破入邻近脑组织内引起脑内血肿,合并脑内血肿的发生率约为15%[1-2]。合并脑内血肿的动脉瘤破裂患者,病情相对较危重,Hunt-Hess分级常为Ⅲ~Ⅴ级[3-4]。血肿量较小时,血肿可不必处理;血肿量较大时产生占位效应,可引起脑组织移位、颅高压,甚至形成脑疝,危及患者生命,常需要急诊手术行脑内血肿清除[5]。本文对福建医科大学附属南平第一医院神经外科2015年11月-2018年12月收治的30例颅内动脉瘤破裂合并脑内血肿形成患者,进行早期显微外科手术夹闭动脉瘤的同时进行脑内血肿清除,现将其临床治疗结果报告如下。
1 资料与方法
1.1 一般资料
选取福建医科大学附属南平第一医院神经外科2015年11月-2018年12月收治的30例颅内动脉瘤破裂合并脑内血肿形成患者。纳入标准:经影像学检查确诊为颅内动脉瘤破裂合并脑内血肿;进行早期显微外科手术治疗患者。排除标准:临床资料不全者;精神疾病;心、肝、肾等其他组织脏器严重疾病者。其中男18例,女12例;年龄34~69岁,平均(50.5±12.8)岁;共检出32个动脉瘤,其中单发动脉瘤28例,多发动脉瘤2例;前交通动脉动脉瘤16个,大脑中动脉动脉瘤11个,后交通动脉动脉瘤5个;术前Hunt-Hess分级包括:Ⅱ级6例,Ⅲ级16例,Ⅳ级7例,Ⅴ级1例;患者主要表现为头痛、呕吐、偏瘫和意识障碍(嗜睡至昏迷);术前脑疝3例,其中1例双侧瞳孔散大,2例单侧瞳孔散大。
1.2 影像学资料
所有患者术前头颅CT检查均可见蛛网膜下腔出血和脑内血肿形成,其中额叶血肿(包括血肿破入脑室)患者15例,颞叶及侧裂区血肿患者11例,单纯颞叶血肿患者4例,血肿量10~80 ml,平均32.4 ml。术前7例患者进行DSA检查,23例患者进行3D-CTA检查确诊颅内动脉瘤。
1.3 显微外科手术治疗
患者全麻成功后,选择翼点入路。脑内血肿量较小的患者,先在显微镜下打开侧裂池释放脑脊液,待脑组织回缩和脑压下降满意后锐性分离蛛网膜,显露动脉瘤瘤颈及载瘤动脉,充分游离动脉瘤瘤颈后进行夹闭,动脉瘤夹闭完全后再行脑内血肿清除;对于血肿量较大,尤其已并发脑疝和颅高压患者,先行皮层造瘘进入血肿腔,显微镜下清除部分血肿进行减压后再行分离脑池释放脑脊液及显露动脉瘤瘤颈和载瘤动脉,成功夹闭动脉瘤后再次清除血肿腔内残余的血肿;对于侧裂区血肿,根据术中情况,可边分离侧裂、边暴露动脉瘤的同时边清除血肿,血肿不必勉强完全清除;对于已脑疝形成和术中脑组织塌陷不理想的患者,行去骨瓣减压术。
1.4 术后影像学评估及随访
术后当天复查颅脑CT了解颅内血肿清除等情况,术后第1天复查CTA了解动脉瘤夹闭情况。术后3个月进行格拉斯哥预后评分(Glasgow outcome scale,GOS),评价临床疗效和预后。GOS评分评分标准,5分:恢复良好,患者能正常生活,或仅仅存在程度很轻微的缺陷;4分:轻度残疾,患者生活可以自理,但存在有残疾缺陷,在保护措施做好的情况下可以进行工作;3分:重度残疾,患者残疾缺陷且不能独立生活,但意识清楚;2分:植物生存,患者只有很微小反应情况下的植物人;1分:死亡。随访:术后3个月~3年,规律随访并进行DSA检查评估动脉瘤复发情况。
2 结果
2.1 治疗结果
30例患者共检查出32個动脉瘤,术中均成功夹闭,其中有8例在术中分离暴露动脉瘤时发生动脉瘤破裂出血,临时阻断后成功夹闭动脉瘤;术后头颅CT复查提示所有患者颅内血肿清除率为80%以上;术后3D-CTA检查均提示动脉瘤夹闭完全、无瘤颈残留。术后并发症:肺部感染11例,颅内感染1例,脑积水3例,电解质紊乱6例,肢体偏瘫8例,应激性溃疡5例,癫痫1例。无脑梗死、再出血和死亡病例。
2.2 随访结果
术后3个月行GOS评分评价临床疗效和预后,结果为:5分21例,4分6例,3分2例,2分1例,1分0例,无死亡病例;恢复良好的患者占比70.0%。术后随访时间为3个月~3年,平均(12.2±3.1)个月,均未发现动脉瘤复发及颅内再次自发蛛网膜下腔出血。
2.3 典型病例
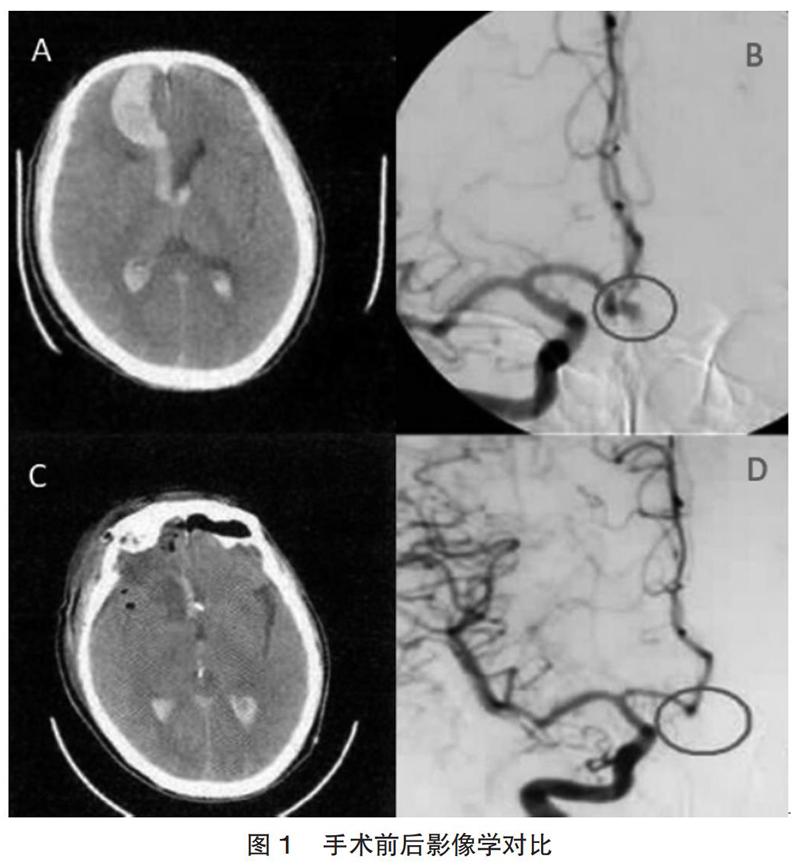
1例前交通动脉动脉瘤破裂出血患者手术前后影像学对比,术后显示动脉瘤完全夹闭、脑叶内血肿基本清除,见图1。
3 讨论
颅内动脉瘤破裂伴脑内血肿形成后,Hunt-Hess分级相对较高,且病情相对危急、不稳定。患者常表现为明显的颅高压症状,如头痛、恶心、呕吐、烦躁、意识障碍、血压升高等,增加动脉瘤再破裂风险,同时血肿压迫造成继发性脑损伤。动脉瘤破裂后因为蛛网膜下腔出血和颅内血肿造成颅高压及血性脑脊液的影响,术中暴露困难增加了手术难度,手术牵拉可能加重脑血管痉挛和增加脑组织损伤的风险,且动脉瘤破口处相对脆弱,术中再破裂的可能性大,因此有部分学者不主张早期手术。但有研究认为,若先保守治疗待病情稳定后再进行手术,会严重影响患者的预后[6-8]。尤其是合并的血肿量较大,危及患者生命,需要急诊手术干预。因此,尽管早期手术的难度和风险较大,积极处理动脉瘤和脑内血肿,必要时行去骨瓣减压,对患者的预后具有积极意义[9-10]。
手术顺序可根据患者颅内血肿量和颅内压而定,对于术前颅内血肿量较大和术中脑组织明显肿胀者,术中不易暴露动脉瘤,可先行清除部分血肿或侧脑室穿刺引流脑脊液,待脑压下降后再行分离暴露动脉瘤和载瘤动脉,可避免脑组织挫伤,提高了手术成功率。术中释放脑脊液,脑压下降后方能进一步分离暴露动脉瘤,动脉瘤瘤颈和载瘤动脉的充分显露是手术成功的关键。对于颅内血肿量较小和脑压不高的患者,可直接打开脑池释放脑脊液后分离暴露动脉瘤和载瘤动脉,成功夹闭动脉瘤后再行血肿清除。本组30例患者均完成了动脉瘤夹闭的同时清除脑内血肿,血肿被清除后脑组织明显塌陷,部分患者因术前脑疝形成或术中脑压过高行去骨瓣减压术,同时术中处理了2枚未破裂动脉瘤。术后复查CT均提示血肿绝大部分被清除,CTA和DSA检查提示动脉瘤夹闭完全。大部分患者预后相对较好,除1例术前双侧瞳孔散大、Hunt-Hess分级V级的患者术后植物生存之外,其他7例昏迷患者,包括2例单侧瞳孔散大的患者,术后均获得了苏醒,其余患者预后相对较满意。因本组患者术前病情相对较重,术后恢复良好占比70.0%(GOS 5分21例),患者整体效果较好,这与Prat等[11]研究结果基本一致。术后定期规律随访,患者均无动脉瘤复发和再出血。
有报道称,早期显微外科手术的创伤较大,因此手术相关并发症发生率较高,但早期显微外科手术可清除脑内和部分蛛网膜下腔的血肿及缓解颅高压,从而减轻脑血管痉挛造成的脑缺血,以及减少脑内血肿对脑组织和神经功能的损害,对患者的长期预后较好[12]。本组患者的术后并发症主要是肺部感染、颅内感染、脑积水、电解质紊乱、肢体偏瘫、应激性溃疡、癫痫等,为常见颅脑手术并发症,其并发症主要与患者入院时的病情、血肿部位和血肿量有关。
综上,颅内动脉瘤破裂合并脑内血肿患者,早期显微镜下夹闭动脉瘤的同时行脑内血肿清除术,可以减少脑组织和神经功能损害,降低了动脉瘤再次破裂出血的风险和患者的死亡率,有利于患者预后。
参考文献
[1]杨树成,郎立峰,张雪峰,等.显微手术治疗前交通动脉瘤破裂合并脑内血肿45例疗效分析[J].中国临床医生杂志,2017,45(5):79-80.
[2]郭致飞,赵兵,吴德俊,等.大脑中动脉瘤破裂合并颅内血肿的早期显微手术治疗[J].安徽医药,2016,20(8):1521-1524.
[3]赵恺,王俊文,李朝曦,等.以单纯脑内血肿起病的破裂大脑中动脉动脉瘤患者的手术疗效[J].中华神经外科杂志,2018,34(10):1004.
[4]黄其军.前循环破裂动脉瘤伴脑内血肿的早期显微手术治疗[J].系统医学,2018,3(21):87-88.
[5]赵强.大脑中动脉瘤破裂并脑内血肿的显微外科治療及疗效分析[J].中国医药指南,2018,16(7):37-38.
[6]杨俊,吴文昌,潘荣南,等.大脑中动脉动脉瘤破裂出血合并脑疝的急诊手术治疗[J].中国临床神经外科杂志,2017,22(8):575-576.
[7]胡晓.早期显微手术夹闭瘤颈对脑动脉瘤破裂出血的治疗作用研究[J/OL].临床医药文献电子杂志,2017,4(48):9329.
[8]李家亮,李岩,刘文祥,等.大脑中动脉动脉瘤破裂伴血肿的显微手术治疗[J].武警医学,2017,28(8):820-822.
[9]汪庆森.探讨动脉瘤破裂导致的外侧裂血肿的诊断与治疗[J].中国实用医药,2017,12(36):82-83.
[10]吴臣义,孙彦军,邹飞辉,等.血肿型前循环破裂动脉瘤的急诊显微手术效果评价[J].实用临床医药杂志,2018,22(3):16-18.
[11] Prat R,Galeano I.Early surgical treatment of middle cerebral artery aneurysms associated with intracerebral haematoma[J].Clinical Neurology & Neurosurgery,2007,109(5):431-435.
[12]张五中,常文海,张俊杰,等.颅内动脉瘤破裂合并脑内血肿的诊治体会[J].中华神经医学杂志,2014,13(4):405-406.
(收稿日期:2019-05-23) (本文编辑:桑茹南)
