阴道B超可视人流术对剖宫产瘢痕子宫再妊娠患者并发症及生活质量的影响
2019-04-17曹莉莉
曹莉莉
(上海市普陀区妇婴保健院 妇产科, 上海, 200062)
人工流产手术是对避孕失败的女性采取的一种补救措施,但该术式易受到子宫畸形、子宫肌瘤、哺乳期等多种高危因素的影响[1]。传统人流术多凭借临床医师的手感以及临床经验进行相关操作,存在一定盲目性,且术后易出现子宫穿孔、吸宫不全等多种并发症[2-3]。本研究对52例剖宫产瘢痕子宫再妊娠患者采用阴道B超可视人流术治疗,探讨该术式对患者生活质量的影响,现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2016年1月—2018年3月在本院治疗的104例剖宫产瘢痕子宫再妊娠患者的临床资料,依据手术方式分为观察组52例(阴道B超可视人流术治疗)与对照组52例(传统人流术治疗)。观察组患者年龄23~41岁,平均(32.43±3.57)岁; 孕周6~10周,平均(8.01±0.52)周; 孕次2~8次,平均(5.44±1.09)次。对照组患者年龄24~41岁,平均(32.61±3.62)岁; 孕周6~10周,平均(7.98±0.49)周; 孕次2~9次,平均(5.58±1.12)次。2组患者年龄、孕周、孕次等一般资料比较,差异无统计学意义(P>0.05), 具有可比性。
纳入标准: ① 经B超检查显示子宫略大或正常大小,宫腔内可见孕囊,且为椭圆形或圆形者; ② 尿妊娠试验结果为阳性者; ③ 临床资料与影像学资料完整者; ④ 白带、血常规等常规检查结果显示正常者。排除标准: ① 真菌性阴道炎、滴虫性阴道炎、盆腔炎等生殖器官急性炎症者; ② 凝血功能障碍者; ③ 术前2次(相隔4 h)体温均≥37.5 ℃者; ④ 严重器官功能衰竭者; ⑤ 妊娠剧吐伴酸中毒未纠正者; ⑥ 表达障碍或精神疾病者。
1.2 方法
2组均于术前禁饮、禁食6 h, 常规测量血压与体温,告知患者术后可能发生的相关并发症。对照组行传统人流术: 叮嘱患者排空膀胱,并取膀胱截石位,常规对其外阴与阴道进行消毒,经宫颈钳将前唇中央处夹住,向外牵引,固定子宫,持子宫探针沿患者子宫方向进入其宫腔内,探测宫腔深度与子宫位置,经宫颈扩张器扩张宫口,若其宫颈内口较紧,可加用润滑剂,而后依据患者宫颈口大小与孕周,选择对应金属吸管(一端连接橡皮管,一端连接负压吸引器),控制负压为400~500 mmHg, 找寻孕卵着床部位,顺时针转动吸管,并上下移动,将组织吸尽,而后在宫腔四周转动吸引1次,待宫壁紧贴吸头,宫腔逐渐缩小时,捏紧橡皮管,将吸管取出。
观察组行阴道B超可视人流术: 叮嘱患者排空膀胱,经飞利浦IU22型超声引导妇科宫腔手术仪器进行检查,患者取膀胱截石位,将阴道探头频率调至C080-10B, 缓慢置入阴道内,查看患者子宫内膜厚度、孕囊附着位置、子宫位置、孕囊大小等信息,并于超声引导下扩张宫颈,经患者宫颈,沿其子宫方向,置入吸引管,待其到达患者子宫底部后,明确宫腔方向以及宫腔深度。经超声引导下,将吸引管顶部与患者柔软孕囊相接触,同时促使吸引管开口部位与孕囊对准,而后对其蜕膜组织进行反复抽吸; 同时,需密切关注患者面色,并确保宫腔孕囊彻底被吸出,术毕,宫颈注射10 U缩宫素(上海上药第一生化药业有限公司,国药准字H31020862), 并给予抗感染治疗。
1.3 评价指标
① 比较2组术中平均出血量与手术时间。② 比较2组吸宫不全、子宫穿孔、人流综合征发生例数以及手术成功例数。③ 术前及术后15 d, 采用健康状况调查量表(SF-36)评估2组患者的生活质量,该量表包括情感职能、社会关系、心理状态、生理功能4个维度,总分为100分,评分越高表明患者生活质量越好。
1.4 统计学方法
采用SPSS 18.0软件进行数据处理,计量资料以均数±标准差表示,行配对t检验,计数资料用百分比表示,行χ2检验,P<0.05为差异有统计学意义。
2 结 果
观察组患者术中平均出血量为(10.82±6.19) mL, 显著少于对照组的(19.71±8.23) mL; 观察组患者手术时间为(4.68±0.65) min, 显著短于对照组的(6.53±0.72) min (P<0.05)。观察组患者术后并发症总发生率为3.85%, 显著低于对照组患者的17.31%(P<0.05); 观察组患者手术成功率为100.00%, 显著高于对照组患者的90.38%(P<0.05)。见表1。观察组患者情感职能、社会关系、心理状态、生理职能与总生活质量评分均显著高于对照组患者(P<0.05)。见表2。
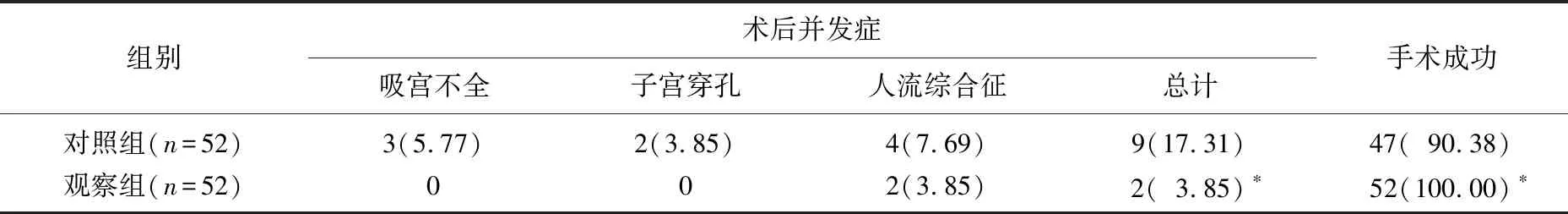
表1 2组患者并发症发生率与手术成功率比较[n(%)]
与对照组比较, *P<0.05。

表2 2组患者生活质量评分比较 分
与对照组比较, *P<0.05。
3 讨 论
剖宫产瘢痕子宫再妊娠属于异位妊娠的一种,其发病原因尚未完全明确,可能与子宫肌瘤剔除、剖宫产、人工流产等多次手术操作导致子宫内膜损伤以及子宫肌层连续性中断有关,加之子宫下段剖宫产切口并无血供以及内膜并未完全修复等因素,促使瘢痕处形成细缝隙,导致孕卵侵入妊娠[4-5]。该疾病患者情况较为特殊,易出现阴道大出血、子宫劈裂等高危事件,不仅增加子宫切除率,还易危及患者生命安全,且因剖宫产率上升明显,导致瘢痕子宫再妊娠率也随之增加[6]。此外,该疾病患者子宫瘢痕处较薄,宫颈难以舒展,且部分患者子宫位置已发生改变,若采用传统人流术易引发大出血、感染等多种不良表现,影响预后[7-8]。
传统人流术中,患者怀孕45 d属于最佳手术时间,且要求B超图像显示妊娠囊≥20 mm, 若患者妊娠囊<15 mm, 经传统人流术治疗后极有可能增加不完全流产率以及漏吸率,且对患者子宫伤害较大[9-10]。传统人流术多依靠临床医师的感觉以及经验对子宫内孕囊吸刮情况进行判定,故手术时间相对较长[11]。此外,传统人流术多采用金属吸管,其口径相对较大,需对患者宫颈给予扩张,不仅易造成宫颈损伤,还有可能导致流产失败、子宫穿孔、漏吸等多种不良并发症[12-13]。阴道B超可视人流术具有恢复快、出血少、创伤小、并发症少等优势,有利于患者接受[14-16]。
本研究结果显示,观察组患者术中平均出血量少于对照组,手术时间短于对照组,手术成功率高于对照组,术后并发症发生率低于对照组,且各维度生活质量评分均高于对照组,提示剖宫产瘢痕子宫再妊娠患者通过阴道B超可视人流术进行治疗,能有效控制出血量,提高手术成功率,降低手术风险,改善生活质量。究其原因为,阴道B超可视人流术可明确显示患者子宫倾屈程度以及子宫位置,还可经B超引导下帮助医师清晰查看患者孕囊部位以及孕囊大小,有利于引导手术相关器械进入其宫腔内,而后直接、准确地对其孕囊给予刮吸操作,并监测吸刮物是否已刮除干净,有利于缩短手术时间,降低创伤,减轻痛苦,可有效避免传统人流术存在的弊端,利于避免手术操作对患者子宫造成的过度损伤,安全性较高[17-18]。
综上所述,与传统人流术相较而言,剖宫产瘢痕子宫再妊娠患者采用阴道B超可视人流术进行治疗,可有效观察患者宫腔内变化情况,有利于缩短手术时间,减少出血量,提高生活质量及手术成功率,且安全性较高。
