初产妇足月头位未衔接胎膜早破临产前自由体位干预的效果探讨
2019-04-16杨丽萍
徐 阳,杨丽萍*
(云南中医药大学第二附属医院,1.妇产科;2.手术室,云南 昆明 650041)
探讨初产妇足月头位未衔接胎膜早破临产前自由体位干预的效果,本文选取了2018年1月~2019年7月期间本院接收的50例初产妇足月头位未衔接胎膜早破患者进行研究,现在报告如下:
1 资料与方法
1.1 一般资料
资料来源于2018年1月~2019年7月期间本院接收的50例初产妇足月头位未衔接胎膜早破患。所有患者在进入产程之后均没有使用麻醉镇痛技术[1],初产妇,年龄在19~36岁之间,孕周为37~42周之间,头先露,所有患者均没有高血压、糖尿病、前置胎盘等妊娠合并症[2]。患者羊水干净,宫口未开,通过B超检查,排除了脐带脱垂的情况,所有患者均具有阴道分娩的条件,均进行阴道试产[3]。按照随机抽签方法将患者分成对照组和观察组,两组例数相同,均为25例。观察组中,年龄20~33岁,平均(27.26±1.27)岁;对照组中,年龄21~35岁,平均(27.22±1.13)岁。两组患者的一般资料差异无统计学意义(P>0.05)。
1.2 护理方法
对照组患者按照传统护理要求卧床休息,直到宫口全开,完成分娩。观察组患者实施自由体位干预,具体如下:将产妇使用平车运往待产室,实施自由体位干预,首先需要向产妇讲解体位管理的方法和注意事项以及发生风险时的应对方法,对患者进行腹部超声检查,确定胎儿为头位,胎心监护正常,并且排除脐带脱垂患者。指导患者在床上进行开放式膝胸卧位,时间为5 min。动作如下:将双臂和双膝着床,胸部不需要贴床上,将臀部抬高,高于胸部,保持大腿和躯干成直角[4]。然后在采取手掌膝卧位,时间为25 min,主要动作如下:双手和双膝着床,将背部平行于床面,然后左右摆动臀部,接着下床直立,测胎心,指导患者在待产室快走,时间为2 h,行走速度大约每小时4 km,然后10 min左右直立测胎心1次,每次时间至少为1 min。在1 h之后改为20 min测一次胎心。如果患者疲惫感严重,则可以扶墙原地踏步,2 h后检查是否出现脐带脱垂情况,并观察胎头下降的位置,在胎心监护之后采取自由体位,严密观察患者的产程情况,一旦出现异常情况,需要立即进行有效处理[5]。
1.3 观察项目
观察和对比两组患者阴道分娩率、枕前位发生率以及总产程时间和破膜距离分娩的时间。
1.4 统计学方法
数据的录入分析工作借助SPSS 20.0软件开展,计量资料采用“”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用x2检验。P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者分娩方式比较
观察组阴道分娩患者明显多于对照组,P<0.05,差异有统计学意义。见表1。
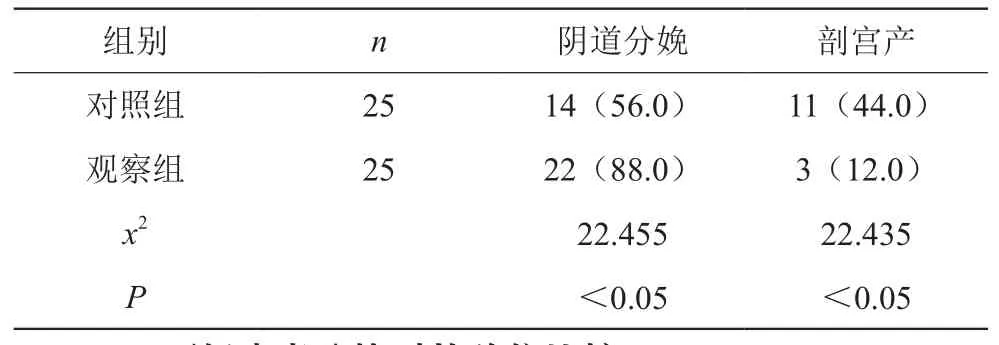
表1 两组患者分娩方式比较[n(%)]
2.2 两组患者分娩时的胎位比较
观察组枕前位发生率为80.0%,明显高于对照组的48.0%,两组比较差异有统计学意义,P<0.05,差异有统计学意义。见表2。
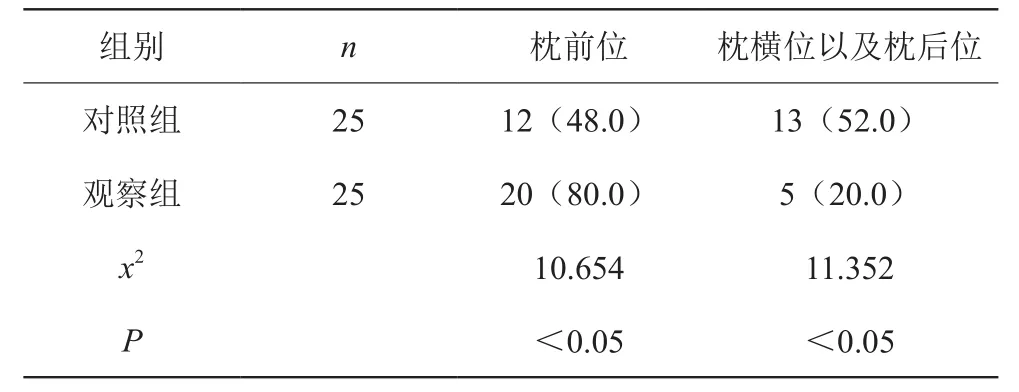
表2 两组患者分娩时的胎位比较[n(%)]
2.3 两组患者总产程时间以及破膜距离分娩时间比较分析
观察组总产程时间以及破膜距离分娩时间均明显短于对照组(P<0.05),差异有统计学意义。见表3。
表3 两组患者总产程时间以及破膜距离分娩时间比较分析(h,
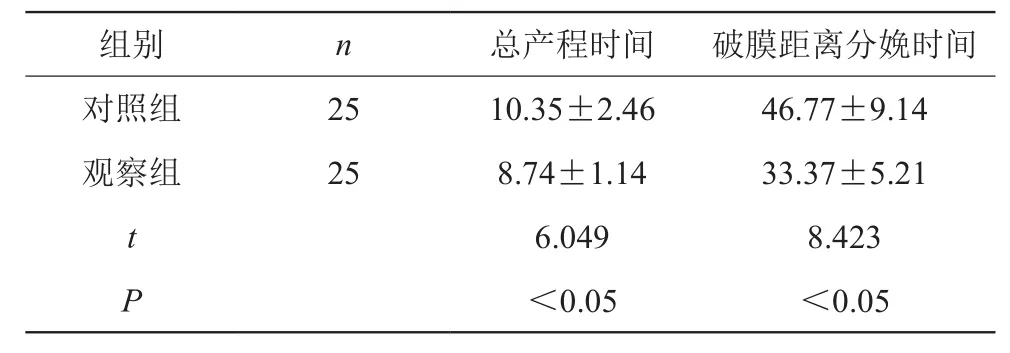
表3 两组患者总产程时间以及破膜距离分娩时间比较分析(h,
组别 n 总产程时间 破膜距离分娩时间对照组 25 10.35±2.46 46.77±9.14观察组 25 8.74±1.14 33.37±5.21 t 6.049 8.423 P<0.05 <0.05
3 讨 论
胎膜早破在临床上比较常见,其最严重的一种并发症就是脐带脱垂,虽然这种情况在头先露病例当中出现的概率比较低,但是危险性非常高[6]。过去,临床上对初产妇足月头位未衔接胎膜早破患者要求卧床待产,但是近年来,随着相关研究的不断深入,对这类患者杂志临产之前采用自由体位干预也是可行的[7]。我院对诊治的部分患者采用自由体位干预,取得了不错的效果。
通过本文的研究发现,观察组阴道分娩患者明显多于对照组,P<0.05,有统计学意义;观察组枕前位发生率为80.0%,明显高于对照组的48.0%,两组比较差异有统计学意义,P<0.05,有统计学意义;观察组总产程时间以及破膜距离分娩时间均明显短于对照组(P<0.05),有统计学意义。研究结果表示,对初产妇足月头位未衔接胎膜早破患者采用自由体位是正确的,可以将其作为临床优良选择。
综上所述,对初产妇足月头位未衔接胎膜早破患者采用自由体位是安全可行的,可以有效缩短产程,提高自然分娩率,值得在临床上推广和应用。
