低腹压与标准腹压对老年患者腹腔镜胆总管探查术影响的临床随机对照研究
2019-03-22贺小武季世伟周建平
王 立,谢 鹏,贺小武,季世伟,周建平
(中国人民解放军联勤保障部队第九〇六医院,浙江 宁波,315000)
与其他手术方式相比,腹腔镜胆总管探查术(laparoscopic common bile duct exploration,LCBDE)的优势在于一次手术可同时治疗胆囊结石合并胆总管结石,不损伤十二指肠乳头括约肌,且属于微创范畴,已得到广泛应用。目前文献报道,在熟练掌握胆道镜的前提下,LCBDE具备安全、可行、有效的优势[1]。但腹腔镜术中CO2气腹的建立可能影响患者呼吸循环、机体应激反应及术后恢复[2-3],对老年患者而言可能影响更大[4],并且胆总管结石患者常因胆道梗阻已引起肝功能损伤,手术风险更大。如何减轻气腹压力对老年患者行LCBDE的影响,是一直期待解决的临床课题。本研究通过于LCBDE术中采用不同的气腹压力,以探讨不同气腹压力对老年患者的影响及其临床意义。
1 资料与方法
1.1 临床资料 2015年1月至2017年12月我院收治62例经B超、MRCP确诊为胆囊结石合并胆总管结石的患者。入选标准:(1)年龄≥70岁;(2)心、肺功能基本正常;(3)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ、Ⅱ级;(4)胆总管直径≥10 mm;(5)家属及患者知情,同意加入本研究。排除标准:(1)急性胆管炎;(2)胆总管直径<10 mm或≥25 mm;(3)手术并发症等导致中转其他手术方式;(4)无法耐受麻醉或气腹;(5)合并严重心、肺、肝、肾等器官疾病。ASA分级≥Ⅲ或伴随恶性肿瘤不宜手术;(6)不愿加入本研究。本研究经医院伦理委员会同意。
1.2 随机方式 符合条件的患者按电脑产生的随机表根据入院时间将患者完全随机分为低腹压(low pneumoperitoneum pressure,LP)组与标准腹压(standard pneumoperitoneum pressure,SP)组。数据分析由统计分析人员独立进行,且均不知道哪组数据为SP组或LP组。
1.3 手术方法 两组患者均采用静脉吸入复合全身麻醉,采用传统四孔法行LCBDE,脐下穿刺10 mm Trocar为观察孔,置入30°腹腔镜,分别于右锁骨中线、右腋前线肋缘下穿刺5 mm Trocar,为副操作孔、助手操作孔。接气腹机注入CO2建立气腹,LP组压力维持在8 mmHg,SP组维持在13 mmHg,使用标准气腹机、纤维胆道镜,采用2 L/min的CO2流量建立气腹。
1.4 观察指标 (1)观察气腹前、气腹后30 min、撤除气腹后10 min的心率、呼气末二氧化碳分压、平均动脉压及气道峰压等呼吸循环指标;(2)检测术前、术后6 h、术后第1天血糖、皮质醇、C-反应蛋白、白细胞介素6;(3)记录术前及术后第1天、第3天、第5天总胆红素、谷丙转氨酶、碱性磷酸酶、前白蛋白等肝功能指标;(4)记录手术时间、术中出血量、术后住院时间及术后出血、肺部感染、胆漏、结石残留等并发症情况。
1.5 术后随访 通过定期门诊复诊、电话、微信等方式进行随访,入组患者均在治疗后1个月进行B超和/或T管造影,复查肝功能。

2 结 果
2.1 患者入选情况及术前一般情况
2.1.1 筛选情况 根据入选标准,91例胆囊结石合并胆总管结石患者被排除(年龄<70,n=74;急性胆管炎,n=4;合并严重心、肺、肝、肾等器官疾病,ASA分级≥Ⅲ,n=7;不愿加入本研究,n=6),剩余64例患者随机分为LP组(n=32)与SP组(n=32),研究开始后又有2例被排除(伴随恶性肿瘤,n=1;手术并发症等导致中转其他术式,n=1),最终62例患者(LP组,n=30;SP组,n=32)纳入本研究,其中男27例,女35例,平均(73.85±3.53)岁。
2.1.2 两组患者术前一般情况及肝功能的比较 两组患者术前年龄、性别、伴随基础疾病(糖尿病、高血压、冠心病等)、体重、术前肝功能等差异无统计学意义,见表1。

表1 两组患者术前临床资料的比较
2.2 呼吸循环指标的比较 气腹前,两组心率、呼气末二氧化碳分压、平均动脉压、气道峰压差异无统计学意义;气腹后30 min,SP组心率明显高于LP组(P=0.013),气道峰压高于LP组(P=0.036),差异有统计学意义,两组呼气末CO2分压、平均动脉压差异无统计学意义;气腹撤除后10 min,两组差异无统计学意义;见表2。
2.3 应激反应指标的比较 两组术前、术后6 h、术后第1天血糖、皮质醇、C-反应蛋白、白细胞介素6差异均无统计学意义(P>0.05)。见表3。
2.4 术后肝功能的比较 术后第3天,两组患者谷丙转氨酶、碱性磷酸酶值差异有统计学意义(P=0.006、P=0.024),LP组低于SP组;术后第5天,LP组前白蛋白高于SP组,差异有统计学意义(P=0.008),其余肝功能指标两组相比差异无统计学意义。见表4。
2.5 手术及并发症情况的比较 两组均未发生术后出血,两组术中出血量、术后住院时间及肺部感染、结石残余发生率差异均无统计学意义。LP组手术时间延长(P=0.035),胆漏发生率(P=0.024)高于SP组,差异有统计学意义。见表5。

表2 两组患者呼吸循环指标的比较
续表2
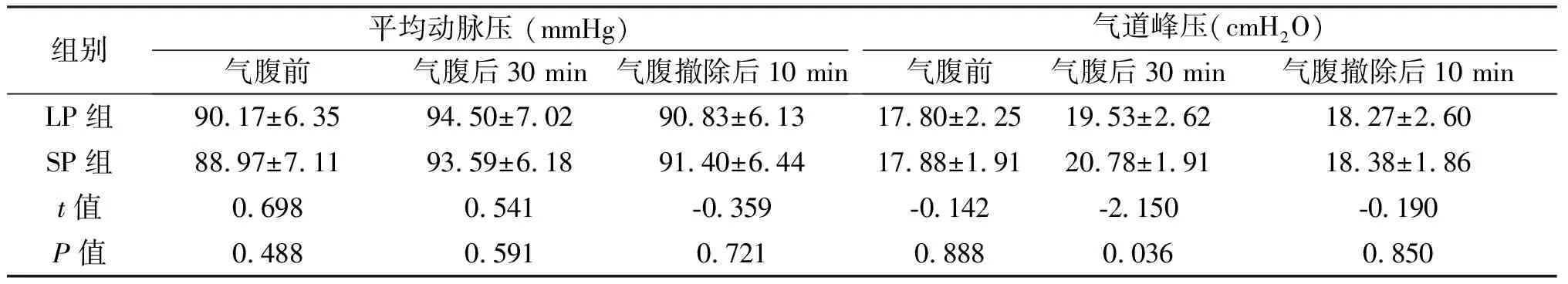
组别平均动脉压 (mmHg)气腹前气腹后30 min气腹撤除后10 min气道峰压(cmH2O)气腹前气腹后30 min气腹撤除后10 minLP组90.17±6.3594.50±7.0290.83±6.1317.80±2.2519.53±2.6218.27±2.60SP组88.97±7.1193.59±6.1891.40±6.4417.88±1.9120.78±1.9118.38±1.86t值0.6980.541-0.359-0.142-2.150-0.190P值0.4880.5910.7210.8880.0360.850

表3 两组患者应激反应指标的比较
续表3

组别C-反应蛋白(mg/L)术前术后6 h术后第1天白细胞介素6(mg/L)术前术后6 h术后第1天LP组3.09±2.8059.45±11.38113.12±26.0829.60±6.6479.30±13.27131.77±25.42SP组5.18±15.9863.60±13.19105.89±21.6427.22±6.5181.09±14.25137.28±23.63t值-0.707-1.3221.1921.425-0.512-0.885P值0.4820.1880.2380.1590.6110.380

表4 两组患者术后肝功能的比较
续表4
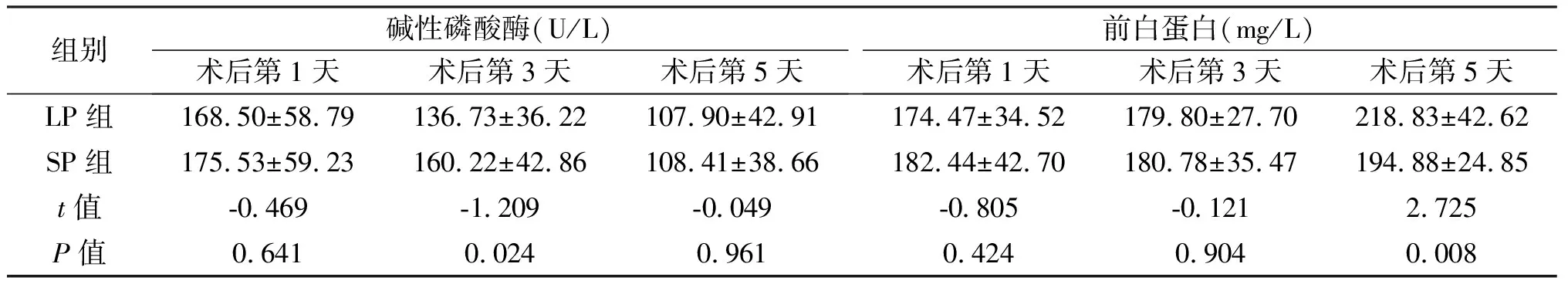
组别碱性磷酸酶(U/L)术后第1天术后第3天术后第5天前白蛋白(mg/L)术后第1天术后第3天术后第5天LP组168.50±58.79136.73±36.22107.90±42.91174.47±34.52179.80±27.70218.83±42.62SP组175.53±59.23160.22±42.86108.41±38.66182.44±42.70180.78±35.47194.88±24.85t值-0.469-1.209-0.049-0.805-0.1212.725P值0.6410.0240.9610.4240.9040.008

表5 两组患者手术相关指标的比较
3 讨 论
随着外科手术的微创化,腹腔镜技术日益广泛应用于外科领域,正如腹腔镜胆囊切除术目前已成为世界范围内治疗胆囊结石的金标准[5],相较开放手术,腹腔镜手术具有对免疫功能影响小、应激反应程度轻的明显优势,更利于术后恢复[6]。但术后患者以系统性全身反应为表现的术后应激始终无法避免[7],同时逐渐发现了CO2气腹带来的一系列不利影响。腹腔镜手术中建立气腹的目的在于为手术提供一个清晰的视野,但气腹压力的设定一直是临床工作中矛盾的问题,一方面增大气腹压力可使手术视野显露更彻底,获得更好的手术操作空间;另一方面,增加的气压会使更多CO2通过吸收进入血液,从而影响机体的呼吸循环功能、机体应激反应等[2,8]。尤其老年患者,如何选择合适的气腹压力,在保证手术顺利进行的同时,尽可能减少气腹对老年患者的影响,仍是目前腹腔镜外科急需解决的问题[9]。
本研究发现,气腹后30 min,LP组患者心率、气道峰压值低于SP组,差异有统计学意义;气腹前、气腹撤除后10 min,两组患者心率、呼气末二氧化碳分压、平均动脉压及气道峰压差异无统计学意义,但SP组并未因气腹后心率、气道峰压较LP组高而引起严重并发症,表明标准CO2气腹压力较低腹压对呼吸循环的影响更大,但ASA分级为Ⅰ、Ⅱ级的老年患者在标准气腹压下行LCBDE对呼吸循环的影响是一过性的,术后很快可恢复。
CO2吸收与腹压被认为是引起腹腔镜手术机体应激反应的因素。气腹压力较小,应激反应较轻[2]。但本研究发现气腹压力的变化并未引起反应手术组织损伤程度及术后感染情况的应激反应指标的变化,与Shoar等[10]的报道相似;两组血糖、皮质醇、C-反应蛋白、白细胞介素6等应激反应指标差异亦无统计学意义,表明与标准气腹压力相比,低腹压并未明显降低机体应激反应。另有学者认为[11],手术导致机体产生的应激及炎症反应,其严重程度与手术创伤程度有关,与手术操作本身关系不大,因此也可认为标准腹压下行LCBDE较低腹压并未明显增加机体创伤。
CO2气腹可使肝功能受到损害,气压在合适范围内对肝功能影响较小,气腹压低于8 mmHg或高于15 mmHg时对肝功能影响明显,气腹压力越高,对肝功能影响越大[12]。本研究对象为胆总管结石患者,常伴有肝功能损害;术后第3天,LP组谷丙转氨酶、碱性磷酸酶明显低于SP组(P=0.006,P=0.024),而在术后第5天差异无统计学意义,表明LP组肝功能恢复较SP组更快;前白蛋白术后第5天LP组较SP组高,差异有统计学意义(P=0.008),前蛋白是一种较血浆白蛋白更敏感的指标,前白蛋白低提示肝脏蛋白合成能力低,这也表明两种气腹压力下LCBDE手术后肝功能LP组受到的影响更小。
两组出血量、住院时间及肺部感染、术后出血、结石残留等并发症发生率差异均无统计学意义,结石残余均经术后T管窦道纤维胆道镜取出,肺部感染出院前均治愈。LP组手术时间长于SP组(P=0.035),差异有统计学意义。LP组术后胆漏率(23.33% vs. 3.12%)高于SP组,差异有统计学意义(P=0.024),均经引流后治愈,我们认为手术时间的延长、术后胆漏率高可能系低气腹压力下手术视野显露欠佳、影响手术操作引起的。这与Kyle等[13]的研究结果一致,他们认为,在妇产科腔镜手术中,低气腹压力会明显影响手术视野的暴露,相较术后创伤的减少,效果得不偿失,不值得推荐。
综上,LCBDE治疗胆囊结石合并胆总管结石疗效良好,体现了微创手术的优势,且无严重并发症发生。由于LCBDE操作比较复杂,加上术中联合纤维胆道镜探查,手术时间长,标准腹压较低腹压对老年人影响大,这与Özdemir-van等的研究结果一致[14],但其仍是安全、可行的,过低的CO2气腹压反而影响手术操作,增加并发症发生率。
