妇科恶性肿瘤患者行腹主动脉旁淋巴结切除术术后发生乳糜漏的影响因素分析
2019-03-19魏彩平王健理陈煜岊姚德生
魏彩平 王健理 杨 岚 陈煜岊 姚德生
(1 广西柳州市人民医院妇科,柳州市 545006,电子邮箱:alym41@sina.com;2 广西医科大学附属肿瘤医院,南宁市 530021)
腹膜后淋巴结转移尤其是腹主动脉旁淋巴结转移是影响妇科恶性肿瘤预后的重要因素之一[1]。在施行妇科恶性肿瘤手术中,评估腹主动脉旁有无淋巴结转移尤为重要,而腹主动脉旁淋巴结切除术(para-aortic lymphadenectomy,PAL)是判断腹主动脉旁有无淋巴结转移的金标准[2]。乳糜漏是PAL术后一种较为少见的并发症。妇科恶性肿瘤PAL术后乳糜漏的发生率为3%~9%,其发生与术中切除的淋巴结数目有关[3-4]。本文回顾性分析行妇科恶性肿瘤切除术加PAL术后患者的临床资料,探讨患者术后发生乳糜漏的相关危险因素及其预防、治疗措施,以帮助改善妇科恶性肿瘤患者的预后及生活质量。
1 资料与方法
1.1 临床资料 纳入广西医科大学附属肿瘤医院妇瘤科2015年11月至2017年11月收治的行妇科恶性肿瘤切除术加PAL术后患者403例。将术后发生乳糜漏的49例患者作为乳糜漏组,未发生乳糜漏的354例患者作为对照组。纳入标准:(1)术后病理诊断为子宫内膜癌、宫颈癌、卵巢癌等妇科恶性肿瘤患者,有行PAL术的指征;(2)手术方式为开腹PAL或腹腔镜PAL;(3)临床资料完整。排除标准:(1)无行PAL指征,或术中未行PAL;(2)合并严重疾病而无法耐受手术者。
1.2 乳糜漏的诊断标准 参考文献[5-6]诊断乳糜漏:术后患者的腹腔引流量逐渐增多,由开始的淡红色逐渐变为乳白色或淡黄色液体,尤以进食后及进食脂肪餐后明显;患者禁食如引流液变清,也可初步考虑为乳糜漏;行乳糜实验检查呈阳性。
1.3 资料收集 查阅患者病历资料,记录患者年龄、有无低蛋白血症(血浆白蛋白<30 g/L)、血浆甘油三酯水平(>1.88 mmol/L)、是否合并贫血(Hb<110 g/L为贫血)、肿瘤类型、手术方式、术中出血量、腹主动脉旁淋巴结有无转移、淋巴结清扫水平、有无发生乳糜漏。
1.4 统计学分析 采用SPSS 20.0软件进行统计学分析,计量资料以(x±s)表示,组间比较采用t检验;计数资料以例数(百分比)表示,组间比较采用χ2检验。多因素分析采用Logistic回归模型。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者的临床资料比较 两组患者低蛋白血症者、淋巴结清扫水平至肾静脉者比例比较,差异均有统计学意义(均P<0.05)。见表1。
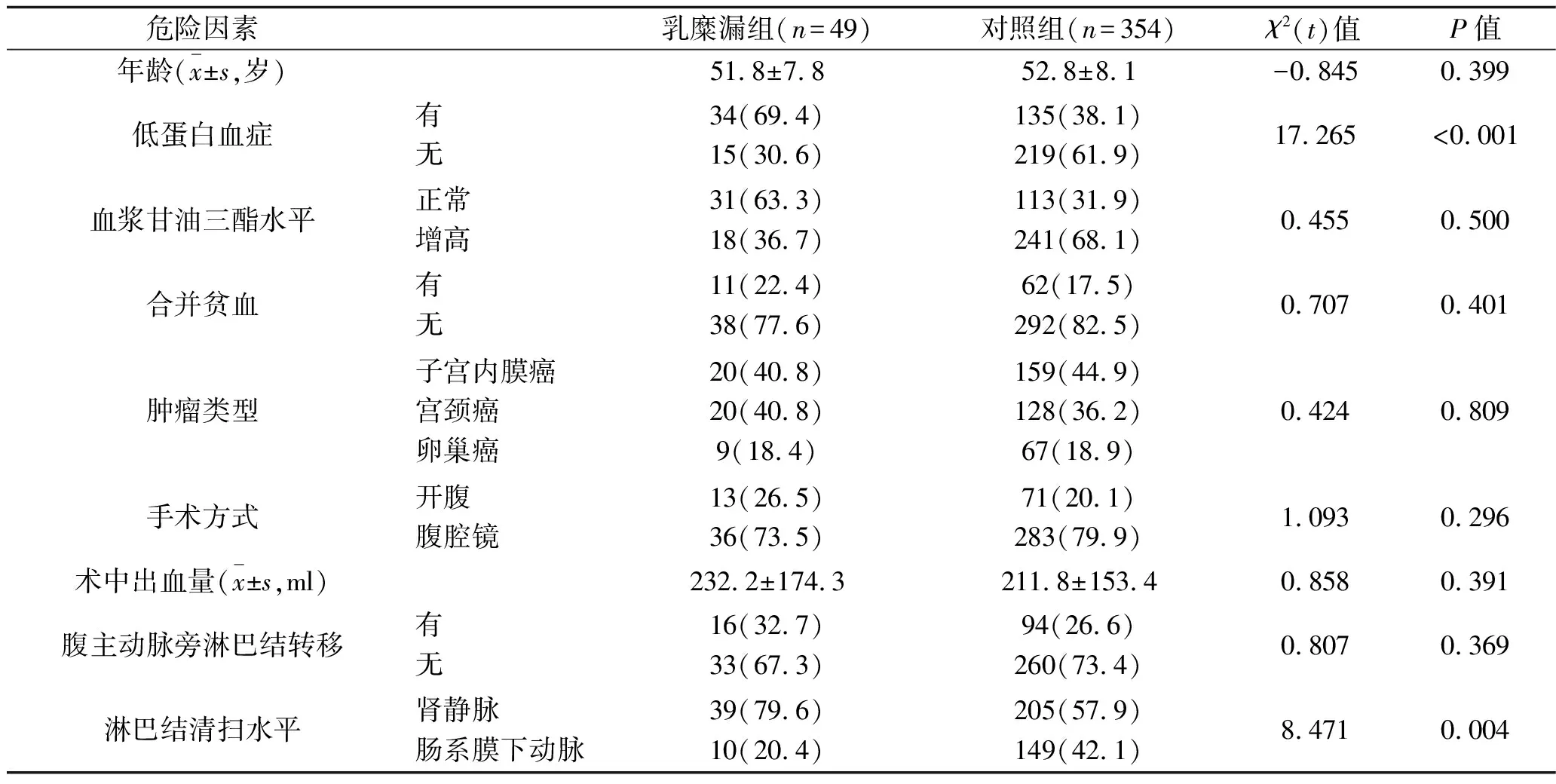
表1 两组患者的临床资料比较
2.2 PAL术后发生乳糜漏的多因素分析 以是否发生乳糜漏(是=1,否=2)为因变量,以上述分析结果有统计学意义的因素(低蛋白血症:有=1,无=2、淋巴结清扫水平:肾静脉=1,肠系膜下动脉=2)为自变量,进行多因素Logistic回归分析。结果显示,低蛋白血症、淋巴结清扫水平均是PAL术后发生乳糜漏的影响因素(均P<0.05)。见表2。
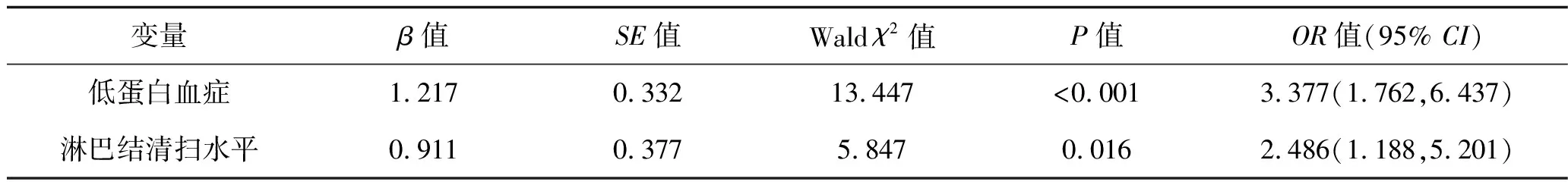
表2 PAL术后发生乳糜漏的多因素分析
3 讨 论
乳糜池是人体淋巴循环当中的一部分,其由肠干以及左、右腰干汇合后而成。乳糜池的形态复杂多样,纪荣明等[5]对31例成人尸体标本解剖发现乳糜池出现率为22.5%,多位于T12~L2椎体的右前方。乳糜池的位置较深,一般不容易暴露。淋巴管在肠干以及左、右腰干汇成乳糜池之前,常在腹主动脉周围的淋巴结之间形成环形的、较复杂的迂回通路,因此在妇科恶性肿瘤切除术中行PAL时,应注意保护此手术区域内较大的淋巴管。
发生乳糜漏的主要原因是术中损伤淋巴管导致淋巴液漏出,常见于颈部肿瘤以及胃肠、胰腺、肾脏等脏器手术后。但是妇科恶性肿瘤术后并发乳糜漏在临床上比较少见,目前随着妇科手术中高位PAL的开展逐步增多,乳糜漏的发生率也随之增加。
本研究结果显示,围术期低蛋白血症、淋巴结清扫水平至肾静脉是PAL术后发生乳糜漏的独立危险因素(P<0.05)。妇科恶性肿瘤切除术中的PAL术主要是切除腹主动脉和下腔静脉之间及其前后、左右的淋巴结和脂肪组织。高位腹主动脉旁淋巴结区清扫上界至肾静脉水平,向下至下腔静脉、腹主动脉、肠系膜下动脉水平,之后转变到低位腹主动脉旁淋巴结区域。乳糜池位置较深,术中暴露较为困难,而术中切除的范围越高就越接近乳糜池区域,切除该区域有可能损伤淋巴系循环统,导致淋巴管残端开放发生乳糜漏。低蛋白血症患者术后易发生乳糜漏可能与其愈合、修复能力较差有关,故围术期应注意纠正患者的低蛋白血症以避免乳糜漏的发生。
预防乳糜漏发生的措施有:(1)开腹手术中,可采用丝线结扎、缝扎手术创面残断;腹腔镜手术中可使用双极电凝、超声刀及结扎术切除淋巴管[6-7]。(2)术中预防性使用医用生物制剂覆盖手术创面亦可减少乳糜漏的发生[8]。(3)术后留置盆腹腔引流管,观察术后引流液的量及颜色,以判断有无乳糜漏发生。(4)淋巴液的形成和患者的脂肪摄入量、饮食有关,为避免术后乳糜漏的发生,可减少脂肪类食物的摄入量;对高危患者可禁食数天,为术中受损的淋巴管修复提供充足的时间[9]。
乳糜漏的治疗手段主要包括:(1)放置引流管:确诊乳糜漏后应延长腹腔引流管的拔除时间,并且保持引流管通畅。(2)饮食干预:限制长链甘油三酯的摄入量以减少淋巴流量,从而降低乳糜漏的量;中链甘油三酯不进入肠系膜淋巴管,而是直接通过肠细胞转运进入肠系膜静脉循环[10],因此有学者认为术后并发乳糜漏患者应给予高热量、高蛋白、低脂饮食[11];如患者伴有严重营养不良状况且常规饮食干预难以纠正时,推荐全胃肠外营养,该方法能减少淋巴液产生,从而减少乳糜漏的量,并且可以改善患者的营养不良状况,增强抵抗力,为治愈乳糜漏提供条件。(3)药物治疗:应用生长抑素及类似物奥曲肽。生长抑素是一种环状肽类激素,能抑制胃肠道分泌,抑制胃泌素、胰岛素、血管活性肠肽、胰高血糖素等多种激素的分泌,从而减少消化液的分泌[12];另外,生长抑素还能抑制人体肠道对脂肪的吸收和胸导管内甘油三酯的集聚从而减少淋巴液量,同时可收缩内脏血管并抑制肠壁淋巴管内的特异受体,从而减少淋巴液的产生,对乳糜漏有一定的治疗作用[13]。(4)手术治疗: Kawasaki等[14]认为术后并发乳糜漏患者经保守治疗无效则应考虑手术治疗。(5)其他治疗方法:淋巴管造影栓塞术治疗乳糜瘘能较好定位渗漏点,治愈率较高,如经保守治疗无效可采用淋巴管栓塞术治疗[15]。但目前淋巴管介入在临床上应用较少,还无法成为一种常规的代替治疗措施。
综上所述,围术期低蛋白血症、淋巴结清扫水平至肾静脉是PAL术后发生乳糜漏的独立危险因素。
