血清PCT、CRP、IL-8和IL-10联合检测在诊断肝硬化合并腹水感染中的临床应用
2019-03-06汪道伟黄辉红
汪道伟,黄辉红,李 冰,朱 凤,王 玮
陕西省安康市中心医院感染科(安康 725000)
肝细胞变性及(或)坏死会导致组织纤维增生及瘢痕收缩,进而导致肝质地变硬,出现肝硬化。腹水则是失代偿期肝硬化严重的常见并发症之一,同时也是肝硬化患者病程进展的重要指标,患者一旦发生腹水则病死率明显升高。具资料显示,肝硬化腹水1年病死率达15%,5年病死率高达44%~85%[1-3]。肝硬化患者机体免疫功能严重下降,因此易遭受各类病原菌侵袭[4],引发更为严重的临床后果。目前常规诊断及抗菌治疗条件虽可显著降低肝硬化合并腹水感染病死率,但报道显示,其临床病死率仍可达30%~50%%[5]。而准确及时的诊断对改善患者预后尤为重要。目前临床主要通过腹水常规及腹水病原菌培养的方式进行肝硬化合并腹水感染的临床诊断。腹水常规虽操作简单,但并不能准确反应患者腹腔内是否感染,而腹水病原菌培养则过程较长,无法快速获得结果。而诸多临床实践发现,肝硬化腹水不同并发症患者机体各类指标因子水平出现明显异常,因此设想是否可以通过检测患者血清相关因子水平来快速高效的对肝硬化合并腹水感染进行诊断[6-7]。鉴于此,本研究对临床报道中常见的血清降钙素原(PCT)、C反应蛋白(CRP)、白细胞介素-8(IL-8)、IL-10 四项指标单独及联合检测在肝硬化合并腹水感染中临床意义进行探讨。
资料和方法
1 一般资料 采用系统分层选取2016年1月至2018年6月间入院接受诊治的肝硬化腹水患者96例,其中单纯肝硬化(非感染组)患者48例,男29例,女19例,年龄39~65岁,平均年龄(55.38±10.26)岁;肝硬化合并腹水感染患者48例(合并感染组),男32例,女16例,年龄42~62岁,平均年龄(55.47±10.20)岁。患者均经临床诊断、病理学检查、CT及生化指标等确诊为肝硬化,腹水感染及非腹水感染诊断则符合《肝硬化腹水及相关并发症的诊疗指南》中相关标准[8]:腹水病原菌学诊断阳性者为腹水感染,阴性者为非腹水感染,且感染患者腹水中多形核白细胞(PMN)数目>0.25×109个/L。且患者符合以下排除标准:肝硬化合并其他部位感染者;具有结核病史;除肝癌外其它恶性肿瘤者;不愿参与此项研究者。同时采用系统分层抽签法从同期入院体检的健康人群中抽取48例作为对照组,男30例,女18例,年龄40~65岁,平均年龄(55.51±10.28)岁。三组受试者性别、年龄间差异分布均匀,差异无统计学意义(P>0.05),不影响组间对比研究。
2 研究方法 入选者均于清晨空腹条件下抽取3ml空腹血样,2500r/min条件下离心20min,取离心后的血清,-20℃下保存待用。其中PCT、IL-8、IL-10测定选择酶联免疫吸附(ELISA)法,试剂盒均由上海钰博生物科技有限公司提供;CRP测定选择免疫比浊法,试剂盒由江苏绿叶生物科技有限公司提供;谷草转氨酶及谷丙转氨酶(ALT)则采用罗氏公司提供的仪器及试剂进行测定。
3 统计学方法 SPSS17.0统计学软件实施数据处理分析。三组受试者血清PCT、CRP、IL-8、IL-10水平间比较行One ANOVA方差分析;血清指标与肝功能指标相关性分析选择Spearman分析法;以1-特异性作为横坐标,灵敏度作为纵坐标绘制血清指标的工作特征曲线(ROC)图。检验水平均为α=0.05,以P<0.05为差异具有统计学意义。
结果
1 三组受试者血清PCT、CRP、IL-8、IL-10检测水平比较 见表1。三组受试者血清PCT、CRP、IL-8、IL-10水平比较差异存在统计学意义(P<0.05)。组间两两比较显示,非感染组血清PCT、CRP、IL-8、IL-10水平均明显高于健康对照组;合并感染组患者血清PCT、CRP、IL-8、IL-10水平明显高于非感染及对照组(P<0.05)。
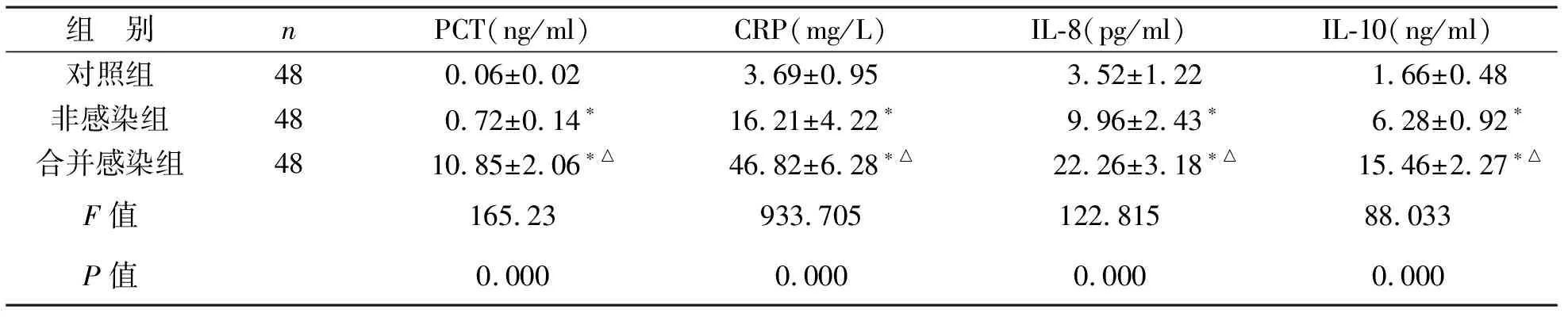
表1 三组受试者血清PCT、CRP、IL-8、IL-10检测水平比较
注:与对照组比,*P<0.05;与非感染组组比,△P<0.05
2 合并感染组患者血清PCT、CRP、IL-8、IL-10与肝功能指标相关性 见表2。肝硬化合并腹水感染者血清PCT、CRP、IL-8、IL-10与肝功能指标AST、ALT水平间呈显著正相关(P<0.05)。
3 血清PCT、CRP、IL-8、IL-10单独检测在肝硬化合并腹水感染中的诊断价值 合并感染组患者血清PCT、CRP、IL-8、IL-10的ROC曲线下面积(AUC)分别为0.776、0.723、0.606、0.685。其中PCT在肝硬化合并腹水感染诊断中价值最高,其次为CRP、IL-10,IL-8最差。
4 血清PCT、CRP、IL-8、IL-10检测在肝硬化合并腹水感染中应用 见表3。PCT+CRP+ IL-8+ IL-10联合检测肝硬化合并腹水感染的灵敏度为97.2%,显著高于四项指标单独检测和两两联合、PCT+CRP+ IL-8、PCT+CRP+ IL-10联合检测,差异均具有统计学意义(P<0.05);4项指标联合检测诊断符合率达92.3%,与各项指标单独检测、两两联合检测、PCT+CRP+ IL-8、PCT+CRP+ IL-10联合检测比,差异同样存在统计学意义(P<0.05)。
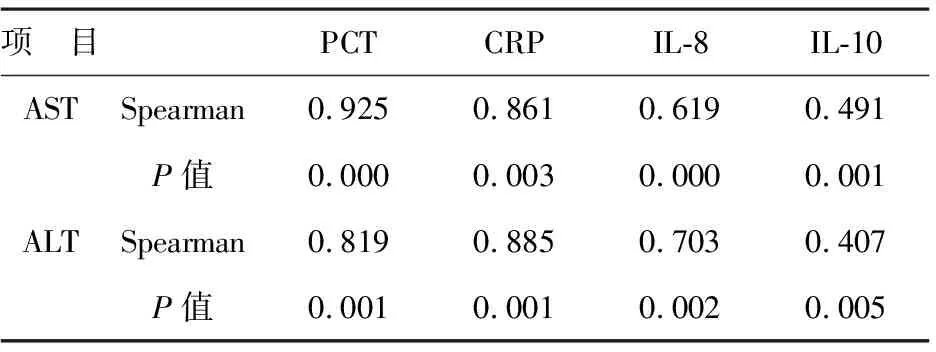
表2 血清PCT、CRP、IL-8、IL-10与肝功能指标相关性
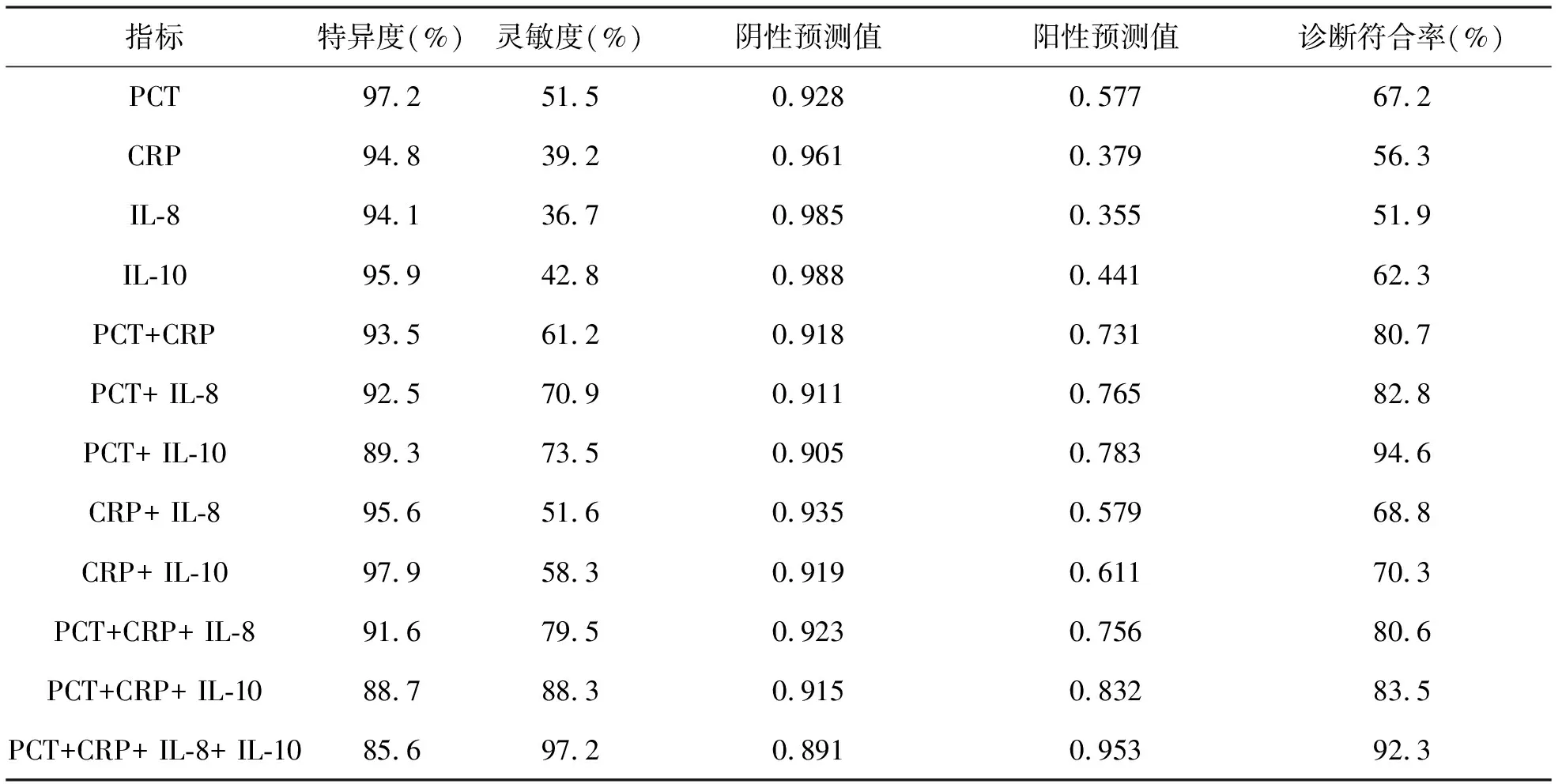
表3 血清PCT、CRP、IL-8、IL-10检测在肝硬化合并腹水感染中应用
讨论
肝硬化发展到一定程度必然导致机体门静脉压升高,门静脉压升高则会导致相应血管内静脉端水压上升,水分则漏入腹腔[9];同时门静脉高压还会导致脾脏及全身循环改变,进而导致肾素-血管紧张素-醛固酮系统活性增强,钠水潴留,这也是腹水形成及难以消退的主要原因。自发性细菌性腹膜炎(SBP)属于肝硬化腹水者常见并发症,但因病程长,患者机体免疫力低下等原因,导致相当一部分的肝硬化患者在并发腹水感染后并未出现腹痛、腹部压痛及发热等典型感染症状,造成患者不能获得及时治疗,导病死率升高。腹水PMN水平和病原菌培养是目前诊断肝硬化腹水感染的重要诊断标准,但PMN敏感性相对较差,而作为“金标准”病原菌培养法阳性率相对较低,且检测时间长。因此筛选新的诊断方法对于腹水感染的早期诊断及预后改善具有重要意义。
血清PCT属于降钙素的前肽糖蛋白,正常生理状态下主要有甲状腺C细胞产生,当机体受细菌感染后,多种细胞均可分泌PCT,因此其在细菌感染方面均有良好特异性,从而广泛应用于细菌感叹性疾病诊断中。陈法余等分析显示,ICU感染者PCT水平与致病菌类型、患者感染部位、感染程度及SOFA评分间存在明显相关性,提示临床因重视PCT水平的监测[10];刘德义等报道显示,其与白细胞分类计数联合检测在慢阻肺伴感染的诊断中具有一定应用价值[11];党燕等报道显示,肝硬化合并SBP患者血清PCT与腹水PCT水平呈正相关,其在肝硬化腹水伴发SBP早期诊断中具有一定价值,且血浆PCT诊断价值优于腹水[12]。本研究测定结果,合并感染组患者血清PCT水平明显高于非感染及对照组,且其表达水平与患者肝功能指标呈现正相关。该结果与黄忠国[6]、党燕等[12]结果一致,进一步验证其可作为诊断患者肝硬化进程及感染的生物学指标。但进一步分析发现,其对于肝硬化合并腹水感染诊断灵敏度及诊断符合率均较低,仅为51.5%和67.2%。而多项临床报道证实,其与其他指标联合测定可显著提高诊断灵敏度及准确度[13]。CRP是肝脏在严重创伤性或炎性刺激条件下分析的急性应激蛋白,同时该指标也是细菌性感染的敏感性指标。梁丽等[14]研究显示,合并SBP感染的失代偿性肝硬化患者血清CRP水平明显高于非感染者,该结果与本研究相一致。提示其可作为失代偿性肝硬化合并SBP诊断的参考指标。肝脏在促肝损伤因子作用下发生炎性反应及组织纤维化,在此过程中两种作用相反的因子发挥作用,一种是促炎及促纤维化因子,如IL-8;另一类为抑制炎症及纤维化的细胞因子在,诸如IL-10、IL-13等,其中以IL-10作用最强。IL-8主要由单核-巨噬细胞、T淋巴细胞、上皮及嗜碱性粒细胞产生,正常状态下,血清IL-8水平较低,在机体内发挥炎症反应调节及促血管生成的作用,可促进炎症因子释放,诱发级联反应,因此可作为感染性疾病的辅助性诊断指标。喻安银[15]等报道显示,并发腹水感染的肝硬化患者血清IL-8水平显著高于肺感染者,其用于腹水感染辅助性诊断,具有较高灵敏度及特异度。IL-10是Th1细胞分泌的重要抗炎因子,可通过抑制肝脏局部组织中性粒细胞浸润、活化,降低其在肝窦内皮细胞中的粘附作用,负向调节细胞因子表达等途径,发挥肝功能保护作用。陈捷等研究显示,慢性乙肝患者IL-10水平显著高于对照组,其表达水平与乙型肝炎病毒-DNA、AST、ALT及GGT(谷酰胺转移酶)呈显著正相关[16]。提示IL-10高表达会对Th1细胞分泌功能产生抑制作用,从而降低患者细胞免疫功能,促进Treg增殖活化,导致机体对外源性致病菌耐受性增强从而出现乙型肝炎慢性化;同时,IL-10还可抑制宿主抗HBV细胞免疫活性,造成HBV在机体内不断增殖,使得肝脏病变的迁延不愈。本研究结果中合并感染组患者血清PCT、CRP、IL-8、IL-10水平明显高于单纯肝硬化及健康对照组,说明感染可引起血清PCT、CRP、IL-8、IL-10升高,提示上述四项指标对于肝硬化合并腹水感染的诊断具有一定价值。而后续分析中单项指标诊断灵敏度及诊断符合率均较低,而四项指标联合检测可显著提高其在感染中的诊断灵敏度及符合率。
综上所述,血清PCT、CRP、IL-8、IL-10水平在肝硬化合并腹水感染时均会出现异常升高,其可用于腹水感染的辅助诊断,尤其是四项指标联合检测可显著提高感染诊断符合率及灵敏度。
