原发中枢神经系统淋巴瘤患者接受放疗与替莫唑胺为主的化疗治疗效果
2019-02-15陈泽慧张跃强
陈泽慧 张跃强
河南省周口市中医院肿瘤科 466000
原发中枢神经系统淋巴瘤(Primary central nervous system lymphoma,PCNSL)为非霍奇金淋巴瘤的一种,临床发病率较低,但具有较高的侵袭性,临床治疗的缓解期比较短,死亡风险较高[1]。替莫唑胺为烷化剂类抗肿瘤药物,抗肿瘤活性强,对多形性神经胶母细胞瘤或复发性恶性神经胶质瘤等均有显著抗肿瘤效果[2]。以替莫唑胺为主的化疗方案以其广谱抗肿瘤效果和较小的毒副作用逐渐替代传统的大剂量甲氨蝶呤方案,临床优势明显[3]。但也有研究报道指出,单纯接受替莫唑胺方案化疗的PCNSL患者客观有效率低于50%,需要配合放疗进一步提高疗效[4]。本研究即对放疗与替莫唑胺为主的化疗联合治疗PCNSL的临床优势进行分析,以期为相关研究提供参考,报告如下。
1 资料和方法
1.1 临床资料 选取2007年2月—2011年2月我院收治的43例PCNSL患者作为研究对象。按照是否接受放疗将患者分为实验组(放疗+化疗)24例和对照组(化疗)19例。实验组男15例,女9例,年龄18~78岁,平均年龄(55.26±8.68)岁,行为状态评分(Karnofsky performance status scale,KPS)(69.16±6.47)分,均为弥漫大B细胞淋巴瘤,病变范围:单纯脑部受累18例、脑部和眼部受累3例、脑部和脑膜受累2例、脑部和脊髓受累1例,单发病灶9例、多发病灶15例;对照组男12例,女7例,年龄18~79岁,平均年龄(56.01±8.57)岁,KPS评分(69.20±6.33)分,均为弥漫大B细胞淋巴瘤,病变范围:单纯脑部受累16例、脑部和眼部受累2例、脑部和脑膜受累1例,单发病灶8例、多发病灶11例。两组患者的临床资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入和排除标准 纳入标准:符合《淋巴瘤诊疗手册》[5]中PCNSL相关诊断标准;经MRI联合MRS以及脑脊液细胞学检查确诊;男性患者增加睾丸B超检查;无免疫功能缺陷病史;预计生存期超过3个月;签署知情同意书。排除标准:合并其他严重基础疾病或器质性病变者;有全身淋巴瘤脑转移者;有精神疾病或交流障碍者。
1.3 方法
1.3.1 试剂和仪器:甘露醇注射液(上海百特医疗用品有限公司,国药准字H20073135)、替莫唑胺胶囊(江苏天士力帝益药业有限公司,国药准字H20060880)、注射用奈达铂(江苏奥赛康药业股份有限公司,国药准字H20064295)、注射用硫酸长春新碱(广州白云山明兴制药有限公司,国药准字H44022399)、注射用盐酸阿糖胞苷(亚宝药业集团股份有限公司,国药准字H20083649)、地塞米松磷酸钠注射液(蚌埠丰原涂山制药有限公司,国药准字H34023615)、0.9%氯化钠注射液(山西宏宝药业有限公司,国药准字H20043131)。F(34)-Ⅰ型X线治疗机(北京医用射线机厂生产)。
1.3.2 治疗方法:对照组仅接受以替莫唑胺为主的化疗:用药前给予250ml 20%甘露醇快速多次静滴辅助打开血脑屏障。替莫唑胺200mg/(m2·d),口服,d1~d5;奈达铂80mg/m2,静脉滴注,d1~d3;长春新碱1.4mg/m2,静脉滴注,d1。同时配合阿糖胞苷(50mg/m2)、地塞米松(5mg)、0.9%氯化钠注射液(2ml)混合液鞘内注射,2次/周。4周为1个疗程,连续治疗6~8个疗程。实验组患者接受同步放化疗治疗:在颅脑MRI配合下实施6MeV X线照射,照射剂量为全脑2Gy/次,每周连续治疗5次,治疗2周后复查MRI,视病灶情况继续进行4~6周全脑放疗。部分患者视病灶情况可给予大孔径CT定位后局部缩野三维适形放疗。同步给予替莫唑胺、奈达铂和长春新碱治疗,剂量与对照组相同。
1.4 观察指标与疗效判定 比较两组患者治疗后外周血T淋巴细胞亚群、NK细胞含量,并记录治疗期间毒副反应及5年内患者总生存率(Overall survival,OS)和无进展生存率(Progression-free-survival,PFS)。化疗周期结束后评估近期疗效[6]。完全缓解(Complete remission,CR):MRI增强扫描显示病灶消失或治疗前病灶直径超过5cm、治疗后低于5cm且周围无水肿,维持≥4周;部分缓解(Partial remission,PR):MRI显示病灶缩小>50%,但未达到CR,维持≥4周;稳定(Stable disease,SD):MRI显示病灶缩小25%~50%,维持≥4周;进展(Progressive disease,PD):未达到SD;总有效率(Response rate,RR)=(CR+PR)/总例数。

2 结果
2.1 短期疗效 实验组24例患者中仅1例因家庭经济原因未能完成放疗后辅助化疗疗程而被剔除;对照组19例患者均完成化疗,平均化疗周期为7个周期。实验组患者RR显著高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患者短期疗效〔n(%)〕
注:与对照组比较,*P<0.05。
2.2 外周血T淋巴细胞亚群、NK细胞含量 实验组患者治疗后CD3+、CD4+、CD4+/CD8+、NK细胞含量均显著高于对照组,CD8+水平显著低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组治疗后外周血T淋巴细胞亚群、NK细胞含量
注:与对照组比较,*P<0.05。
2.3 治疗期间毒副反应 两组患者治疗期间的主要不良反应为血液毒性反应(红细胞、白细胞、线粒体水平异常等)、胃肠道反应(恶心、呕吐、便秘等)和肝功能受损,其中多数患者为Ⅰ~Ⅱ度,对症处理后不良反应能够得到有效控制,但随着治疗时间延长多数患者耐受性不足,依从性明显下降。实验组患者血液毒性反应、脱发和黏膜炎发生率均显著高于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组患者治疗期间毒副反应〔n(%)〕
注:与对照组比较,*P<0.05。
2.4 远期生存情况 实验组患者1年、3年无进展生存率均显著高于对照组,差异具有统计学意义(P<0.05),见表4;实验组患者总生存时间为15~61个月,中位生存时间为(19.52±4.33)个月,对照组患者无进展生存时间为9~45个月,中位生存时间为(16.06±4.13)个月,两组间对比,差异有统计学意义(P<0.05),见图1。

表4 两组患者远期生存情况〔n(%)〕
注:与对照组比较,*P<0.05。
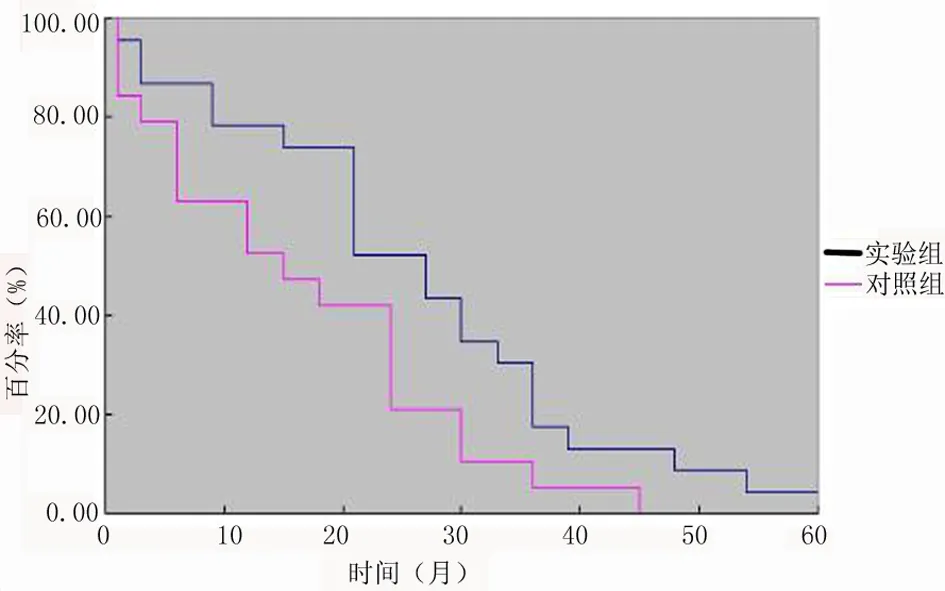
图1 生存曲线
3 讨论
PCNSL为一种节外非霍奇金淋巴瘤,主要局限于大脑、脊髓、脑脊膜以及眼部,浸润性和侵袭性较高[7]。随着临床上免疫抑制剂的大范围应用和器官移植手术的逐渐广泛PCNSL发病率逐年升高。目前临床上对于PCNSL的发病机制尚无明确研究结果,专家认为肿瘤细胞可能来自中枢神经系统残余淋巴组织中,但并未证实[8]。弥漫大B细胞型淋巴瘤是PCNSL的主要病理类型,本研究中所有患者均为弥漫大B细胞淋巴瘤。
PCNSL患者病情进展迅速,不能及时采取有效治疗措施一般生存时间不超过数月。多数PCNSL对脑白质传导束有弥漫性侵犯,手术无法完全切除,需辅助进行放疗、化疗或激素等方案巩固治疗效果[9]。国外临床研究表明,PCNSL对放疗和化疗均十分敏感,但临床控制率并不高,治疗后复发风险也较高,5年生存率在10%左右,且老年患者生存率明显低于非老年患者[10]。
Ravindra等[11]的研究指出,颅外淋巴瘤对放疗敏感性较高,经过40~50Gy的放疗90%的局部病灶能够得到有效控制,延长远期生存时间,但对PCNSL效果仍不能令人满意。Nitta等[12]的研究指出,增加照射剂量后PCNSL病灶控制效果有所增加,但高剂量照射带来的是视神经和视网膜神经的明显损伤以及神经毒性反应,尤其是老年患者无法耐受,因此一般照射剂量应控制在40Gy左右。Sharma等[13]的研究中69例接受放疗的PCNSL患者中位生存期仅为18个月,5年生存率为10%,也提示单纯放疗虽然能够短期内控制病灶,但远期预后仍不佳。
以替莫唑胺为主的化疗方案是目前国内多数专家认可的对PCNSL效果较好的一线方案[14]。替莫唑胺为口服烷化剂,是咪唑四嗪衍生物,对多种恶性肿瘤均有较好的抗肿瘤作用,且毒副作用较小,有效解决了传统的高剂量甲氨蝶呤方案操作繁琐、毒副反应强烈等缺陷[15]。Nabavizadeh等[16]的研究指出,颅外淋巴瘤患者接受以替莫唑胺为主的化疗方案治疗后无进展中位生存期延长到20~40个月,效果显著。本研究中对照组接受以替莫唑胺为主的化疗方案治疗后RR为42.11%,也证实了该方案的确切效果,但本研究中5年生存率为0%,低于相关研究报道,分析原因主要为本研究中患者多数为老年病例。
本研究中经过同步放化疗治疗的患者RR提升至73.91%,外周血T淋巴细胞亚群、NK细胞含量也明显改善,中位生存时间显著延长,提示放疗联合化疗能够有效提高对PCNSL病灶的控制效果,延长生存时间。但需要注意的是,实验组患者血液毒性反应、脱发和黏膜炎发生率均显著高于对照组,分析原因为放疗增加了毒副反应发生风险,临床上需要注意防控毒副反应。
总之,放疗联合替莫唑胺为主的化疗治疗PCNSL疗效显著,患者免疫治疗改善明显,远期生存率高,但部分毒副反应发生率有所增加。
