窦性心律下基质标测指导瘢痕性房性心动过速消融的临床研究
2018-11-07周伟,徐健
周 伟,徐 健
近20年来射频消融逐渐成为心房颤动的一线治疗[1],而激动标测指导射频消融技术亦成功地应用于各类房速的治疗[2-5],房性心动过速是临床上较常见的心律失常,常见的房速主要包括局灶性起源、峡部依赖性,此外仍有部分表现为不典型的瘢痕性房速。该研究旨在探讨基质标测指导瘢痕性房速消融的可行性及安全性。
1 材料与方法
1.1病例资料连续入选 2014年1月~2017年6月在安徽省立医院心内科房颤射频消融术后发作房速的患者77例,详细基线资料见表1。所有患者行经食道超声心动或左心耳增强CT检查排除左心耳血栓,除胺碘酮外停止其他抗心律失常药物5个半周期,入选标准:年龄18~70岁;符合瘢痕性房性心动过速(既往房颤射频消融术后且术中标测低电压面积(LVZ)≥10%);愿意接受消融手术及术后随访;愿意签署知情同意书。排除标准:肺静脉双gap介导型、局灶性房速、峡部依赖性房扑、严重器质性心脏病(中重度二尖瓣返流、扩张型心肌病、肥厚型心肌病、严重心脏瓣膜疾病)、血小板减少或具有抗凝禁忌症、严重肝肾功能不全。
1.2研究方法
1.2.1实验仪器 三维标测系统(EnSite-NavX)、10极标测导管(Lasso)、冷盐水标测消融导管(Coolpath)等均购自美国圣犹达公司。
1.2.2手术方法 常规穿刺左侧股静脉,并置入冠状静脉窦电极及右室电极,使用BRK穿刺针和Swartz鞘行房间隔穿刺,置入Lasso标测电极在EnSite-NavX 三维电解剖标测系统指引下构建左心房三维模型,所有患者均检查肺静脉是否恢复传导,如恢复电位则给予补点隔离。隔离完成后所有患者均转复窦律,利用环肺电极标测左房,对于可标测低电压的区域更换消融大头标测电压并记录,设置低电压区定义为0.1~0.5 mV,根据简单随机化的方法对术中标测低电压面积(LVZ)≥10%的40例患者分入研究组与对照组,对所有入选患者行电生理刺激诱发,利用消融导管或标测电极行激动顺序标测(图1)。图1A提示左房激动标测间隔部最早,图1B则为右心房激动标测结果,提示右房间隔部最早。对照组根据激动标测结果指导消融,研究组激动标测后保存片段供线下分析,完成激动标测后转复窦律,并行电压标测,设置双极电压<0.5 mV为瘢痕区,灰色区域提示瘢痕,且电位碎长,考虑为关键峡部(图2),通过对术中标测的电压及线下激动标测结果分析,对低电压区部位进行线性消融,心动过速终止,且未能诱发(图3)。消融终点设置为肺静脉消融线、消融线双向阻滞,心动过速终止并不能诱发,设计流程见图4。
1.2.3术后处理及随访 术后常规抗凝(口服华法林)和抗心律失常(口服胺碘酮3个月),通过门诊或电话随访,1、3、6、12 月定期复查ECG和Holter。复发定义:术后3个月后无症状者房性心动过速或AF持续时间>30 s,有症状者>5 min。

图1 心动过速发作时的激动标测图
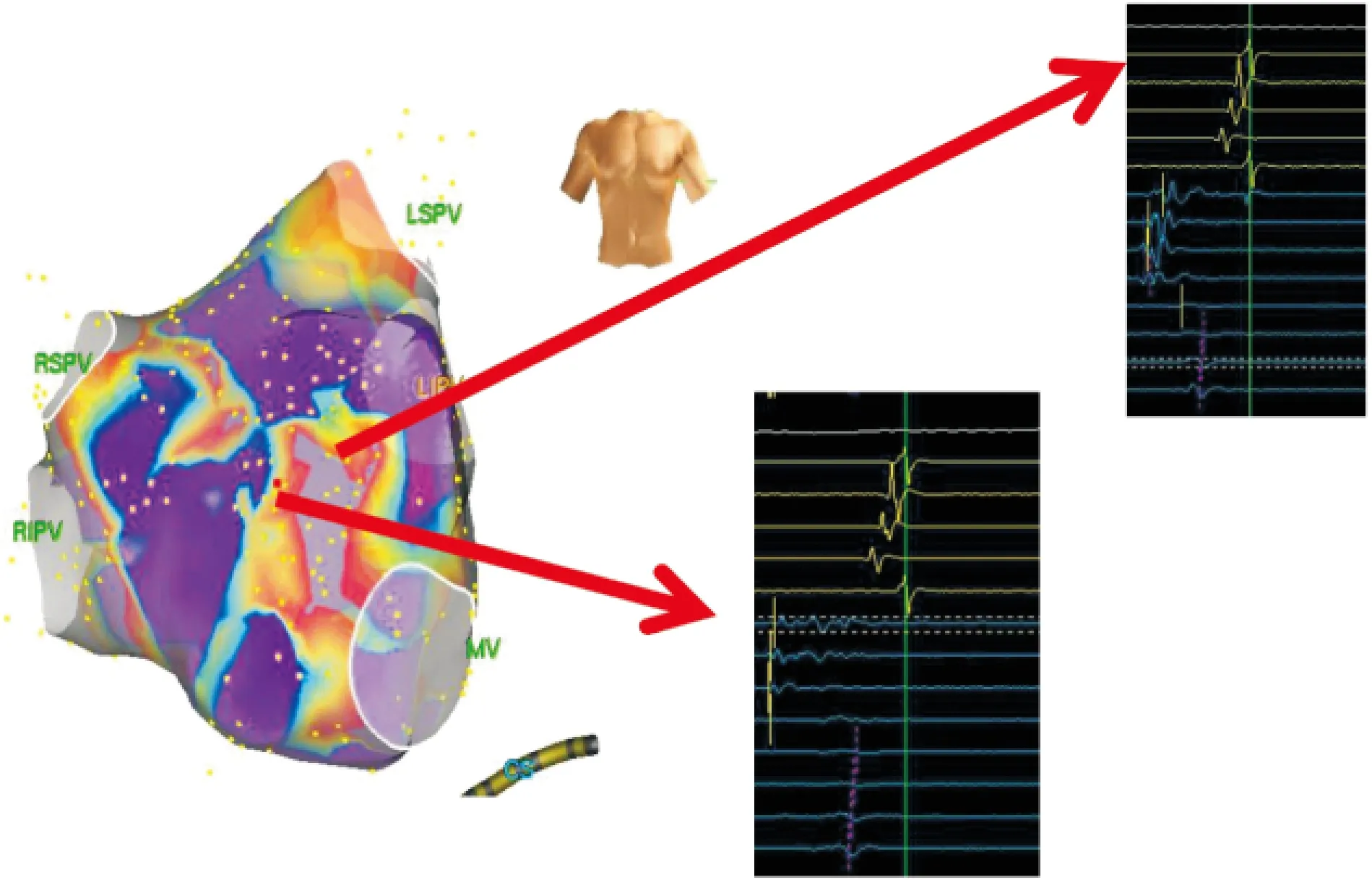
图2 窦性心律下电压标测图
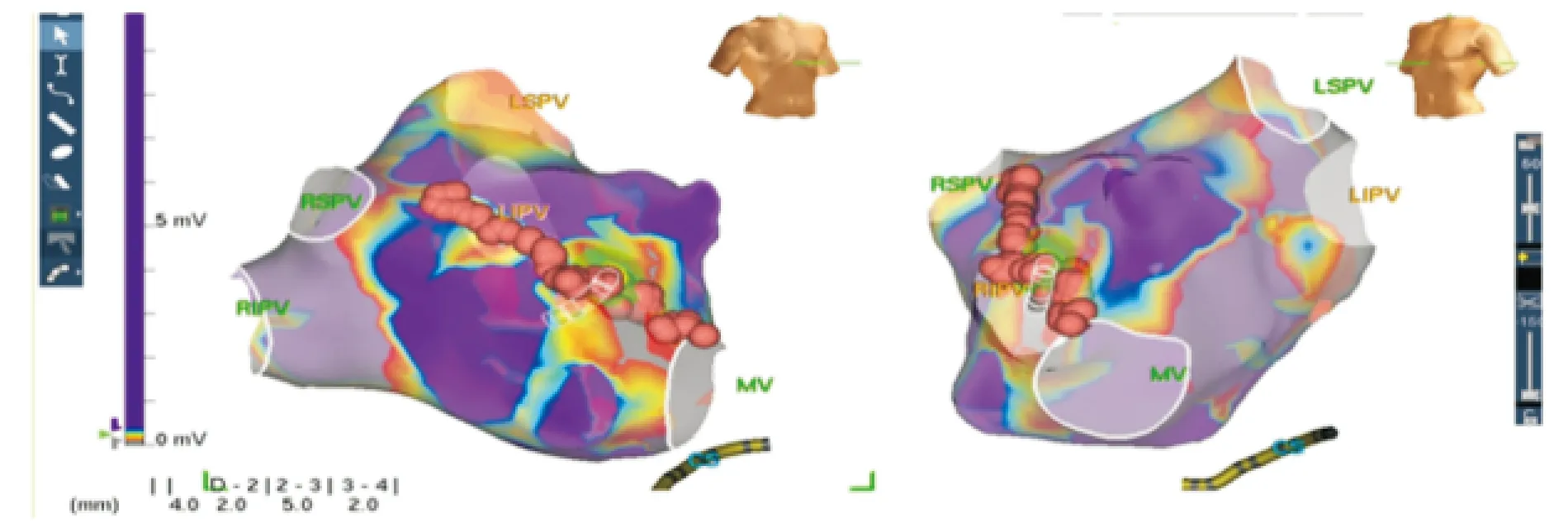
图3 贯穿低电压区线性消融图

2 结果
2.1术中标测及消融结果77例瘢痕性房速中12(15.6%)例患者于肺静脉隔离后心动过速终止且未能诱发,25(19.5%)例患者术中标测LVZ面积低于10%,最终入选患者40例,所有患者术后均未能诱发心动过速,手术即时成功率100%,随访(19.75±10.59)个月,共10例患者发作房性心律失常,观察组5例(23.8%)vs研究组5例(26.32%) ,差异无统计学意义(P=0.855 );研究组有5例(4例房颤,对照组仅1例患者既往为阵发性房颤。术中X线曝光量(15.80±5.78)mGy、手术时间(113.93±31.00)min差异无统计学意义(P=0.923、P=0.814)。见表2。
2.2随访结果术后随访4~36个月,10例患者(研究组、对照组各5例)动态心电图记录有房性心律失常片段,研究组中复发的1例房速复发患者再次行射频消融术,术中显示消融线存在电位恢复,予以补点后心动过速终止,对照组3例再发房速的患者行电复律后基质标测并基质改良,手术顺利,术后接受长期随访,均未见复发。研究组与对照组长期随访结果见图5(Log rank检验,P=0.826)。
3 讨论
作为心房体部瘢痕和低电压区介导的瘢痕性房速,其心房瘢痕不均质的区域存在少量存活细胞束,电压可稍高,该区域直接或间接的成为房速折返的传导峡部。
基质标测通过对瘢痕区域的辨认已用于指导室器质性心脏病患者心动过速的消融[6]。而在房颤消融术后折返性房速的病例中发现73%左右的折返环依赖的缓慢传导峡部,可记录到长时限低电压碎裂电位,连接电静止区域与电屏障区终止瘢痕相关性房速是有效的[7-8]。
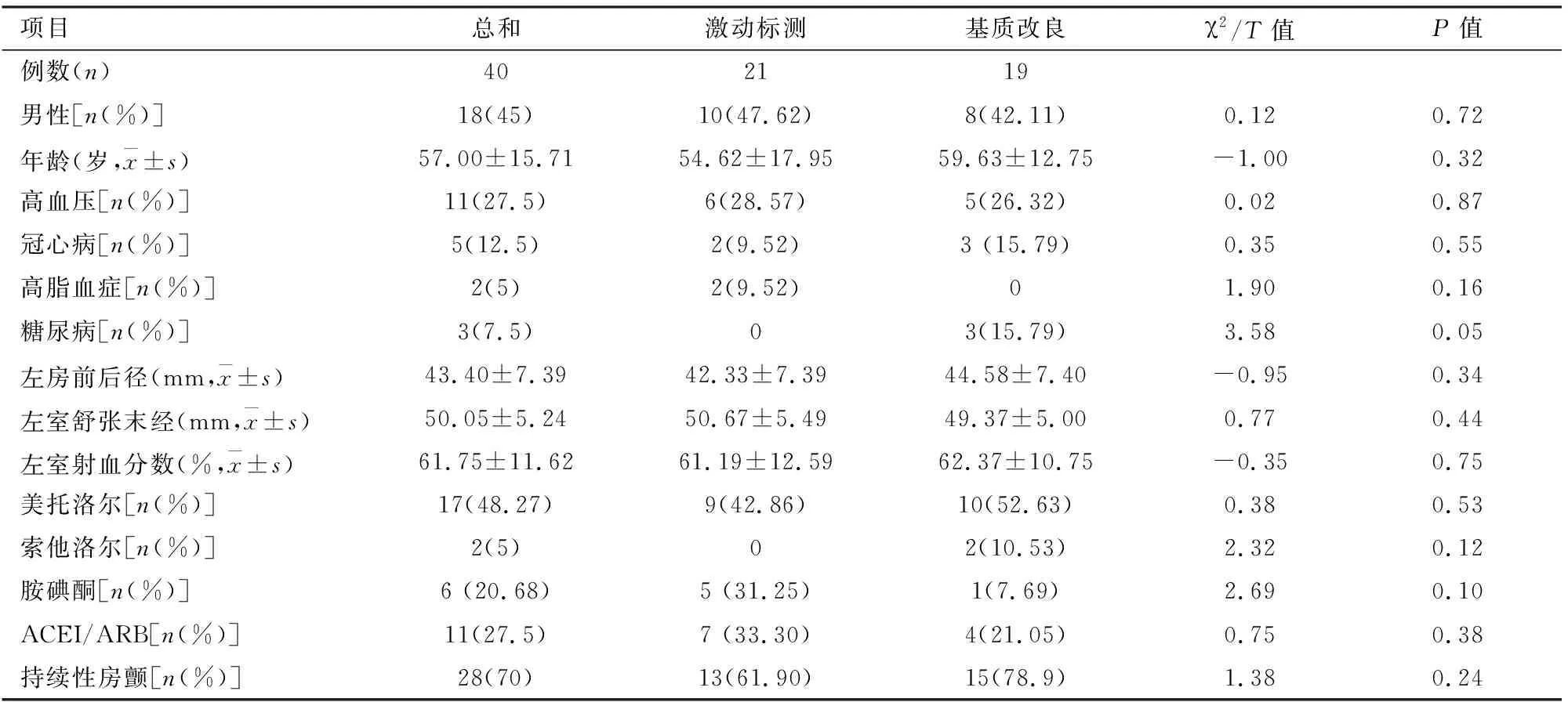
表1 研究组和对照组患者临床基线资料
ACEI:血管紧张素转换酶抑制剂;ARB: 血管紧张素受体拮抗剂

表2 两组术中及术后随访结果
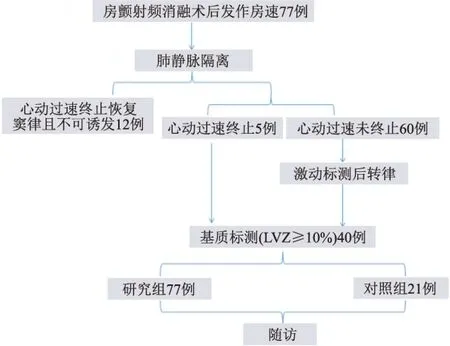
图4 设计流程
Wang et al[9]对45例持续性房颤患者左房行个体化基质改良,术后房速发生率明显低于stepwise消融术式。用基质标测的手段识别传导通路指导瘢痕相关性心动过速的消融,折返阻断率达到88%,疗效显著[10]。本研究中通过基质标测指导瘢痕性房速进行基质改良指导消融,手术时间及X线曝光量无差异,较传统的激动标测指导房速消融,基质标测指导瘢痕性房速消融是另一种安全、有效的手术策略。Deisenhofer et al[11]对 67例经肺静脉隔离后发作房性心动过速的21例患者行2次手术,仅13例(61.9%)患者维持窦律, Chae et al[12]的研究显示二次消融术后远期的房性心律失常发生率高达38%,本研究术后房性心律失常发生率分别为23.8%和26.3%,可能与随访时间偏短有关。

图5 Kaplan-Meier 分析术后房性心律失常发生率
在随后的随访中发现房性心律失常更好发于存在多片状低电压区域的患者中,而这在Verma et al[13]的研究早有阐述,心房基质的改变可以预测远期的房性心律失常发生,这与随访的结果一致,复发的患者为术中标测到心房多片状低电压及纤维化严重区域,探索更合适的基质改良策略减少消融术后房性心律失常发生迫在眉睫。针对血流动力学不稳定,不易诱发或发作不持续、存在多折返的瘢痕性房速,基质标测指导消融具有明显优势,透过基质标测了解心肌病变程度及范围,在一定程度上消除房速和“预防”房速形成。本研究样本量少,复发的患者左房低电压区多散在分布,对于低电压散在分布的消融策略,尚需进一步研究。
