低位水囊引产法应用于足月妊娠引产的临床效果分析
2018-10-20广东省东莞市桥头医院523500张锦燕姚美凤叶佩云
广东省东莞市桥头医院(523500)张锦燕 姚美凤 叶佩云
我院针对2016年3月~2018年3月收治的150例足月妊娠产妇展开了分组研究,报道如下。
1 资料与方法
1.1 一般资料 抽取2016年3月~2018年3月广东省东莞市桥头医院收治的足月妊娠引产产妇150例作为研究对象。纳入对象均为足月妊娠,孕周≥37周,签署知情同意书愿意配合本次研究,按照随机双盲法分为低位水囊组与常规组,每组75例产妇。常规组产妇年龄20~38岁,均值(29.4±2.3)岁;初产妇58例、经产妇17例;孕周37~42周,均值(39.22±0.56)周。低位水囊组产妇年龄20~39岁,均值(29.7±2.5)岁;初产妇55例、经产妇20例;孕周37~42周,均值(39.34±0.52)周。两组产妇在一般资料上比较差异无统计学意义(P>0.05),有可比性。
1.2 方法 常规组产妇采取缩宫素进行引产处理,生产期间按照4滴/min静脉滴注,同时根据宫缩情况控制静脉滴注速度,但不能超过40滴/min,若宫缩间隔2~3min,且宫缩40~60s时则停止滴注缩宫素。低位水囊组则采取低位水囊引产法处理,在生产期间于夜间8点前顺着宫颈管用卵圆钳将水囊根部夹住后送入子宫腔内,同时将80ml无菌生理盐水注入;再用纱布将水囊导管包住,直到水囊自行脱落为止或次日晨8点将水囊取出,确保置入时间不超过1d;最后将缩宫素静脉滴入。
1.3 观察指标 记录引产至临产时间、引产至胎儿娩出时间、产后出血量,实施统计学分析。
1.4 评价标准 引产效果评价标准如下[1]:①显效:应用缩宫素24h内成功分娩,或置入水囊后12h内发生规律性宫缩,且提出水囊及应用缩宫素12h后分娩成功;②有效:应用缩宫素或置入水囊后12h有规律性宫缩,且宫口扩张>3cm;③无效:未能满足前述标准。引产总有效率按照有效率与显效率之和计。
1.5 统计学处理 本研究数据应用SPSS20.0处理,定量资料以(±s)表示,组间比较采用t检验,定性资料以[n(%)]表示,组间比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 评价及比较两组产妇临床效果 低位水囊组引产总有效率96%显著高于常规组的86.67%,差异有统计学意义(P<0.05)。
2.2 记录及比较两组产妇引产至临产时间、引产至胎儿娩出时间、产后出血量情况 低位水囊组引产至临产时间、引产至胎儿娩出时间、产后出血量均显著优于常规组,差异有统计学意义(P<0.05),见附表。
3 讨论
在本次研究中将我院收治的150例足月妊娠引产产妇进行分组研究,常规组采取缩宫素引产,而低位水囊组则采取低位水囊引产法处理,结果显示低位水囊组引产总有效率显著高于常规组(96.00%VS86.67%),差异有统计学意义(P<0.05);低位水囊组引产至临产时间、引产至胎儿娩出时间、产后出血量依次为(5.49±2.31)h、(8.18±4.14)h、(93.20±49.03)ml,常规组依次为(10.56±3.19)h、(13.29±4.57)h、(120.93±82.17)ml,低位水囊组显著优于常规组(P<0.05)。同类研究也有相似效果,林碧珠学者[2]通过对196例足月妊娠产妇进行分组研究,对照组予以静脉滴注缩宫素引产,观察组则加用低位水囊辅助引产,结果显示观察组阴道分娩率为88.8%,显著高于对照组的72.5%(P<0.05),同时观察组产妇引产有效率高达97.7%,而对照组仅为71.8%,两组差异有统计学意义(P<0.05)。由此可见,低位水囊引产法的应用可以明显改善引产效果。低位水囊引产法作用机制在于,将水囊置入产妇宫颈内能产生温和的机械性扩张力,使得产妇宫颈扩张加速,促进产程进入活跃期,达到加速产程进展的目的。低位水囊引产法操作简单方便,在宫颈条件不成熟产妇中比较适用。
附表 两组产妇引产至临产时间、引产至胎儿娩出时间、产后出血量情况(±s)
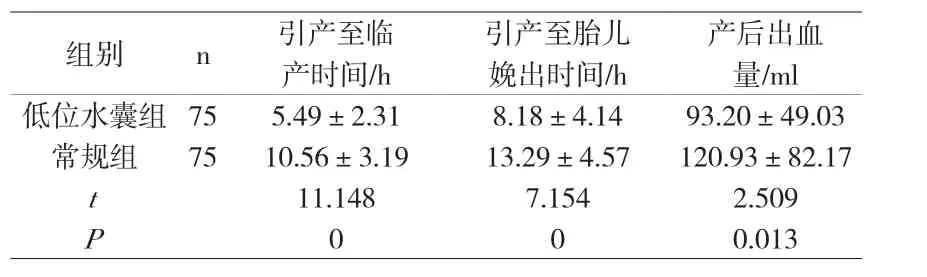
附表 两组产妇引产至临产时间、引产至胎儿娩出时间、产后出血量情况(±s)
产后出血量/ml组别 n 引产至临产时间/h引产至胎儿娩出时间/h低位水囊组 75 5.49±2.31 8.18±4.14 93.20±49.03常规组 75 10.56±3.19 13.29±4.57 120.93±82.17 t 11.148 7.154 2.509 P 0 0 0.013
综上所述,足月妊娠引产中应用低位水囊引产法处理不仅可以显著提高引产效果,而且可以能缩短引产时间,减少产后出血量,值得借鉴。
